SIGNIFICADO DEL TRATAMIENTO FISIOTERAPEUTICO TRAS LA DISTORSION AGUDA DE LA COLUMNA CERVICAL (SINDROME DEL LATIGAZO)
(especial para SIIC © Derechos reservados)
Coautores
Ana Cerra Wollstein* Timon Vassiliou Dr. med.**
Dr. med Centro de Otorrinolaringología de la Universidad Philipp de Marburg.*
Clínica de Anestesia y Cuidados Intensivos de la Universidad Philipp de Marburg**
Recepción del artículo: 19 de diciembre, 2003
Aprobación: 11 de mayo, 2004
 Conclusión breve
El tratamiento temprano de la distorsión de cervicales con fisioterapia supera significativamente los resultados alcanzados por medio del collarín blando.
Conclusión breve
El tratamiento temprano de la distorsión de cervicales con fisioterapia supera significativamente los resultados alcanzados por medio del collarín blando.
 Resumen
Objetivo: Evaluar la efectividad de un tratamiento por medio de fisioterapia con ejercicios funcionales en comparación con el tratamiento tradicional por medio de un collarín blando tras una distorsión de cervicales. Métodos: Estudio prospectivo aleatorizado con 200 pacientes que padecieron distorsión aguda de la columna cervical, las variables principales, dolor y discapacidad subjetiva, fueron medidas con una escala analógica (de 0 a 10). Resultados: En el grupo de control con terapia estándar los valores iniciales fueron de 4.76 para el dolor y 4.77 para la discapacidad subjetiva. En el grupo de fisioterapia fueron 4.36 y 4.28, respectivamente. Después de seis semanas los valores de las variables habían disminuido: en el primer grupo, el dolor se redujo a 2.70 y la discapacidad a 2.49. Los valores en el segundo grupo disminuyeron de forma significativa, la variable dolor alcanzó un valor de 1.49 y la discapacidad subjetiva, 1.31. Conclusión: El tratamiento temprano de la distorsión de cervicales con fisioterapia supera significativamente los resultados alcanzados por medio del collarín blando.
Resumen
Objetivo: Evaluar la efectividad de un tratamiento por medio de fisioterapia con ejercicios funcionales en comparación con el tratamiento tradicional por medio de un collarín blando tras una distorsión de cervicales. Métodos: Estudio prospectivo aleatorizado con 200 pacientes que padecieron distorsión aguda de la columna cervical, las variables principales, dolor y discapacidad subjetiva, fueron medidas con una escala analógica (de 0 a 10). Resultados: En el grupo de control con terapia estándar los valores iniciales fueron de 4.76 para el dolor y 4.77 para la discapacidad subjetiva. En el grupo de fisioterapia fueron 4.36 y 4.28, respectivamente. Después de seis semanas los valores de las variables habían disminuido: en el primer grupo, el dolor se redujo a 2.70 y la discapacidad a 2.49. Los valores en el segundo grupo disminuyeron de forma significativa, la variable dolor alcanzó un valor de 1.49 y la discapacidad subjetiva, 1.31. Conclusión: El tratamiento temprano de la distorsión de cervicales con fisioterapia supera significativamente los resultados alcanzados por medio del collarín blando.
 Palabras clave
Latigazo, juicio clínico controlado y aleatorizado, médula espinal cervical, collarín, fisioterapia
Clasificación en siicsalud
Palabras clave
Latigazo, juicio clínico controlado y aleatorizado, médula espinal cervical, collarín, fisioterapia
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/66069
Especialidades
 Principal: Ortopedia y Traumatología,
Principal: Ortopedia y Traumatología,
 Relacionadas: Emergentología, Fisiatría, Medicina Interna, Osteoporosis y Osteopatías Médicas,
Relacionadas: Emergentología, Fisiatría, Medicina Interna, Osteoporosis y Osteopatías Médicas,
 Enviar correspondencia a:
Enviar correspondencia a:
Privatdozent Dr. Michael Schnabel. Department of Trauma, Reconstructive and Handsurgery Philipps-University of Marburg Germany Klinikum Lahnberge Baldingerstraße 35043 Marburg Germany
 Patrocinio y reconocimiento
Patrocinio y reconocimiento
Agradecimientos: Agradecemos al Instituto del Dr. Brügger, en Zurcí, el haber puesto a nuestra disposición las bandas Thera-Band. También queremos mostrar nuestro agradecimiento a R. Kreutzer y U. Happel por sus consejos en lo referente a rehabilitacion fisioterapéutica.
 Abstract
Abstract
Aim of the study: The purpose of this study was to evaluate the rate of recovery of patients after whiplash injury subjected to two different treatment approaches (traditional treatment with soft collar vs. alternative treatment with active, early mobilization and exercises). Methods: Prospective, randomized trial with 200 patients suffering a whiplash injury. Main outcome-indicators were pain and disability. Study participants documented average pain and disability twice (baseline and six week follow-up) during a one week period by diary, using numeric visual analog (VAS) rating scales ranging from 0 to 10. Results: The initial mean VAS pain intensity and VAS disability reported by the collar therapy group (4.76 and 4.77) and the early mobilization group (4.36 and 4.28) showed no statistical difference. The mean VAS pain rating reported by the collar therapy group after 6 weeks was 2.70 and mean VAS disability rating was 2.49. The mean VAS pain intensity indicated by the exercise group was 1.49 and mean VAS disability was 1.31. These differences between the groups were both significant, as was the reduction in the prevalence of symptoms in the exercise therapy group versus the collar group at 6 weeks. Conclusions: Early exercise therapy is superior to the collar therapy in reducing pain intensity and disability. We conclude that exercise should be recommended, and collars avoided in the treatment of acute whiplash injury.ABSTRACT ALEMANZusammenfassungFragestellung: Effektivität eines physiotherapeutischen Behandlungskonzepts mit funktionellen Übungsbehandlungen im Vergleich zur üblichen Therapie mittels weicher Zervikalstütze nach HWS-Distorsion. Methodik: Prospektive, randomisierte Therapievergleichsstudie an 200 Patienten mit den Hauptzielvariablen Schmerzen und Beeinträchtigung, die mittels numerischer Rating-skalen (0 bis 10) gemessen wurden. Ergebnisse: In der Standardtherapiegruppe betrugen die gemittelten Werte für Schmerzen initial 4.76 und für Beeinträchtigung 4.77, in der Physiotherapiegruppe 4.36 für Schmerzen und 4.28 für Beeinträchtigung. Nach 6 Wochen hatten sich in der Standardtherapiegruppe die Werte für Schmerzen auf 2.70 und für Beeinträchtigung auf 2.49 reduziert. Die Werte in der Physiotherapiegruppe waren mit 1.49 für Schmerzen und 1.31 für Beeinträchtigung signifikant niedriger als in der Standardtherapiegruppe. Schlußfolgerung: Die frühfunktionelle krankengymnastische Übungsbehandlung der akuten HWS-Distorsion ist der Therapie mit der weichen Zervikalstütze signifikant überlegen.
 Key words
Key words
Whiplash injury, randomized controlled clinical trial, cervical spine, cervical collar, physiotherapy
SIGNIFICADO DEL TRATAMIENTO FISIOTERAPEUTICO TRAS LA DISTORSION AGUDA DE LA COLUMNA CERVICAL (SINDROME DEL LATIGAZO)
(especial para SIIC © Derechos reservados)
Artículo completo
Introducción
El tratamiento de pacientes con una distorsión de cervicales es una tarea cotidiana en las consultas de traumatología, ortopedia y medicina general.
La causa de estas lesiones se encuentra en traumatismos directos de la columna cervical así como en accidentes con acción directa sobre la cabeza con implicación indirecta (secundaria) de la columna cervical.1 Se puede diferenciar la distorsión de cervicales a causa de fuerzas de aceleración y fuerzas cizallantes como se dan típicamente en los accidentes automovilísticos.1,2 En estos casos no se presenta un traumatismo directo de la cabeza y el cuello.3 Según Otte y col.4 se da una distorsión de cervicales hasta en el 25% de los pasajeros que llevaban el cinturón de seguridad cuando ocurrió el accidente de tráfico. La incidencia de esta lesión en la República Federal de Alemania se considera de unos 200 000 casos al año.5
Las molestias que siguen al trauma se limitan en la mayor parte de los casos a dolores de cabeza y de nuca, así como a dolor de hombros. Otras consecuencias de la lesión son síntomas neurológicos, otológicos y oftalmológicos como mareos, parestesias o limitación de la agudeza visual y auditiva.6-10 El tratamiento habitual suele ser la inmovilización de la columna cervical por medio de un collarín blando durante un período de una a tres semanas.3,11,12 Otras alternativas terapéuticas menos establecidas hasta ahora son el entrenamiento funcional, el tratamiento de tracción de la columna, la electroterapia y las terapias manual y farmacológica.13,14 Hasta ahora no ha sido publicado ningún estudio que demuestre la efectividad de los tratamientos mencionados (collarín, fisioterapia, etc.).13-15
El sustrato morfopatogénetico de la distorsion de cervicales se encuentra en microlesiones de la musculatura, los ligamentos, los discos intervertebrales, la cápsula articular, las superficies de las articulaciones y las estructuras nerviosas y los vasos a nivel de la columna cervical.16,17 Estas lesiones suelen curar completamente (restitutio ad integrum) en un período de cuatro a seis semanas.14,16 Sin embargo se observa, sobre todo en los pacientes que han sido tratados por medio de inmovilización con collarín, una duración prolongada de la enfermedad. Esta suele manifestarse por dolores de cabeza, de nuca y de hombros.7,9,10,18 El grupo de trabajo de Gennis18 demuestra que aproximadamente el 59% de los pacientes tratados por medio de inmovilización siguen sufriendo molestias seis semanas después del accidente. Hildingsson y Toolanen7 encontraron, en un estudio prospectivo de seguimiento y observación al cabo de un promedio de dos años, que el dolor de la nuca persistía en el 29% de los casos.
Objetivo del estudio
El objetivo de nuestro estudio comparativo de terapias fue investigar si un esquema de tratamiento por medio de fisioterapia y ejercicios funcionales ofrecía ventajas frente al tratamiento por medio de un collarín en lo que se refiere al dolor y la incapacidad subjetiva.
Pacientes y método
Diseño del estudio
Este trabajo se realizó en forma de un estudio de terapias comparativo prospectivo aleatorizado con un factor de grupo a dos niveles (terapia alternativa versus terapia estándar) y un factor de repetición de medida a dos niveles (T2 versus T3). La realización del estudio fue aprobada el 10 de junio de 1997 por la Comisión de Etica de la Facultad de Medicina de la Universidad Philipp de Marburg (Nr. 67/97).
Fechas de exploración
Los tiempos de exploración fueron: inclusión en el estudio en el momento de la primera consulta (T1), nueva consulta siete días después (T2) [7.3 Tage (DS 2.7 Tage)] así como seis semanas después de la primera consulta (T3) [49.1 Tage (DS 10.4 Tage)].
Esquemas de tratamiento
Tratamiento estándar (grupo control): Collarín blando de Ruthner® durante siete días, para llevarlo de día y de noche. Medicación, diclofenac 50 mg tres veces al día y ranitidina 150 mg dos veces al día durante siete días.
Tratamiento alternativo (grupo test): Durante los primeros 14 días se dieron diez citas para fisioterapia (calor local con una almohadilla caliente durante 5 min, 10 min de drenaje linfático, 10 min de masaje funcional muscular, 10 min de ejercicios activos con la banda Thera®-Band (también para realizarlos en casa) en consultas predeterminadas con fisioterapeutas especializados. Además se dio a los pacientes diclofenac y ranitidina según el mismo esquema en la misma dosis que en el grupo de control. El collarín blando de Ruthner® debería llevarse por un máximo de dos días en el caso de que fuese necesario.
Prueba aleatoria
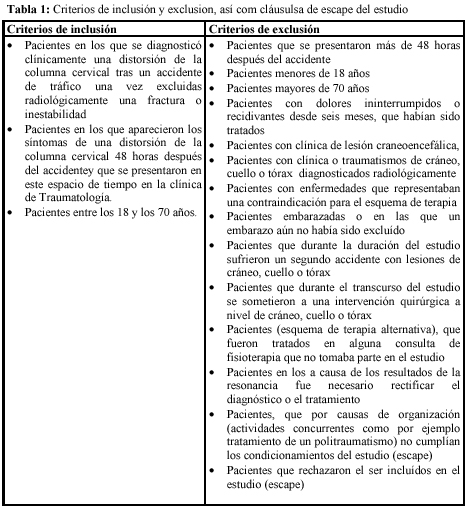
En este estudio se incluyeron exclusivamente pacientes con distorsión de cervicales tras accidente automovilístico que se presentaron en la consulta externa de la Clínica de Traumatología y Cirugía Reconstructiva y de Cirugía de la Mano durante las primeras 48 horas después del accidente, entre agosto de 1997 y mayo del 2000.
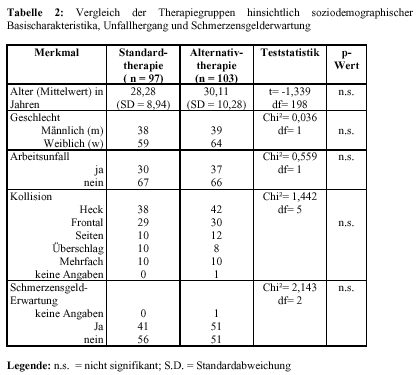
Tras considerar los criterios de inclusión y exclusión fueron incorporados al estudio 97 pacientes en el grupo control, con tratamiento estándar, y 103 pacientes en el grupo test, de tratamiento alternativo. Todos ellos fueron repartidos de forma aleatoria. En lo referente a las características sociodemográficas y a las características del accidente sólo se encontraron ligeras diferencias carentes de significado estadístico entre los dos grupos (véase tabla 2).

Datos del estudio y elementos de medida
Para la recopilación de datos y documentación de las variables "intensidad del dolor" y "discapacidad subjetiva" se utilizaron diarios que fueron llevados por los mismos pacientes durante una semana. La "intensidad del dolor" y la "discapacidad subjetiva" se puntuaron con valores de 0 a 10. El valor 0 equivalía a "ningún dolor o discapacidad funcional". Con 10 debían ser valorados "los mayores dolores o discapacidad subjetiva imaginables". La evaluación se llevó a cabo después de calcular los valores medios de los siete días documentados.
Además se les pidió a los probantes en las fechas T1 y T3 que marcasen la localización de los dolores resultantes del accidente en tablas de dermatomos estandarizadas para poder juzgar la relenvancia clínica de los valores deducidos para la "intensidad del dolor" y "discapacidad subjetiva".
Estadística
El nivel de significación se fijó al principio del estudio en un valor de p ≤ 0.05. Para la comprobación de la equivalencia de los valores iniciales de las dos variables ("intensidad del dolor" y "discapacidad subjetiva") se utilizó la prueba t para pruebas aleatorias independientes. Los valores que se dedujeron para "intensidad del dolor" y "discapacidad subjetiva" durante las seis primeras semanas después del accidente mostraron desviaciones a la izquierda con respecto a la distribución normal. Para el examen de la hipótesis se recurrió a un método no paramétrico (prueba U de Mann-Whitney).
Para poder considerar los datos de los pacientes que no completaron el estudio (drop-out-patients), se realizó un análisis por protocolo (per-protocol-analyse) y otro análisis por intención de tratamiento (intention-to-treat-analyse: last observation carried forward).19
Para la comparación de los grupos, en lo referente a las molestias en la fecha T1 y transcurridas seis semanas (T3) se aplicó la prueba de χ2 de Pearson. La evaluación descriptiva de las características observadas se realizó por medio del programa de software SPSS para Windows (Release 9.0.1, Standard Version, Copyright © SPSS Inc., 1989–1999).
Resultados
Cuotas de Drop-out (pacientes perdidos)En la fecha T2 se había reducido el colectivo del estudio, de 200 pacientes al principio (T1) a 179 (drop-out-quote = 10.5%). En la fecha T3 se pudieron explorar todavía 150 pacientes (drop-out-quote = 25%). La cuota de drop-out en la fecha T3 era de 36.1% (T1: n = 97; T2: n = 83 ; T3: n = 62) en el grupo control y, en el grupo de tratamiento alternativo, de 14.6% (T1: n = 103; T2: n = 96 ; T3: n = 88). Esta diferencia era, en la fecha T3, estadísticamente significativa (χ2 = 11.014 ; df = 1 p ≤ 0,05). Véase en detalle20.Exito del tratamiento
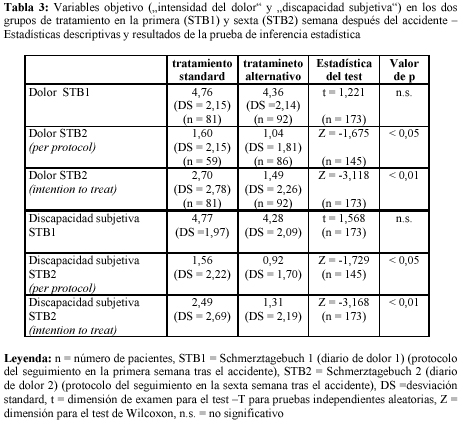
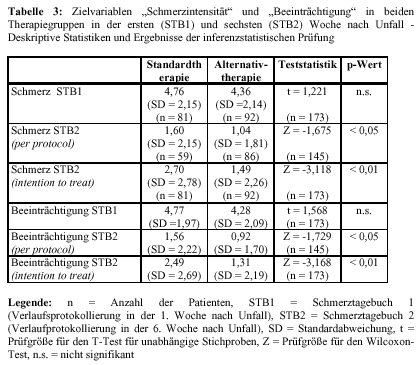
Seis semanas después del accidente, el análisis por protocolo y el análisis por intención de tratamiento mostraban diferencias significativas a favor de los pacientes tratados con fisioterapia tanto a nivel de la "intensidad del dolor" como de la "discapacidad subjetiva" (tabla 4). Las observaciones referentes a los pacientes libres de molestias apoyan la relevancia clínica de estos resultados. En el grupo de fisioterapia el porcentaje de pacientes sin molestias fue de 64.8%, mientras que en el grupo de control con tratamiento estándar sólo alcanzó el 43.5%.

Discusión
Principio y efectividad del tratamiento por medio de ejercicios funcionales
La inmovilización de la columna cervical por medio de un collarín combinada con terapia antinflamatoria oral es una forma de tratamiento común pero sin embargo no ha sido probada científicamente.14,15 Este concepto terapéutico se ha establecido sobre la base de razonamientos fisiopatológicos y deducciones por analogía en la tradición de la medicina empírica.11, 21 El principio de esta terapia se basa en el tratamiento de "una distorsion de las pequeñas articulaciones de la columna cervical", así como de "las distorsiones de otras articulaciones" por medio de "inmovilizacion y descarga".11
Desde el punto de vista actual debería evaluarse la efectividad de un método terapéutico, no sólo desde la ética sino también teniendo en cuenta que los recusos económicos de la sanidad cada vez son más reducidos. Incluso al ser la distorsión de cervicales una lesión leve, se entiende, sobre todo tras considerar los elevados costos económicos –a nivel de la Unión Europea se calculan de 500 a 10 000 millones de euros al año–,4 que un tratamiento debe haber sido probado científicamente.
La causa de los síntomas de una distorsión de cervicales, que por lo general se manifiesta en forma de dolor en la nuca, dolor de cabeza o de hombros, reside en una microlesión de las estructuras musculares y ligamentosas de la columna cervical. Esta suele curar completamente (restitutio ad integrum) en un plazo de seis semanas.16 Hasta ahora no se ha podido encontrar una correlación morfopatológica que pueda explicar por qué un número tan elevado de pacientes (aproximadamente 60%)18 siguen sufriendo molestias al cabo de seis semanas.22-27 Sin embargo, se consiguió relacionar los dolores de cabeza y de nuca con determinadas estructuras anatómicas. Von Barnsley y col.28 y Lord y col.29 consiguieron definir la fuente de dolor a nivel de las pequeñas articulaciones cigapofisiales (transversales) de la columna cervical tras aplicar anestésicos locales en pacientes con dolores crónicos de cabeza y de la nuca, resultado de distorsión cervical. A pesar de que todavía no se ha podido definir concretamente la patología, Von Barnsley y col.28 y Lord y col.29 afirman, apoyándose en estudios en pacientes con dolores de espalda (low back pain) que es evidente que los dolores persistentes postraumáticos se deben a una alteración funcional.30-32
El dolor de nuca provoca en los afectados, como reacción natural, una contractura antiálgica, que se traduce en una hiperlordosis como forma de fallo postural de defensa de la columna.15,33 Si este fallo postural de la columna cervical se mantiene durante un período prolongado, puede darse a su vez un nuevo dolor secundario a causa de esta carga no fisiológica de las articulaciones y de la musculatura.15,30,33 Así, se inicia con el dolor agudo postraumático un círculo vicioso que tiene como consecuencia la persistencia del síntoma dolor (figura 1).
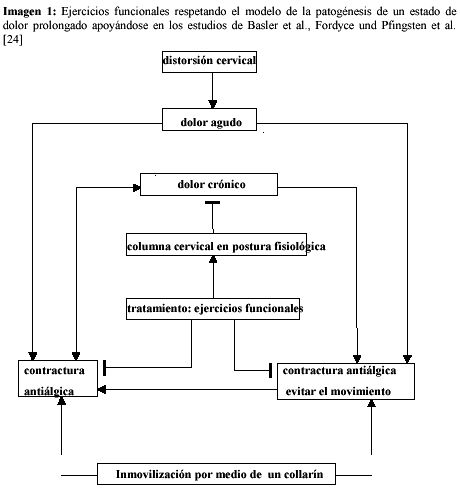
A partir de ésta hipótesis, que podría explicar la patogénesis de las molestias prolongadas tras una distorsión aguda cervical, se realizó fisioterapia sobre la base de ejercicios funcionales activos con la banda Thera®-Band según el concepto de Brügger.34,35 El objetivo los ejercicios con la banda Thera®-Band es trabajar en contra del fallo postural y de un comportamiento no fisiológico para evitar una perpetuación de los dolores provocados por la lesión. Los ejercicios funcionales activos elegidos para este estudio demuestran estar especialmente indicados en la prevención de dolor postraumático prolongado. Un dolor que se prolonga por encima de las seis semanas es, según nuestra hipótesis, debido a un fallo postural de defensa de la columna cervical. La contractura antiálgica a nivel de las cervicales produce a su vez movimientos compensatorios a nivel de la columna torácica y lumbar, que se traducen a su vez en fallos posturales. Esto conlleva que sea necesario un tratamiento de la columna vertebral completa en forma de educación postural. En nuestro estudio escogimos por ello ejercicios concretos, según el concepto de Brügger, a la hora de introducir la educación postural.34,35 Lo especial de estos ejercicios radica en el uso de la banda Thera®-Band. Los ejercicios elegidos se realizan contra la resistencia de la banda Thera®-Band, lo que debería llevar a mejoría de la coordinación y a fortalecimiento de aquellos grupos musculares que permiten una postura fisiológica de la columna vertebral. Especialmente la coordinación y el refortalecimiento de la musculatura deberían tener como consecuencia una estabilización a largo plazo del éxito del tratamiento (figura 1).
Queda por discutir en qué se basan las ventajas de los ejercicios funcionales comparados con los métodos de inmovilización de la columna cervical por medio de un collarín. Se debe partir de la base de que la utilización de collarín inmoviliza la columna cervical pero provoca a su vez hiperlordosis.15,33 Por otro lado, un tratamiento de inmovilización conlleva un contractura antiálgica como defensa para evitar el movimiento.30,32 Al paciente se le "sugiere", a través de la inmovilización con el collarín, que él mismo puede evitar el dolor o influirlo de forma positiva evitando el movimiento y cuidando la postura.30 Por el contrario, los ejercicios funcionales motivan al paciente a retomar pronto las actividades cotidianas después de una lesión, lo que ayuda a prevenir una contractura antiálgica30 (figura 1).
Comentarios críticos
En este trabajo no fue controlada la variable "componente emocional". En el grupo de terapia alternativa los fisioterapeutas pasaron más tiempo con los pacientes que en el grupo de control. Esto puede también haber influido de forma positiva el dolor y la discapacidad subjetiva.
Conclusiones y perspectivas
Nuestros resultados confirman las ventajas de un esquema de terapia basada en un tratamiento fisioterapéutico con ejercicios funcionales, inmovilizacion de la columna con collarín durante no más de dos días y tratamiento adyuvante antiinflamatorio frente al, hasta ahora, tramiento habitual (inmovilización de la columna cervical con collarín durante siete días y terapia con antiinflamatorios orales). Estas ventajas se hacen patentes en lo que se refiere a la reducción del dolor y de la discapacidad subjetiva seis semanas después del accidente. La relevancia clínica de estos resultados se hace evidente sobre todo a la hora de evaluar los resultados observados en la evolución de la enfermedad. Tanto en lo que se refiere a los síntomas de dolor de cabeza y dolor de cervicales o de nuca como respecto de los pacientes libres de molestias existe una clara diferencia a favor de los pacientes que se sometieron a tratamiento fisioterapéutico.
Siguen sin ser aclarados los efectos terapéuticos a largo plazo después del tratamiento fisioterapéutico con vistas a la prevención de las molestias crónicas. Se habla de cronificación de las molestias cuando uno o más de los síntomas postraumáticos vuelven a aparecer o persisten durante un mínimo de seis meses.14 Es por ello que consideramos que en próximos trabajos se debería planear un período de observación de por lo menos seis meses.
Los autores no manifiestan conflictos.ERGEBNISSE PHYSIOTHERAPEUTISCHER ANWENDUNGEN NACH AKUTER HWS-DISTORSIONEinleitung
Die Behandlung von Patienten mit einer HWS-Distorsion zählt zu den täglichen Aufgaben in der traumatologischen, orthopädischen und allgemeinmedizinischen Praxis. Als Ursache für derartige Verletzungen finden sich direkte Gewalteinwirkungen auf den HWS-Bereich sowie Unfälle mit direkter Einwirkung gegen den Kopf und indirekter (sekundärer) HWS-Beteiligung.1 Hiervon unterschieden wird die HWS-Distorsion als Folge von Scher- und Beschleunigungskräften wie sie typischerweise während eines Unfalls mit Personenkraftwagen (Pkw) auftreten.1,2 Ein direktes Anpralltrauma im Kopf-Hals-Bereich liegt in diesen Fällen nicht vor.3 Nach Otte et al.4 erleiden etwa 25% der gurtgeschützten Insassen verunfallter Pkw eine HWS-Distorsion. Die Inzidenz dieser Verletzung wird für die Bundesrepublik Deutschland auf rund 200 000 Fälle pro Jahr geschätzt.5
Die posttraumatischen Beschwerden beschränken sich in den meisten Fällen auf Nacken- und Kopfschmerz sowie Schmerzen im Bereich der Schultern. Weitere mögliche Verletzungsfolgen sind neurologische, otologische und ophtalmologische Symptome wie Schwindel und Parästhesien oder Beeinträchtigungen des Seh- und Hörvermögens.6-10 Als übliche Heilbehandlung wird die Ruhigstellung der HWS mittels weicher Zervikalstütze in der Regel für ein bis drei Wochen nach dem Verletzungsgeschehen verordnet.3,11,12 Andere, bisher weniger etablierte Therapieoptionen sind funktionelle Übungsbehandlungen, Traktionsbehandlungen der HWS, elektrotherapeutische sowie manualtherapeutische Anwendungen und pharmakologische Behandlungen.13,14 Wissenschaftlich abgesicherte Untersuchungen, die die Effektivität eines der o.g. Behandlungsverfahren (Ruhigstellung mittels Zervikalstütze, physiotherapeutische Anwendungen, etc.) belegen, sind bisher nicht veröffentlicht.13-15
Als pathologisch-morphologisches Substrat einer HWS-Distorsion werden nach bisherigen Erkenntnissen Mikroläsionen der Muskeln, Bänder, Bandscheiben, Gelenkkapseln, Gelenkflächen sowie nervaler Strukturen und Gefäße im Bereich der HWS angenommen.16,17 Diese Verletzungsfolgen heilen innerhalb von vier bis sechs Wochen im Sinne der Restitutio ad integrum aus.14,16 Dennoch werden insbesondere unter der ruhigstellenden Therapie mittels weicher Zervikalstütze bei einem beachtlichen Anteil der Patienten prolongierte Krankheitsverläufe beobachtet, die sich zumeist als Nacken-, Kopfschmerz oder Schmerzen im Bereich der Schultern äußern.7,9,10,18 Die Arbeitsgruppe um Gennis18 zeigte, daß etwa 59% der Patienten mit einer Immobilisationsbehandlung der HWS sechs Wochen nach dem Unfallgeschehen unter verletzungsbedingten Beschwerden leiden. Hildingsson u. Toolanen7 ermittelten nach durchschnittlich zwei Jahren als Ergebnis einer prospektiven Verlaufs- und Beobachtungsstudie in 29% der Fälle posttraumatische Nackenschmerzen.
Zielsetzung der Untersuchung
Ziel der eigenen Therapievergleichsstudie war es, zu untersuchen, ob ein Therapieschema mit physiotherapeutischen Anwendungen und funktionellen Übungsbehandlungen der bisherigen Standardtherapie mittels Zervikalstütze hinsichtlich der Reduzierung von Schmerz und Beeinträchtigung überlegen ist.
Patienten und Methoden
Studiendesign
Die vorliegende Arbeit wurde als prospektive, randomisierte Therapievergleichsstudie mit einem Gruppenfaktor in zwei Stufen (Alternativtherapie versus Standardtherapie) und einem Meßwiederholungsfaktor in zwei Stufen (T2 versus T3) realisiert. Die Durchführung der Studie wurde am 10.06.97 von der Ethikkommission des Fachbereichs Humanmedizin der Philipps-Universität Marburg (Nr. 67/97) genehmigt.
Erhebungszeitpunkte
Erhebungszeitpunkte waren: Erstvorstellung bei Studienaufnahme (T1), Wiedervorstellung sieben Tage nach Erstkontakt (T2) [7.3 Tage (SD 2.7 Tage)] sowie sechs Wochen nach Erstkontakt (T3) [49.1 Tage (SD 10.4 Tage)].
Therapieschemata
Standardtherapie (Vergleichsgruppe): Weiche Zervikalstütze nach Ruthner® für sieben Tage, Tag und Nacht zu tragen. Als perorale Medikation 3 mal täglich Diclofenac 50 mg und 2 mal täglich Ranitidin 150 mg für jeweils sieben Tage.
Alternativtherapie (Testgruppe): Innerhalb von 14 Tagen waren, 10 Termine zur Physiotherapie [Heiße Rolle für 5 min, Lymphdrainage für 10 min, Muskelfunktionsmassage für 10 min, aktive Übungen mittels Thera®-Band für 10 min (auch als häusliche Übungen)] in ausgewählten Praxen mit speziell instruierten Physiotherapeuten wahrzunehmen. Diclofenac und Ranitidin waren, nach demselben Schema in der gleichen Dosierung wie in der Vergleichsgruppe einzunehmen (s.o.). Die weiche Zervikalstütze nach Ruthner® sollte für maximal zwei Tage jedoch nur im Bedarfsfall getragen werden.
Stichprobe
In die Studie wurden ausschließlich Patienten mit einer isolierten HWS-Distorsion als Folge eines Pkw-Unfalls eingeschlossen, die sich zwischen August 1997 und Mai 2000 innerhalb von 48 Stunden nach dem Verletzungsgeschehen in der Ambulanz der Klinik für Unfall-, Hand- und Wiederherstellungschirurgie des Universitätsklinikums Marburg vorstellten.
Es wurden unter Berücksichtigung der Ein- und Ausschlußkriterien 200 Patienten in die Studie aufgenommen. Der Standardtherapie-Gruppe wurden 97 Probanden und der Alternativtherapie-Gruppe 103 Probanden randomisiert zugeteilt. Hinsichtlich soziodemographischer und unfallspezifischer Merkmale sowie zur Schmerzensgelderwartung wurden nur geringe, statistisch nicht signifikante Unterschiede zwischen den Therapiegruppen beobachtet (siehe Tabelle 2).

Daten der Studie und Meßinstrumente
Für die Erhebung und Dokumentation der Zielvariablen "Schmerzintensität" und "Beeinträchtigung" kamen Schmerztagebücher zur Anwendung, die von den Patienten selbständig über eine Woche zu führen waren. Schmerzintensität und Beeinträchtigung wurden mittels NRS von 0 – 10 beurteilt. Der Wert 0 war für "gar keine Schmerzen bzw. Beeinträchtigung" anzugeben. Mit 10 sollten "maximal denkbare Schmerzen bzw. Beeinträchtigung" bewertet werden. Die Auswertung erfolgte anhand der Mittelwerte, die aus den Angaben von jeweils 7 Tagen gebildet wurden.
Ausserdem wurden die Probanden zu T1 und T3 aufgefordert, auf standardisierten Dermatomtafeln die Lokalisation der verletzungsbedingten Schmerzbeschwerden zu markieren, um die klinische Relevanz der ermittelten Werte von "Schmerz" und "Beeinträchtigung" beurteilen zu können.
Statistik
Das Signifikanzniveau wurde vor Studienbeginn auf p ≤ 0.05 festgelegt. Für die Überprüfung auf Äquivalenz der Ausgangswerte der Zielvariablen (Schmerz und Beeinträchtigung) kam der t-Test für unabhängige Stichproben zur Anwendung. Die gemittelten Werte für die Schmerzintensität und Beeinträchtigung während der sechsten Woche nach dem Verletzungsgeschehen zeigten Abweichungen von der Normalverteilung in Form einer linksschiefen Verteilung. Für die Hypothesenprüfung wurde daher auf ein nonparametrisches Verfahren (Mann-Whitney U-test) zurückgegriffen.
Um die Angaben der Drop-out-Patienten zu berücksichtigen, wurde neben der Per-protocol-Analyse eine Intention-to-treat-Analyse (last observation carried forward) realisiert.19
Für den Gruppenvergleich hinsichtlich der klinischen Beschwerden zu T1 sowie deren Verlauf nach sechs Wochen (T3) kam der χ2 Test nach Pearson zur Anwendung. Die deskriptive Auswertung der beobachteten Merkmale sowie die Berechnung der statistischen Tests erfolgte mit der Computersoftware SPSS für Windows (Release 9.0.1, Standard Version, Copyright SPSS Inc., 1989–1999).
Ergebnisse
Drop-out-Quoten
Zum Erhebungszeitpunkt T2 reduzierte sich das Studienkollektiv von anfänglich 200 Patienten auf 179 Patienten (Drop-out-Quote = 10.5%). Zu T3 konnten noch 150 Patienten untersucht werden (Drop-out-Quote = 25%). Die Drop-out-Quote zu T3 betrug in der Standardtherapie-Gruppe 36.1% (T1: n = 97; T2: n = 83 ; T3: n = 62) und in der Alternativtherapie-Gruppe 14.6% (T1: n = 103; T2: n = 96 ; T3: n = 88). Dieser Unterschied war zu T3 statistisch signifikant (χ2 = 11.014 ; df = 1 p ≤ 0,05). Details siehe20.
Therapieerfolg
Sowohl die Per-protocol- als auch die Intention-to-treat-Analyse zeigen sechs Wochen nach dem Verletzungsgeschehen für die Schmerzintensität und Beeinträchtigung deutliche, signifikante Unterschiede zu Gunsten der physiotherapeutisch behandelten Patienten (Tabelle 4). Die Beobachtungen hinsichtlich des Anteils der beschwerdefreien Patienten (Tabelle 5; Tabelle 6) belegen die klinische Relevanz dieses Ergebnisses. In der Physiotherapiegruppe waren etwa 64.8% der Probanden beschwerdefrei, während in der Standardtherapiegruppe der Anteil der beschwerdefreien Patienten 43.5% betrug.

Diskussion
Rational und Effektivität funktioneller Übungsbehandlungen
Die Ruhigstellung der HWS mittels Zervikalstütze in Kombination mit einer peroralen Antiphlogistikatherapie ist zwar ein übliches, aber keineswegs wissenschaftlich abgesichertes Behandlungsverfahren.14,15 Etabliert hat sich dieses Therapiekonzept aufgrund pathophysiologischer Überlegungen und Analogieschlüsse in der Tradition der Erfahrungsmedizin.11,21 Das Rational dieser Therapie basiert auf der Auffassung, eine "Distorsion der kleinen Halswirbelgelenke" ebenso wie "Distorsionen an anderen Gelenken" mittels "Ruhigstellung oder Schonung" zu behandeln.11
Aus heutiger Sicht sollte prinzipiell der die Wirksamkeit einer Therapiemethode, nicht nur aus Gründen der Ethik, sondern auch vor dem Hintergrund immer knapper werdender finanzieller Ressourcen für das Gesundheitswesen, zuverlässig evaluiert werden. Auch wenn die HWS-Distorsion eine eher leichte Verletzung ist, gilt insbesondere unter Berücksichtigung der beträchtlichen volkswirtschaftlichen Kosten –für die Europäische Union belaufen sich die Schätzungen auf 5 bis 10 Milliarden ECU pro Jahr–4 die Forderung nach einer wissenschaftlich abgesicherten Therapie.
Ursache der Symptomatik einer HWS-Distorsion, die sich zumeist als Nacken-, Kopf- oder Schulterschmerz äußert, sind Mikroläsionen insbesondere im Bereich der ligamentären und muskulären Anatomie der HWS, die innerhalb von sechs Wochen nach dem Verletzungsgeschehen im Sinne der Restitutio ad integrum ausheilen.16 Pathologisch-morphologische Veränderungen als Erklärung für den beachtlichen Anteil von Patienten, deren posttraumatische Beschwerden über einen Zeitraum von sechs Wochen hinaus andauern (etwa 60%),18 konnten bisher nicht identifiziert werden.22-27 Allerdings gelang es, dem Nacken- und Kopfschmerz anatomische Strukturen zuzuordnen. Barnsley et al.28 und Lord et al.29 konnten nach Applikation von Lokalanästhetika bei Patienten mit chronischen Nacken- und Kopfschmerz als Folge einer HWS-Distorsion die Zygapophysealgelenke (Transversalgelenke) der HWS als Schmerzquelle lokalisieren. Obwohl es bisher nicht gelungen ist, die Pathologie zu benennen, scheint es in Anlehnung an Untersuchungen, in die Patienten mit Rückenschmerz (Low back pain) einbezogen wurden,30,31,32 sowie den Arbeiten von Barnsley et al.28 und Lord et al.29 evident, daß die persistierenden posttraumatischen Beschwerden funktionell bedingt sind:
Der Nackenschmerz bewirkt bei den Betroffenen als natürliche Reaktion ein Schon- und Vermeidungsverhalten sowie eine Schon- bzw. Fehlhaltung der HWS im Sinne einer Hyperlordose.15,33 Wird diese Schon- bzw. Fehlhaltung der HWS über einen längeren Zeitraum beibehalten, kann aus der unphysiologischen Belastung von Muskulatur und Gelenken wiederum Schmerz resultieren.15,30,33 Ähnlich einem Circulus vitiosus initiiert also der akute posttraumatische Schmerz einen Prozess, der ein Persistieren der Schmerzsymptomatik zur Folge haben kann (Abb. 1).
Aufgrund der eigenen Hypothese zur Pathogenese prolongierter Beschwerden nach einer akuten HWS-Distorsion (s.o.) standen im Mittelpunkt der Physiotherapie funktionelle aktive Thera®-Band-Übungen nach dem Brügger-Konzept.34,35 Ziel der Thera®-Band-Übungen ist es, einem Schon- und Vermeidungsverhalten sowie einer unphysiologischen Schon- bzw. Fehlhaltung der HWS entgegenzuwirken, um ein langfristiges Persistieren der verletzungsbedingten Schmerzsymptomatik zu verhindern. Die funktionelle aktive Übungsbehandlung der vorliegenden Arbeit scheint daher, in besonderer Weise für eine Prävention prolongierter posttraumatischer Beschwerden geeignet zu sein:
Eine länger als sechs Wochen anhaltende Schmerzsymptomatik ist nach eigener Hypothese (s.o.) auf eine unphysiologische Schonhaltung der HWS zurückzuführen. Eine unphysiologische Haltung der HWS verursacht wiederum Ausgleichsbewegungen der BWS und LWS im Sinne von Fehlhaltungen, was folglich die Behandlung der gesamten Wirbelsäule in Form einer Haltungsschulung nahelegt. Für die eigene Untersuchung kamen daher als Haltungsschulung speziell ausgewählte Übungen nach dem Brügger-Konzept zur Anwendung.34,35 Die Besonderheit dieser Übungen beruht auf den Einsatz des Thera®-Bandes. Die ausgewählten Übungen gegen den Widerstand des Thera®-Bandes sollen eine Verbesserung der Koordination und eine Kräftigung derjenigen Muskelgruppen bewirken, die eine physiologische Haltung der Wirbelsäule ermöglichen. Insbesondere die Verbesserung der Koordination sowie die Kräftigung der Muskulatur sollen den Therapieerfolg langfristig stabilisieren (Abb. 1).
Bleibt zu diskutieren, worauf der therapeutische Vorteil funktioneller Übungsbehandlungen gegenüber immobilisierenden Verfahren wie der Ruhigstellung der HWS mittels weicher Zervikalstütze beruht. Es ist anzunehmen, daß die Anwendung einer weichen Zervikalstütze einerseits die Schonhaltung der HWS im Sinne einer Hyperlordosierung unterstützt.15,33 Andererseits fördert eine Immobilisationsbehandlung ein Schon- und Vermeidungsverhalten.30,32 Den Patienten wird durch die Ruhigstellung mittels Zervikalstütze suggeriert, den Schmerz durch Immobilisation und Schonverhalten günstig beeinflussen zu können.30 Demgegenüber motivieren funktionelle Übungsbehandlungen die Patienten, gewohnte Alltagsaktivitäten frühzeitig nach dem Verletzungsgeschehen aufzunehmen, was einem Schon- und Vermeidungsverhalten vorbeugen soll30 (Abb. 1).
Kritische Anmerkungen
In der vorliegenden Studie wurde die Variable "emotionale Zuwendung" nicht kontrolliert. Unter der Alternativtherapie verbrachten die Therapeuten mehr Zeit mit den Patienten als unter der Standardbehandlung. Auch hierdurch könnten Schmerz und Beeinträchtigung zusätzlich günstig beeinflußt worden sein.
Schlussfolgerungen und Ausblick
Die eigenen Resultate bestätigen, daß ein Therapieschema bestehend aus einer physiotherapeutischen Behandlung mit funktionellen Übungen, einer kurzfristigen Ruhigstellung der HWS mittels weicher Zervikalstütze für maximal zwei Tage sowie einer peroralen Antiphlogistikatherapie der bisher üblichen Behandlung (Ruhigstellung der HWS mittels weicher Zervikalstütze für sieben Tage und peroraler Antiphlogistikatherapie) hinsichtlich der Reduzierung von Schmerz und Beeinträchtigung sechs Wochen nach dem Verletzungsgeschehen überlegen ist. Die klinische Relevanz dieser Ergebnisse wird insbesondere bei der Betrachtung der Befunde für die Verlaufsbeobachtung evident. Sowohl für die führenden Symptome Nacken- und Kopfschmerz als auch für den Anteil der beschwerdefreien Patienten zeigte sich eine deutliche Differenz zu Gunsten der physiotherapeutisch behandelten Probanden.
Weiterhin ungeklärt sind die langfristigen Therapieeffekte physiotherapeutischer Behandlungskonzepte im Sinne der Prävention chronischer Beschwerden. Eine Beschwerdechronifizierung liegt vor, wenn eines oder mehrere der posttraumatischen Symptome sechs Monate und länger persistieren oder rezidivieren.14 In zukünftigen Untersuchungen sollte daher ein Beobachtungszeitraum von mindestens sechs Monaten angestrebt werden.
Danksagung: Wir danken dem Dr. Brügger Institut, Zürich, für die Bereitstellung der benötigten Thera-Bänder. Außerdem gilt unser Dank Herrn R. Kreutzer und Herrn U. Happel für ihre physiotherapeutische Beratung.
 Bibliografía del artículo
Bibliografía del artículo
- Krämer G: Das cerebro-cephale Beschleunigungstrauma („HWS-Schleudertrauma") in der Begutachtung. Unter besonderer Berücksichtigung cerebral-nervöser und psychischer Störungen. akt. neurol. 1980; 7(4): 211-230.
- Walz F, Muser MH: Biomechanical assessment of soft tissue cervical spine disorders and expert opinion in low speed collisions. Accid Anal Prev. 2000; 32 (2): 161-165.
- Gay JR, Abbot KH: Common whiplash injuries of the neck. JAMA. 1953; 152(18): 1698-1704.
- Otte D, Pohlemann T, Blauth M: HWS-Distorsionen im geringen Unfall-schwerebereich. Verkehrsunfall u. Fahrzeugtechnik. 1998; 1(1): 15-21.
- Claussen C-F, Claussen E: Neurootological contributions to the diagnostic follow-up after whiplash injuries. Acta Otolanryngol (Stockh). 1995; 520 (Suppl): 53-56.
- Deans GT, Magalliard JN, Kerr M, Rutherford: Neck sprain - a major cause of disability following car accidents. Injury. 1987; 18 (1): 10-12.
- Hildingsson C, Toolanen G: Outcome after soft-tissue injury of the cervical spine. A prospective study of 93 car-accident victims. Acta Orthop Scand. 1990; 61(4): 357-359.
- Meenen NM, Katzer A, Dihlmann SW et al.: Das Schleudertrauma der Halswirbelsäule – über die Rolle degenerativer Vorerkrankungen. Unfallchirurg. 1994; 20(3): 138-148.
- Norris SH, Watt I: The prognosis of neck injuries resulting from rear-end vehicle collisions. J Bone Joint Surg [Br]. 1983; 65 (5): 608-611.
- Radanov BP, Sturzenegger M, Di Stefano G et al.: Ergebnisse der einjährigen Verlaufsstudie nach HWS-Schleudertrauma. Schweiz Med Wochenschau. 1993; 123(33): 1545-1552.
- Giebel MG: Schleudertrauma der Halswirbelsäule. Klinik, Differential-diagnose, Therapie und Begutachtung. Langenbecks Arch Chir. 1966; 316: 457-461.
- Müller E: Das Schleudertrauma der Halswirbelsäule und seine verschiedenen Folgen. Differentialdiagnose und Therapie. Dtsch Med Wochenschr. 1966; 91(13): 588-593.
- Peeters GGM, Verhagen AP, de Bie RA et al.: The efficacy of conservative treatment in patients with whiplash injury. A systematic review of clinical trials. Spine. 2001; 26(4): E64-E73.
- Spitzer WO, Skovron ML, Salmi LR et al.: Scientific monograph of the quebec task force on whiplash-associated disorders: redefining "whiplash" and its management. Spine. 1995; 20(8 Supll): 1S-73S.
- Moorahrend U: Therapiestaffel konservativer Maßnahmen. Orthopäde. 1998; 27(12): 841-845.
- Barnsley L, Lord S, Bogduk N: Clinical review - whiplash injury. Pain. 1994; 58(3): 283-307.
- Bogduk N (1986): The anatomy and pathophysiology of whiplash. Clin Biomech; 1: 92-101.
- Gennis P, Miller L, Gallagher EJ et al.: The effect of soft cervical collars on persistent neck pain in patients with whiplash injury. Acad Emerg Med. 1996; 3(6): 568-573.
- Hollis S, Campbell F: What is meant by intention to treat analysis Survey of published randomised controlled trials. BMJ. 1999; 319(7211): 670-674.
- Schnabel M, Schmidt T, Tuschen S et al.: Selektionseffekte – Ein Problem unfallchirurgischer Studien Stichprobenselektionseffekte und das Problem der Repräsentativität am Beispiel einer prospektiven randomisierten Studie zur HWS-Beschleunigungsverletzung. Unfallchirurg. 2001; 104(8): 716-726.
- Herrmann HD: Das Schleudertrauma der Halswirbelsäule. Threrapie (II). Med Welt. 1971; 22(36): 1366-1370.
- Bicik I, Radanov BP, Schafer N, et al.: Pet with 18fluorodeoxyglucose and hexamethylpropylene amine oxime spect in late whiplash syndrome. Neurology. 1998; 51(2): 345-350.
- Ettlin TM, Kischka U, Reichmann S, et al.: Cerebral symptoms after whiplash injury of the neck: a prospective clinical and neuropsychological study of whiplash injury. J Neurol Neurosurg Psychiatry. .1992; 55(10): 943-948.
- Gargan MF, Bannister GC: Long-term prognosis of soft-tissue injuries of the neck. J Bone Joint Surg [Br]. 1990; 72(5): 901-903.
- Goethem JWM v, Biltjes IGGM, Hauwe L vd et al.: Whiplash injuries: is there a role for imaging Eur J Radiol. 1996; 22(1): 30-37.
- Patijn J, Wilmink J, ter Linden FH et al.: Ct study of craniovertebral rotation in whiplash injury. Eur Spine J; (2001) 10 (1): 38-41.
- Ronnen HR, Korte PJ d, Brink PRG et al.: Acute whiplash injury: is there a role for mr imaging – A prospective study of 100 patients. Radiology. 1996; 201(1): 93-96.
- Barnsley L, Lord S, Bogduk N: Comparative local anaesthetic blocks in the diagnosis of cervical zygapophysial joint pain. Pain. 1993; 55(1): 99-106.
- Lord SM, Barnsley L, Wallis BJ, Bogduk N:Chronic cervical zygapophysial joint pain after whiplash. A placebo-controlled prevalence study. Spine. 1996; 21(15): 1737-1744.
- Basler H-D: Chronifizierungsprozesse von Rückenschmerzen. Ther Umsch. 1994; 51(6): 395-402.
- Fordyce WE: Back pain in the workplace. IASP Press, Seattle, 1995.
- Pfingsten M, Kaluza G, Hildebrandt J: Rückenschmerzen. In: Psychologische Schmerztherapie. Basler H-D, Franz C, Kröner-Herwig B, Rehfisch HP, Seemann H (Hrsg). Springer, Berlin Heidelberg New York, (1999) 417-444.
- McKinney MB: Behandlung der HWS-Distorsionen bei sog. „Schleuderverletzungen". Übers. von Hohmann D. Orthopäde. 1994; 23(4): 287-290.
- Brügger, Alois: Die Erkrankungen des Bewegungsapparates und seines Nervensystems. Grundlagen und Differentialdiagnose. Ein interdisziplinäres Handbuch für die Praxis. Krayenbühl H (Hrsg); Verlag Urbam & Fischer, München, 1986.
- Rock C-M: Thera-Band-Grundübungen. Verlag Dr. A. Brügger, Zürich, 1993.
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC




 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: Patrocinio y reconocimiento
Patrocinio y reconocimiento








