Bibliografía del artículo
Bibliografía del artículo
1. Simes RJ, Topol EJ, Holmes DR Jr, et al. Link between the angiographic substudy and mortality outcomes in a large randomized trial of myocardial reperfusion: importance of early and complete infarct artery reperfusion. Circulation 91:1923-1928, 1995.
2. Ross AM, Coyne KS, Moreyra E, et al. Extended mortality benefit of early postinfarction reperfusion. Global Utilization of Streptokinase and Tissue Palsminogen Activator for Occluded Coronary Arteries Trial. Circulation 97:1549-1956, 1998.
3. Thiele H, Scholz M, Engelmann L, et al. ST-segment recovery and prognosis in patients with ST-Elevation myocardial infarction reperfused by prehospital combination fibrinolysis, prehospital initiated facilitated percutaneous coronary intervention, or primary percutaneous coronary intervention. Am J Cardiol 98:1132-1139, 2006.
4. Keeley EC, Boura J, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomized trials. Lancet 361:13-20, 2003.
5. Nallamothu BK, Bates ER, Herrin J, Wang Y, Bradley EH, Krumholz HM. Times to treatment in transfer patients undergoing primary percutaneous intervention in the United States. Circulation 111:761-767, 2005.
6. Bradley EH, Herrin J, Wang Y, et al. Strategies for reducing the door-to-ballon time in acute myocardial infarction. N Engl J Med 355:2308-2320, 2006.
7. Steg PG, Bonnefoy E, Chabaud S, et al. Impact of time to treatment on mortality after prehospital fibrinolysis or primary angioplasty: data from the CAPTIM randomized clinical trial. Circulation 108:2851-2856, 2003.
8. Danchin N, Blanchard D, Steg PG, et al. Impact of prehospital thrombolysis for acute myocardial infarction on 1-year outcome: results from the French Nationwide USIC 2000 Registry. Circulation 110:1909-15, 2004.
9. Widimsky P, Budesinsky T, Vorac D, et al. Long distance transport for primary angioplasty vs immediate thrombolysis in acute myocardial infarction: final results of the randomized national multicentre trail-PRAGUE-2. Eur Heart J 24:94-104, 2003.
10. Stone GW, Cox D, Garcia E, et al. Normal flow (TIMI-3) before mechanical reperfusion therapy is an independent determinant of serviva in acute myocardial infarction: analysis from the primary angioplasty in myocardial infarction trials. Circulation 104:636-641, 2001.
11. Keeley EC, Boura J, Grines CL. Comparison of primary and facilitated percutanous coronary interventions for ST-elevation myocardial infarction: quantitative review of randomized trials. Lancet 367;579-588, 2006.
12. Borden WA, Faxon DP. Facilitated percutaneous coronary intervention. J Am Coll Cardiol 48:1120-1128, 2006.
13. Kiernan TJ, Ting HH, Gersh BJ. Facilitated percutaneous coronary intervention: current concepts, promises, and pitfalls. Eur Heart J 28:1545-1553, 2007.
14. Schröder R, Dissmann R, Brüggemann T, et al. Extent of early ST-segment elevation resolution: a simple but strong predictor of outcome in patients with acute myocardial infarction. J Am Coll Cardiol 24:384-391, 1994.
15. Schröder R, Wegschneider K, Schröder K, Dissmann R, Meyer-Salellek W. Extent of early ST segment elevation resolution: a strong predictor of outcome in patients with acute myocardial infarction and a sensitive measure to compare thrombolytic regimens. A substudy of the International Joint Effiacacy Comparison of Thrombolytics (INJECT) trial. J Am Coll Cardiol 26:1657-1664, 1995.
16. Schröder K, Wegschneider K, Zeymer U, Tebbe U, Schröder R. Extent of ST-segment deviation in a single electrocardiogram lead 90 min after thrombolysis as a predictor of medium-term mortality in acute myocardial infarction. Lancet 358:1479-1486, 2001.
17. Prasad A, Stone GW, Aymong E, et al. Impact of ST-segment resolution after primary angioplasty on outcomes after myocardial infarction in elderly patients: An analysis from the CADILLAC trial. Am Heart J 147:669-75, 2004.
18. De Lemos JA, Braunwald E. ST segment resolution as a tool for assessing the efficacy of reperfusion therapy. J Am Coll Cardiol 38:1283-1294, 2001.
19. Schröder R. Prognostic impact of early ST-segment resolution in acute ST-elevation myocardial infarction. Circulation 110:e506-510, 2004.
20. Shah A, Wagner GS, Granger CB, et al. Prognostic implications of TIMI flow grade in the infarct related artery compared with continuous 12-lead ST-segment resolution analysis. J Am Coll Cardiol 35:666-672, 2000.
21. French JK, Andrews J, Manda SO, Stewart RA, McTigue JJ, White HD. Early ST-segment recovery, infarct artery blood flow, and long term outcome after acute myocardial infarction. Am Heart J 143:265-271, 2002.
22. Dong J, Ndrepepa G, Schmitt C, et al. Early resolution of ST-segment elevation correlates with myocardial salvage assessed by Tc-99m sestamibi scintigraphy in patients with acute myocardial infarction after mechanical or thrombolytic reperfusion therapy. Circulation 105:2946-2949, 2002.
23. Thiele H, Kappl MJ, Linke A, et al. Influence of time-to treatment, TIMI-flow-grades, and ST-segment resolution on infarct size and infarct transmurality as assessed by delayed enhancement magnetic resonance imaging. Eur Heart J 28:1433-1439, 2007.
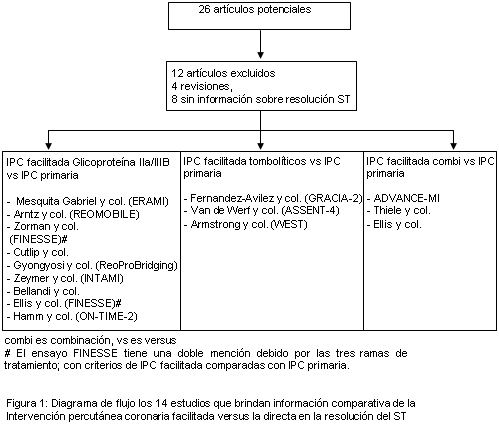
24. Mesquita Gabriel H, Oliveira JA, Da Silva PC, Da Costa JM, Da Cunha JA. Early administration of abciximab bolus in the emergency room improves angiographic outcome after primary PCI as assessed by TIMI frame count: results of the Early ReoPro Administration in Myocardial Infarction (ERAMI) trail. Cath Cardiovasv Interv 68:218-224, 2006.
25. Arntz HR, Schroeder J, Pels K, Schwimmbeck P, Witzenbichler B, Schultheiss HP. Preshospital versus periprocedural administration of abciximab in STEMI: early and late results from the randomised REOMOBILE study. Eur Heart J 24(Suppl):268, 2003.
26. Zorman S, Zorman D, Noc M. Effects of abciximab pretreatment in patients with acute myocardial infarction undergoing primary angioplasty. Am J Cardiol 90:533-536, 2002.
27. Cutlip DE, Ricciardi MJ, Ling FS, et al. Effect of tirofiban before primary angioplasty on initial coronary flow and early ST-segment resolution in patients with acute myocardial infarction. Am J Cardiol 92:977-980, 2003.
28. Gyongyosi M, Domanovits H, Benzer W, et al. Use of abciximab prior to primary angioplasty in STEMI results in early recanalization of the infarct-related artery and improve myocardial tissue reperfusion-results of the Austrian multicentre randomized ReoPro-BRIDGING Study. Eur Heart J 25:2125-2133, 2004.
29. Zeymer U, Zahn R, Schiele R, et al. Early eptifibatide improves TIMI 3 patency before primary perutaneous coronary intervention for acute ST elevation myocardial infarction: results of the randomized integrilin in acute myocardial infarction (INTAMI) pilot trail. Eur Heart J 26:1971-77, 2005.
30. Bellandi F, Maioli M, Leoncini M, Toso A, Dabizzi RP. Early abciximab administration in acute myocardial infaction treated with primary coronary intervention. Int J Cardiol 108:36-42, 2005.
31. Ellis SG, Tendera M, Belder A, et al. Facilitated PCI in patients with ST-Elevation myocardial infarction. N Engl J Med 358:2205-17, 2008.
32. Hamm C, Van't Hof AWJ, Ten Berg JM, et al. Results of the ON-TIME 2 trial: prehospital tirofiban in STEMI. ACC Meeting, April 1, 2008; Abstract 413-5.
33. Fernandez-Avilez F, Alonso JJ, Pena G, et al. Primary angioplasty vs. early routine post-fibrinolysis angiplasty for acute myocardial infarction with ST-segment elevation: the GRACIA-2 non-inferiority, randomized, controlled trail. Eur Heart J 28:949-960, 2007.
34. ASSENT 4 PCI invesigators. Primary versus tenecteplase facilitated percutaneous coronary intervention in patients with ST-segment elevation acute myocardial infarction (ASSENT-4PCI): randomised trial. Lancet 367:569-78, 2006.
35. Armstrong PW, WEST Steering Committee. A comparision of pharmacologic therapy with/without timely coronary intervention vs. primary percutaneous intervention early after ST-elevation myocardial infarction: the WEST (Which Early ST-elevation myocardial infarction Therapy) study. Eur Heart J 27:1530-1538, 2006.
36. ADVANCE-MI investigators. Facilitated percutaneous coronary intervention for acute ST-segment elevation myocardial infarction: results from the prematurely terminated Adressing the Value of facilitated Angioglasty after Combination therapy or Eptifibatide monotherapy in acute Myocardial Infarction (ADVANCE-MI Trail). Am Heart J 150:116-122, 2005.
37. McDonald MA, Fu Y, Zeymer U, et al. Adverse outcomes in fibrinolytic based facilitated percutaneous coronary intervention; insights from the ASSENT-4 PCI electrocardiographic substudy. Eur Heart J 29:871-879, 2008.
38. Antman EM, Hand M, Armstrong PW, et al. Focused update of the ACC/AHA 2004 guidlines for the managment of patients with ST-elevation myocardial infarction. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation 117:296-329, 2008.
39. Van de Werf F, Ardissino D, Betriu A, et al. Management of acute myocardial infarction in patients presenting with acute ST elevation. The task force on the management of acute myocardial infarction of the European Society of Cardiology. Eu Heart J 24:28-66, 2003.
40. Thiele H, Engelmann L, Elsner K, et al. Comparison of pre-hospital combination-fibrinolysis plus conventional care with pre-hospital combination-fibrinolysis plus facilitated percutaneous coronary intervention in acute myocardial infarction. Eur Heart J 26:1956-1963, 2005.
41. Kastrati A, Mehilli J, Schlotterbeck K, et al. Early administration of reteplase plus abciximab vs abciximab alone in patients with acute myocardial infarction referred for percutaneous coronary intervention. JAMA 291:947-954, 2004.
42. De Lemos JA, Gibson CM, Antman EM, et al. Abciximab and early adjunctive percutaneous coronary intervention are associated with improved ST-segment resolution after thrombolysis: observations from the TIMI 14 trail. Am Heart J 141:592-598, 2001.
43. DiMario C, Dudek D, Piscione F, et al. Immediate angioplasty versus standard therapy with rescue angioplasty after thrombolysis in the Combined Abciximab Reteplase Stent Study in Acute Myocardial Infarction (CARESS-in-AMI): an open, prospective, randomised multicentre trial. Lancet 371:559-68, 2008.
44. Cantor WJ, Fitchett D, Borgundvaag B, et al. Rationale and design of the trial of routine angioplasty and stenting after fibrinolysis to enhance reperfusion in acute myocardial infarction (TRANSFER-AMI), Am Heart J 155:19-25, 2008.




 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: