

Volumen 9, Número 5, Diciembre 2003
 |
 Volumen 9, Número 5, Diciembre 2003 |
|
Expertos Invitados |
| |
 |
Autor: MŞ Cristina Cuerda Compés Columnista Experta de SIIC Doctor en Medicina y Cirugía, Especialista en Endocrinología y Nutrición, Médico Adjunto de la Unidad de Nutrición. Hospital General Universitario "Gregorio Marańón" Institución: |
Introducción La nutrición parenteral domiciliaria (NPD) permite la supervivencia a largo plazo de pacientes con fallo intestinal. Desde que se empleó por primera vez en 1967, su utilización ha ido creciendo en muchos países.1 En Europa, la incidencia y la prevalencia medias de la NPD llegan a 3/106 y 4/106 habitantes/ańo, respectivamente.2 En los Estados Unidos, la prevalencia es probablemente 10 veces superior,3 y se calcula que hay 40 000 pacientes con esta modalidad de tratamiento.4 En este estudio hemos evaluado de forma retrospectiva las complicaciones infecciosas, trombóticas y hepáticas, así como la calidad de vida de los pacientes con NPD tratados en nuestro hospital desde enero de 1986 hasta julio de 2003. Pacientes y métodos Revisamos de forma retrospectiva las historias clínicas de los pacientes tratados con NPD en nuestro hospital desde enero de 1986 hasta julio de 2003. En este tiempo hemos tenido 22 pacientes (13 mujeres, 9 varones), edad media 50 ± 15 ańos (m ± DE) (rango 21-78 ńos). Las características de los pacientes se presentan en la Tabla I. Tabla I El tiempo total de cateterización fue de 18 698 días, mediana 330 días (rango 30-4 980). Se utilizaron catéteres tunelizados tipo Hickman, realizándose la infusión de la nutrición parenteral durante la noche. Los diagnósticos etiológicos fueron: enteritis rádica 7, trombosis mesentérica 6, carcinomatosis peritoneal 3, pseudoobstrucción intestinal 1, enfermedad celíaca 1, síndrome de malabsorción 1, enfermedad de Crohn 1, estenosis esofágica 1, fístula intestinal 1. El diagnóstico de las infecciones relacionadas con el catéter (IRC) se hizo de acuerdo con las definiciones de los CDC (Centers for Disease Control) de EE.UU.:5 infección del orificio de salida, infección del túnel, infección del bolsillo del reservorio, bacteriemia asociada al catéter (BAC). La infección del orificio de salida se define como la presencia de enrojecimiento, dolor y/o induración en los 2 cm de piel alrededor del punto de salida del catéter. La infección del túnel presenta síntomas y signos similares, pero se extiende más allá de 2 cm del punto de salida del catéter. La infección del bolsillo del reservorio se define como la aparición de enrojecimiento y/o necrosis de la piel sobre el reservorio, y/o aparición de pus en el bolsillo subcutáneo. El diagnóstico de la BAC se basa en el aislamiento del mismo microorganismo de cultivos semicuantitativos o cuantitativos de un segmento del catéter y de sangre periférica en un paciente con síntomas de infección sistémica. No debe haber ningún otro foco aparente de infección. En los casos en los que no se disponga de cultivos microbiológicos, la defervescencia tras la retirada del catéter se considera como un signo indirecto de BAC. En los pacientes a quienes se les retiró el catéter utilizamos el método semicuantitativo de Maki, que se realiza frotando la punta del catéter sobre un medio de cultivo. Se considera positivo si crecen más de 15 unidades formadoras de colonias (UFC). En aquellos pacientes a los que no se les retiró el catéter obtuvimos hemocultivos de éste y de sangre periférica. En los últimos ańos hemos empleado hemocultivos cuantitativos (lisis-centrifugación) de sangre obtenida por medio del catéter y de sangre periférica. Si el recuento de colonias es 5-10 veces superior en la sangre obtenida a través del catéter respecto de la periférica, se considera que existe una BAC. El tratamiento de la BAC se realizó empíricamente mediante infusión de vancomicina (o teicoplanina) y ceftriaxona (o un aminoglucósido) a través del catéter central durante 14 días. En los primeros días se interrumpía la administración de la nutrición parenteral, reanudándola a las 48 horas si el paciente permanecía afebril con el tratamiento antibiótico. La oclusión del catéter se define como la imposibilidad de infundir líquidos, extraer sangre, la necesidad de una presión de infusión excesiva, o una combinación de ellas. El diagnóstico de trombosis venosa central (TVC) se reconoce clínicamente mediante la aparición de dolor en el tórax, hombro o cuello, o signos de oclusión venosa con edema del brazo ipsilateral o síndrome de vena cava superior. El diagnóstico definitivo depende de la confirmación mediante flebografía de miembros superiores o eco-Doppler. El diagnóstico de endocarditis se confirmó mediante ecocardiograma transtorácico o transesofágico. Las complicaciones hepáticas de la nutrición parenteral se diagnosticaron mediante análisis de sangre (elevación de los niveles de gamma glutamil transpeptidasa, alanina transaminasa, aspartato transaminasa, fosfatasa alcalina y bilirrubina), ecografía hepática, y en algunos pacientes mediante biopsia hepática. Los instrumentos para el estudio de la calidad de vida fueron los cuestionarios Sickness Impact Profile (SIP) y Karnofsky Index (KI). Estos fueron completados voluntariamente por los pacientes. El SIP es un test no específico que evalúa una variedad de áreas de la calidad de vida tales como sueńo, autocuidado, función emocional, actividad física y social, hábitos de ingesta y empleo. La puntuación en personas normales es inferior a 5, en pacientes con afectación moderada de su calidad de vida es superior a 15, y en pacientes con afectación severa es superior a 20. El KI evalúa la capacidad física y la autosuficiencia. La puntuación en personas normales es de 90-100. El estudio estadístico se realizó mediante el cálculo de frecuencias en las variables cualitativas, y media, desviación estándar, mediana y rango en las variables cuantitativas. Utilizamos asimismo el test de χ 2 . Resultados Tuvimos 77 casos de infección del catéter, con una tasa de 0.41/100 días de cateterización. La tasa de infección varió ampliamente entre los pacientes, con mediana de 0.33/100 días y rango de 0-1.6/100 días (Tabla II). Dos casos fueron infección del orificio de salida del catéter, y el resto, sepsis. Tabla II En 65 casos dispusimos de resultados microbiológicos. En 14, los hemocultivos realizados fueron estériles. De los 51 con hemocultivos positivos, se aisló Staphylococcus coagulasa negativo en el 63% (32 casos); Candida, 8% (4); Enterobacter, 8% (4); Staphylococcus aureus,4% (2); otros gramnegativos, 2% (1); polimicrobiana, 9% (5), y otros, 6% (3) (Figura 1).  Figura 1. Microorganismos causantes de infección del catéter en NPD. El cultivo de la conexión fue positivo en el 57% frente a 26% de positividad en los cultivos de piel, diferencia estadísticamente significativa (p < 0,0001). Como complicaciones infecciosas, 5 pacientes presentaron endocarditis (4 por S coagulasa negativo y 1 sin cultivo); 3, tromboembolismo séptico pulmonar (2 por S coagulasa negativo y 1 polimicrobiana), y 1, tromboflebitis séptica por S coagulasa negativo. En 25 casos (32%) se tuvo que retirar el catéter debido a las siguientes causas: endocarditis (5 casos), tromboflebitis séptica (1), tromboembolismo pulmonar séptico (1), obstrucción del catéter (1), persistencia de fiebre tras 48 horas de tratamiento antibiótico a través del catéter (17). De los cultivos realizados, sólo el resultado de los hemocultivos de sangre periférica se correlacionó significativamente con la retirada del catéter (p < 0.001). En todos los casos de sepsis por Candida se retiró el catéter, frente a 8/31 casos de infección por S coagulasa negativo. Tuvimos 8 obstrucciones de catéter con una tasa de 0.04 por 100 días de cateterización (Tabla II). En 3 casos el catéter pudo salvarse, en 2 de ellos tras tratamiento con uroquinasa y en 1 caso tras infusión de contraste radiológico a través del catéter. En los demás casos el tratamiento fue ineficaz y el catéter tuvo que ser retirado. Sólo tuvimos 2 casos de trombosis venosa asociada al catéter (0.01 por 100 días) y en uno de ellos coexistió con una infección del catéter. Empleamos un total de 48 catéteres, 2.22 ± 1.69 por paciente (m ± DE), rango 1-6. La mediana de duración de los catéteres fue de 300 días (rango 15-2 190 días). La tasa de infección por catéter fue de 1.54 ± 1.87 (m ± DE), rango 0-10, y la tasa de obstrucción por catéter fue de 0.16 ± 0.47, rango 0-2. Cinco pacientes presentaron elevación de las cifras de transaminasas y fosfatasa alcalina con bilirrubina normal, en uno de ellos la biopsia hepática mostró esteatofibrosis y en otro edema e inflamación portal con colostasis sin esteatosis. Otros dos pacientes desarrollaron colostasis sintomática con elevación de transaminasas, fosfatasa alcalina e hiperbilirrubinemia; la biopsia mostró hepatitis colostásica. Ambos fallecieron por fallo hepático posteriormente. Cuatro pacientes desarrollaron colelitiasis durante el tratamiento y 3 de ellos tuvieron que ser colecistectomizados. Nueve pacientes fallecieron durante estos ańos, de los cuales sólo en 3 casos estuvo relacionado con la NPD (1 paciente por endocarditis secundaria a infección del catéter y en 2 casos por fallo hepático asociado a NPD). En 8 casos se pudo suspender la NPD debido a mejoría de la enfermedad de base y del estado nutricional y en 1 caso se tuvo que suspender debido a falta de accesos venosos centrales tras permanecer durante más de 13 ańos con NPD. En la actualidad sólo 4 pacientes continúan con NPD, dos de ellos con seguimiento en nuestro hospital. Realizamos un estudio de calidad de vida en 6 pacientes. Los resultados del Sickness Impact Profile (SIP) mostraron calidad de vida discretamente disminuida, con puntuación media de 14.6 ± 13.5 (7-42) (m ± DE). El Karnofsky Index también mostró calidad de vida alterada en algunos pacientes, con puntuación media de 70 ± 20 (50-90). Discusión En este artículo presentamos nuestra experiencia en el tratamiento de una pequeńa cohorte de pacientes con nutrición parenteral domiciliaria y prolongado seguimiento. La etiología del fallo intestinal en la mayoría de nuestros pacientes fue la enteritis rádica y la isquemia mesentérica. Esto contrasta con otras series en las cuales las etiologías más frecuentes fueron el cáncer y la enfermedad de Crohn.2-4,6-9 La infección asociada al catéter es la complicación más frecuente que ocurre durante la NPD.10,11 Nosotros tuvimos una tasa de IRC de 0.41/100 días de catéter, que es superior a la referida por otros grupos. En otras series cortas con pacientes adultos la tasa de infección fue de 0.6 episodios/paciente ańo,12,13 o 1.7-3/1000 días de catéter.14,15 Una tasa baja de IRC puede utilizarse como marcador de la calidad del cuidado del catéter, de forma que en series largas la tasa disminuye. Buchman y col. recogieron una tasa de infección de 0.37/paciente ańo en 527 pacientes seguidos por la Universidad de California entre 1973-1991, y 0.28/paciente ańo en aquellos seguidos durante más de 10 ańos.16 Messing, en una recopilación de la literatura sobre NPD, seńala una incidencia media anual de IRC de entre 0.36-0.50.17 En el registro de NPD del Reino Unido de 400 pacientes entre 1977-1991, el promedio de IRC fue de 0.47/paciente ańo; y en el Hope Hospital (Salford), que controla 116 de esos pacientes, la tasa fue más baja: 0.14/paciente ańo.8 En los nińos, las tasas de infección son más altas; en la serie de Buchman y col. fue de 0.51/paciente ańo,16 y en la serie de Colomb y col. fue de 2.1/1000 días de catéter.18 Es interesante destacar que entre 35% y 50% de los pacientes raramente presentan IRC, mientras que otros tienen sepsis con mucha frecuencia.19 En nuestra serie, algunos pacientes tuvieron baja tasa de infección 0.1-0.2/100 días de catéter, mientras que otros tuvieron tasas mucho más altas. En algunos de éstos hemos observado errores en el cuidado del catéter. El factor más importante para disminuir las infecciones es el entrenamiento del paciente por personal adiestrado. En el estudio de Santarpia y col. los pacientes que habían recibido entrenamiento más amplio sobre los cuidados del catéter tenían tasas de infección inferiores respecto de los que recibieron el entrenamiento estándar.20 Como ya se ha reseńado por otros autores, nosotros también observamos que la frecuencia de infecciones disminuye con el tiempo de cateterización.16 La mayoría de las infecciones fueron por S coagulasa negativo, como ya ha sido referido en la literatura.16,17,21 En nuestra serie, el origen más probable de BAC fue la contaminación de la conexión del catéter, lo cual coincide con lo reseńado por otros autores.19,22 Nuestra tasa de complicaciones de las BAC fue de 10%, lo que coincide con otros autores.16 Tuvimos una tasa de mortalidad por sepsis de catéter del 1.5%, algo inferior a la de otras series, que la sitúan alrededor del 2.3%-2.5%.16,17 La mayoría de nuestras bacteriemias asociadas al catéter fueron tratadas satisfactoriamente con el protocolo descrito anteriormente manteniendo el catéter in situ, siendo preciso retirarlo sólo en aproximadamente el 30% de los casos. El tipo de microorganismo se correlacionó con la retirada del catéter: ésta ocurrió en todos los casos de sepsis por Candida. Miller y col., en su serie de 58 episodios de BAC en pacientes con NPD, tuvieron una tasa de retirada del 45%, ocurriendo ésta en todos los casos de Candida y en muchos de los producidos por gramnegativos.23 Buchman y col. 16 describen en su extensa serie la retirada del catéter en el 48% de las BAC; el tipo de microorganismo (principalmente los hongos) fue un factor predictivo de retirada. Además, en los casos de infección del túnel, retiraron el 100% de los catéteres. Estos autores también recomiendan la retirada del catéter si existen complicaciones de la BAC, o si persiste la fiebre tras 48-72 horas de iniciado el tratamiento antibiótico. En series posteriores como la de Benoit y col.24 y la de Messing y col.,19,25 el porcentaje de retirada del catéter por fracaso del tratamiento de la BAC es mucho más bajo (5%-15%). Estos autores utilizan una técnica de tratamiento antibiótico diferente denominada antibiotic lock , que consiste en la infusión de antibióticos en alta concentración en pequeńos volúmenes para tratar la contaminación del catéter, asociando generalmente durante los primeros días tratamiento intravenoso sistémico. No obstante, hay que tener en cuenta que en estos tratamientos se excluyen los casos de sepsis por microorganismos especialmente virulentos (Candida, S aureus, Pseudomonas), así como las infecciones del túnel y las de los reservorios, lo cual justifica al menos en parte sus buenos resultados. Por el contrario, los resultados con la técnica del antibiotic lock en el tratamiento de sepsis de catéter por S epidermidis en una serie reciente fueron malos, debido a un alto índice de recurrencias .26 La oclusión del catéter puede resultar del depósito dentro de la luz del catéter de fibrina, lípidos, o precipitados de calcio-fósforo. También la malposición del catéter y el depósito de una vaina de fibrina alrededor del catéter puede crear un efecto de válvula, de forma que es posible infundir pero no aspirar. Nosotros tuvimos una tasa baja de oclusión del catéter (0.04/100 días de catéter). En otra serie espańola la tasa mediana de oclusión fue de 0.11/paciente ańo.13 Williams y col. recogieron una incidencia de 0.08 episodios por ańo en una serie de 48 pacientes.27 Se ha descrito que hasta 25% de los catéteres ocluidos tienen que ser reemplazados.28 En nuestra experiencia los resultados fueron peores: sólo el 33% de los catéteres ocluidos pudieron salvarse. Otra complicación importante es la trombosis venosa central (TVC), la cual se asocia con elevada mortalidad. Nosotros tuvimos una tasa de 0.01/100 días de catéter, que es similar a la de otras series mucho más extensas. En el Reino Unido fue de 0.063 episodios/ańo.29 El registro de Norteamérica, que incluye 204 programas y 10 000 pacientes, describe una incidencia mucho más baja (0.01-0.03 episodios/ańo).30 Además, estos datos casi con toda seguridad infraestiman la verdadera incidencia del problema. En los últimos ańos, algunos trabajos han abordado la prevención de las complicaciones trombóticas de los catéteres. Además del sellado con heparina tras la infusión de la NPT, la adición de heparina a las soluciones de nutrición en dosis de 3U/ml de NPT puede disminuir la incidencia de trombosis y de oclusión del catéter.31 Este método se utiliza de forma rutinaria en algunos hospitales.27 Desgraciadamente, la heparina puede desestabilizar la solución de nutrición parenteral cuando se utilizan todos los nutrientes (incluidos los lípidos), dentro de la misma bolsa, además de tener un efecto negativo sobre el hueso al aumentar la resorción ósea. También las dosis bajas de warfarina (1-2 mg/día), que no afectan significativamente los índices de coagulación, pueden prevenir la trombosis. En un estudio prospectivo abierto, no aleatorizado, en pacientes con catéteres centrales para NPT, la utilización de dosis bajas de warfarina redujo la incidencia de TVC sin prolongar el tiempo de protrombina.32 Posteriormente estos autores, en un estudio prospectivo y aleatorizado en pacientes con catéteres centrales para quimioterapia obtuvieron similares resultados.33 Más recientemente, un estudio prospectivo aleatorizado realizado por Monreal y col. encontraron que la heparina de bajo peso molecular disminuyó la incidencia de TVC en pacientes con cáncer portadores de accesos venosos centrales.34 La hepatopatía es una complicación metabólica muy importante de la nutrición parenteral.35 La incidencia de las alteraciones en los niveles de enzimas hepáticas varía en diferentes estudios desde 15% hasta 100%.36 En nuestra serie la incidencia fue de 32%, de los que dos pacientes desarrollaron colestasis y murieron de fallo hepático. En una encuesta retrospectiva de 164 pacientes con NPD desde 1978-94 en Salford, el 65% de los pacientes tuvo alteración de las enzimas hepáticas (5% con hiperbilirrubinemia), y solamente 1 caso de hepatopatía crónica.36 Los mejores resultados de incidencia de hepatopatía en adultos con NPD provienen de Bowyer y col.37 Ellos registraron para la incidencia de alteraciones persistentes de las enzimas hepáticas en un período de 8 a 95 meses un valor de 15% (9/60 pacientes), y solamente 3 desarrollaron dańo hepático severo. En la serie de Cavicchi y col. de 90 pacientes con NPD desde 1985-96, el 65% desarrolló colestasis crónica y el 41%, dańo hepático relacionado con la NPT. La prevalencia de dańo hepático complicado, relacionado con la NPD, fue de 26 ± 9% a los 2 ańos y 50 ± 13% a los 6 ańos.38 Chan y col. encontraron una incidencia de hepatopatía terminal en el 15% (6/42 pacientes).39 La esteatosis permanece como el diagnóstico anatomopatológico más frecuente en los adultos con alteraciones de las enzimas hepáticas en relación con la NPT; es benigna, reversible y no progresiva. La colestasis se asocia con la administración a largo plazo y es más frecuente en los nińos. Se ha descrito que los pacientes desarrollan hepatopatía terminal al cabo de 10.8 ± 7 meses del inicio en la elevación de la bilirrubina.39 Entre los factores relacionados con la aparición de la hepatopatía se encuentran el exceso de calorías, de glucosa y la infusión de más de 1g/kg/día de triglicéridos de cadena larga omega-6 en la NPD.38,40,41 El efecto de las nuevas emulsiones lipídicas (TCM-TCL, oleico, aceites de pescado omega-3, triglicéridos estructurados) sobre el hígado debe ser estudiado en estos pacientes.42-44 La deficiencia de colina es uno de los factores que se ha involucrado en la patogenia de la hepatopatía. Un estudio aleatorizado ha ccomprobado su utilidad para el tratamiento de esta enfermedad,45 y están en marcha estudios multicéntricos en Estados Unidos y Reino Unido para evaluar la utilidad de la suplementación con colina en la prevención de la aparición de hepatopatía en pacientes que inician tratamiento con NPT y en el tratamiento de la hepatopatía en pacientes con NPT. En nuestra serie, sólo 3 pacientes (14%) fallecieron por causas relacionadas con la NPD durante estos 17 ańos. En otros estudios se recoge que la mortalidad relacionada con la NPD es inferior al 10%.46 La probabilidad de supervivencia de los pacientes con patología benigna es mayor del 65% a los 5 ańos.47-49 Para pacientes con enfermedad benigna, la retirada de la NPD es posible en el 40% a 70% de los casos.46 La calidad de vida (CV) se ha convertido en un aspecto muy importante en el planteamiento terapéutico de los pacientes con enfermedades crónicas. En nuestra serie, el promedio de las puntuaciones de los tests de calidad de vida estuvo levemente afectado, aunque la CV fue bastante buena en la mayoría de los pacientes. Jeppesen y col. obtuvieron peores resultados en sus pacientes con NPD utilizando el mismo tipo de cuestionario (SIP)50 Otros autores han evaluado la CV con otros métodos,49,51,52 y en general los resultados son mejores entre los pacientes jóvenes, sin uso de narcóticos, y en pacientes con enfermedad de Crohn. En algunos de ellos el descenso de la CV dependía mucho más de la enfermedad de base que de la propia NPD. Carlson y col. evaluaron la CV de 37 pacientes con un cuestionario que también incluía síntomas durante la infusión de la NPT y preguntas sobre el deseo de trasplante intestinal. A pesar de que el 70% de los pacientes tuvieron buena calidad de vida y que la mayoría de los pacientes candidatos a trasplante intestinal (16/30) no expresaron interés en esa intervención, hubo muchas áreas en las que los pacientes sentían que su CV no era buena (síntomas psicológicos, disfunción sexual y social), y la mayoría de ellos fue incapaz de volver a trabajar.53 Conclusión Mientras que la NPD aún es el tratamiento estándar de los pacientes con fallo intestinal, es posible mejorar algunas áreas tales como el cuidado del catéter, las complicaciones sépticas y trombóticas, las complicaciones hepáticas y óseas, etc. Ello ayudaría a mejorar la calidad de vida en estos pacientes hasta que nuevos tratamientos, como el trasplante intestinal, tengan mejores resultados. BIBLIOGRAFIA
|
|
|
|
|
|
|
Autor: Domingo Palmero Columnista Experto de SIIC Médico Neumonólogo (de Planta) del Hospital F.J.Muńiz. Profesor Titular de Neumonología de la Universidad del Salvador Institucion: Hospital de Enfermedades Infecciosas F. J. Muńiz, Buenos Aires. Universidad del Salvador, Buenos Aires, Argentina |
żQué es una neumonía adquirida en la comunidad? żCuáles son los agentes causales más frecuentes de NAC? żCómo diagnosticamos la NAC? Métodos de diagnóstico Figura 1. Imagen bilateral de una neumonía atípica. Figura 2. TAC de tórax que muestra absceso pulmonar paracardíaco izquierdo. 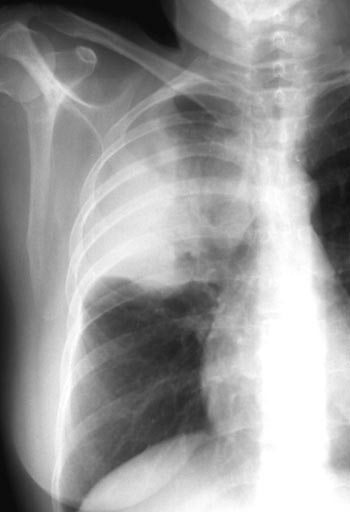 Figura 3. Consolidación del espacio aéreo con el típico broncograma aéreo.  Figura 4. Patrón de TAC de consolidación parenquimatosa neumónica. III. Estableciendo el diagnóstico
etiológico.6 Más del 50% de los pacientes con NAC carecen de diagnóstico etiológico. Aunque controvertida, la tinción con Gram del esputo del paciente con diagnóstico clínico-radiológico de NAC es útil en la definición del tratamiento empírico. Una muestra representativa del tracto respiratorio inferior debe contener menos de 10 células epiteliales escamosas y más de 25 neutrófilos por campo. Un hallazgo compatible con S. pneumoniae no siempre se correlaciona con hemocultivos o métodos más invasivos (lavado broncoalveolar, punción pulmonar). Hay que tener en cuenta que el hallazgo de ciertos gérmenes en el esputo a través del examen directo y cultivo dará el diagnóstico etiológico preciso, por ejemplo: Mycobacterium tuberculosis, Mycoplasma pneumoniae, Chlamydia spp., Legionella spp., Pneumocystis carinii, Cryptococcus neoformans, Histoplasma capsulatum, Coccidioides immitis,
Paracoccidioides brasiliensis, virus respiratorios estacionales, protozoarios y helmintos. Los métodos rápidos para detección de antígenos, como el del virus influenza, son de utilidad en épocas epidémicas. żCómo definimos la NAC grave y su necesidad de internación en la unidad de cuidados intensivos (UCI)? Una combinación de dos o tres de los criterios menores ( 2, 3 y/o 4) junto con uno de dos de los mayores (1 o 3) presentaron la mejor sensibilidad y especificidad en el estudio de Ewig y col. 8 Adecuación de normas internacionales a la Argentina Tratamiento La resistencia a penicilina suele asociarse a multirresistencia, aunque suelen ser eficaces para estas cepas antibióticos como las nuevas fluoroquinolonas (levo, gati, moxifloxacina), azitromicina, vancomicina y linezolid.
|
||
|
|
| |
|
|
Autor: Jan Faergemann Columnista Experto de SIIC Profesor, Departamento de Dermatología, Sahlgrenska University Hospital Institucion: Sahlgrenska University Hospital, Gotemburgo, Suecia |
En enero de 2002, mis colaboradores y yo publicamos un artículo en Archives of Dermatology sobre el tratamiento profiláctico de pitiriasis (tińa) versicolor con itraconazol.1 En aquel momento los pacientes con pitiriasis versicolor fueron tratados primero en un estudio abierto con itraconazol 200 mg por día por 7 días. Los pacientes que quedaban libres de enfermedad eran asignados aleatoriamente, en un estudio controlado doble ciego de grupos paralelos, a ser tratados con itraconazol 200 mg dos veces por día o con cápsulas con placebo una vez por mes. El tratamiento profiláctico duró 6 meses. Luego de estos 6 meses, el 88% del grupo tratado con itraconazol comparado con solo el 57% de los tratados con placebo permanecían libres de lesiones. Yo participé anteriormente de otro estudio profiláctico con ketoconazol o tabletas de placebo administradas durante 3 días consecutivos cada mes por un período medio de 8 meses.2 En ese estudio, 93% del grupo del ketoconazol comparado con solo 41% del grupo placebo continuaban libres de lesiones luego del tratamiento profiláctico. Rausch y Jacobs, en otro estudio sobre tratamiento profiláctico en pacientes con pitiriasis versicolor, trataron pacientes en forma controlada, doble ciego, con tabletas de 400 mg de ketoconazol o placebo una vez por mes.3 Nuevamente el ketoconazol fue superior al placebo. En mi conocimiento, no han sido publicados estudios sobre el uso oral de fluconazol o de cualquier tipo de fórmula tópica en el tratamiento profiláctico de la pititriasis versicolor. En la práctica, yo he utilizado fluconazol 300 mg una vez por mes con resultados excelentes. Sin embargo, deben recordar que yo no tengo datos basados en evidencia (evidence based data) sobre el uso de fluconazol en el tratamiento profiláctico de la pitiriasis. Cuando utilicé el tratamiento tópico siempre recomendé a mis pacientes continuar con este tratamiento una vez por mes. Sin embargo, con el tratamiento tópico la adhesión del paciente al tratamiento es menor y en mi experiencia la mayoría lo dio por concluido luego de 2 o 3 meses. Si no se utiliza el tratamiento profiláctico, aproximadamente 60% de los pacientes tendrán una recurrencia dentro del primer ańo, y un 80% dentro de los dos primeros ańos.4. Por ello, para evitar las recurrencias es imperativo utilizar un tratamiento profiláctico. Luego de la publicación del artículo sobre el empleo profiláctico del itraconazol en el Archives of Dermatology1, yo he continuado utilizando ese esquema terapéutico en el tratamiento de pacientes con pitiriasis versicolor, con muy buenos resultados en mi práctica diaria. Otra observación que lamentablemente no se halla documentada en un estudio bien conformado, es que algunos pacientes no tendrán recurrencia si ellos son tratados profilácticamente por un período más largo. Sería muy interesante realizar un estudio de estas características. BIBLIOGRAFIA
|
Trabajos Distinguidos, Serie Clínica
Médica,
integra el Programa SIIC de Educación Médica Continuada
Bienvenidos
a siicsalud
[Acerca
de SIIC] [Estructura de SIIC]
[Círculo de Lectores
SIIC]
[Salud(i)Ciencia]
[Trabajos Distinguidos]
Sociedad
Iberoamericana de Información Científica (SIIC)
Av. Belgrano 430, (C1092AAR), Buenos Aires, Argentina
Correo electrónico (e-mail): atencionallector@siicsalud.com;
Tels: +54 11 4342-4901; Fax: +54 11 4331-3305.
Correo SIIC: Casilla de Correo 2568, (C1000WAZ) Correo Central, Buenos Aires.
Copyright siicsalud©
1997-2003, Sociedad Iberoamericana de Información Científica (SIIC)