 BTA-TRAK URINARIO EN EL
SEGUIMIENTO DEL CARCINOMA TRANSICIONAL DE VEJIGA
SUPERFICIAL BTA-TRAK URINARIO EN EL
SEGUIMIENTO DEL CARCINOMA TRANSICIONAL DE VEJIGA
SUPERFICIAL
|
|

|
Jesús Mª
Fernández Gómez
Columnista Experto de SIIC
Institucion:
Hospital Central de Asturias, Facultad de Medicina,
Universidad de Oviedo, Oviedo, Asturias, España
|
Introducción
La identificación de algunos antígenos del cáncer de vejiga ha
conducido al desarrollo de métodos no invasivos de detección de
tumores mediante la aplicación de técnicas de estudio de dichas
sustancias en la orina (BTA, BTA- Stat, NMP-22, Inmunocyt, etc.)
para mejorar la eficacia de la citología urinaria en el seguimiento
de estas neoplasias. El antígeno de tumor vesical (bladder tumor
antigen [BTA]) está compuesto por complejos proteicos de
membrana basal relacionados con el factor H de la vía alternativa
del complemento humano, que juega un papel inhibitorio de la lisis
de las células que el organismo reconoce como extrañas.1 Tanto el
BTA original como el BTA-Stat son técnicas colorimétricas no
cuantitativas, pero el BTA- TRAK es una técnica de inmunoenzimoanálisis
cuantitativa, por lo que el valor de la determinación es más
objetivo.
Material y métodos
Se estudiaron 700 determinaciones consecutivas de BTA-TRAK
realizadas durante el seguimiento de pacientes no seleccionados en
los que se había resecado un carcinoma de vejiga transicional. En
todos los casos se practicaron cistocopia, sedimento urinario y
citologías cada 3-4 meses durante el 1º y 2º años y cada 6 meses
posteriormente, hasta el 5º año. Además, se realizó una urografía
e/v anualmente o ante la sospecha de un tumor en las vías urinarias
altas (citologías positivas o hematuria sin tumor vesical). En
todos ellos se practicó cistoscopia a los pocos días de la medición
de BTA- TRAK, solicitándose simultáneamente con esta última la
determinación de tres citologías urinarias por micción espontánea,
que fueron estudiadas inmediatamente después de su emisión, así
como un sedimento urinario convencional. Las citologías fueron
valoradas siempre por el mismo citólogo y se consideraron positivas
cuando existieron datos de displasia celular de mayor o menor grado
en al menos una de las tres muestras. El hallazgo de un tumor
vesical recidivante durante el seguimiento fue seguido por una RTU
de la lesión.
El sedimento fue considerado
positivo cuando se encontró microhematuria (> 4 hematíes/campo)
y, asociado con piuria, se interpretó como infeccioso-
inflamatorio.
El procedimiento de análisis del
BTA TRAK consistió en distribuir la muestra de orina en
micropocillos recubiertos del primer anticuerpo monoclonal, incubar
durante una hora a 37 ºC para, posteriormente, lavar la muestra y
eliminar las fracciones que no se enlazaron. Se añadió un
conjugado formado por un segundo anticuerpo monoclonal marcado por
una enzima y dirigido contra el epítope del antígeno asociado a
tumores de vejiga (BTA). Se procedió, entonces, a la incubación de
las muestras durante una hora, a 37 ºC, y nuevo lavado de la
muestra, para posteriormente añadir el sustrato e incubarlo a 37 ºC
durante 30 minutos. En este momento, se desarrolla un color cuya
intensidad es directamente proporcional a la cantidad de antígeno
asociado al tumor existente en la muestra de orina. Se detiene la
reacción con una solución stop de EDTA y se mide la absorbancia a
405 nm, lo cual determina la magnitud de la reacción enzimática.
Dicha absorbancia es proporcional a la concentración de antígeno
en la muestra en una concentración de 0-100 U/ml.
La precisión intraensayo para
concentraciones de 9.3 y 36.1 U/ml fue del 3% y 7%, respectivamente,
mientras que la precisión interensayo, para las mismas
concentraciones fue del 4% (ambas). Se consideró un valor umbral de
BTA- TRAK de 14 U/ml. Formando parte del seguimiento de los
pacientes con carcinoma transicional superficial de vejiga se
pautaron instilaciones vesicales con MMC o BCG, en pacientes con
factores de riesgo de recidiva o progresión del tumor vesical
resecado (tumores de 3 cm de diámetro o mayores, tumores múltiples
o recidivantes, presencia de Tis, grado III, ...), señalándose el
día de la última instilación como referencia para valorar su
efecto en el BTA, citologías y sedimento.
Resultados
De las 700 determinaciones, 95 casos (13.6%) correspondieron a un
carcinoma urotelial descubierto durante el seguimiento, bien de
vejiga (93), bien del tracto urinario superior (2). De los 93
tumores vesicales, hubo 39 tumores Ta (37 TaG1 y 2 TaG2); 29 tumores
T1 (4 T1G1, 20 T1G2 y 5 T1G3); 5 Tis y 20 tumores invasivos de la
muscular (progresión durante el seguimiento a T2-4).
De los 605 casos sin tumor
urotelial, en 229 se detectó un antecedente que podía interferir
con los resultados de las determinaciones urinarias:
- 142 casos en los que se habían
empleado instilaciones con BCG
- 36 con MMC
- 23 pacientes presentaban infección
urinaria
- 9 en quienes se había realizado
una manipulación uretral reciente (sondaje, dilataciones,
cistoscopia, ...)
- 19 casos con otras posibles
causas (4 con litiasis urinaria; 4 habían recibido radioterapia
pélvica, uno de ellos braquiterapia por cáncer de próstata; 4
sufrían una estenosis de uretra; 3 seguían tratamiento con
bloqueo hormonal por cáncer de próstata; 2 seguían terapia
con hemodiálisis; y en 2 casos se encontró una cistopatía crónica
inespecífica)
Citologías
La sensibilidad de las citologías para detectar tumor urotelial fue
del 41.1%, con una especificidad del 97.3%. Las citologías fueron
negativas en un 48.4% de tumores e inflamatorias en un 9.5%. La
sensibilidad fue mínima (19%) en tumores de bajo grado.
En 46 casos de los 605 en que no se
encontró tumor urotelial, las citologías presentaron cambios
reactivos sugestivos de inflamación asociada con diversas causas.
De ellos, en la mayoría de casos eran pacientes que habían
recibido tratamiento con BCG (54.1%) (sólo en 2 casos de
instilaciones con MMC previas), con infecciones urinarias (16.2%) o
litiasis (8.1%).
Además, se registraron citologías
falsamente positivas para malignidad en pacientes con sondajes
previos, litiasis y en tratamiento con BCG. No se encontraron
citologías falsamente positivas en ningún caso después de 3 meses
de los antecedentes citados, salvo para las instilaciones de BCG.
Con estas últimas, se encontraron citologías inflamatorias tras 3
meses de la última instilación en 4 pacientes (16%) y fueron
falsamente positivas en otros 4 pacientes (16%). A los 6 meses,
todavía eran falsamente positivas en 3 casos (6%) e inflamatorias
en otros 3 (6%).
Sólo en un 1.8% de casos sin tumor
urotelial (605) las citologías fueron positivas (7) ó
inflamatorias (4) sin un antecedente que pudiera justificar dichos
hallazgos.
Sedimento
La sensibilidad del sedimento para detectar tumor urotelial
(microhematuria con más de 4 hematíes/campo) fue del 40%, con
especificidad del 96.7%. Cuando se asoció piuria, se interpretó
como una infección urinaria o un proceso inflamatorio urotelial ,
que apareció en 10.6% de casos (74). La sensibilidad fue menor si
el tumor era bajo grado y menor de 1 cm.
El sedimento resultó normal en 40
casos con tumor urotelial (42.1%), hallando piuria asociada en el
8.4% (8).
Se encontró microhematuria con o
sin piuria en 53 casos sin tumor, correspondiendo a otras causas:
individuos en tratamiento con BCG en 25 casos (21.1% de tratados con
BCG), infección de orina en 23 casos (100%), tratamiento con MMC en
3 casos (8.4% de tratados con MMC), litiasis en 3 (15.8% de
litiasis) y manipulación uretral reciente en 6 casos (66.6%). A los
3 meses el sedimento sólo se encontró alterado en 7 pacientes que
habían seguido tratamiento con BCG (7% de tratados con BCG), a los
6 meses en 3 (3.4%) y fue normal en todos a partir de los 12 meses
de tratamiento con BCG.
No pudo identificarse la causa de
la alteración del sedimento en 21 pacientes (14%) (microhematuria y
piuria sin tumor)
BTA
Tomando el valor de referencia de normalidad de BTA propuesto
(≤14 U/ml), hemos encontrado sensibilidad del 62.1% y
especificidad del 68.4%. Se encontraron diferencias significativas
en el valor de BTA-TRAK al comparar los 95 casos con tumor (media =
295.4 U/ml) frente a los 605 casos sin tumor (media = 54.6 U/ml).
- En el grupo de casos sin tumor,
los valores oscilaron entre 0.1 y 3 570 U/ml por la existencia
de otros factores de elevación de BTA (falsos positivos). De
esta manera, se encontró un solapamiento evidente en los
valores de BTA entre los pacientes con tumor y aquellos
- tratados con BCG (0.1-3
570). De 56 pacientes en tratamiento con BCG que tenían
valores superiores a 14 U/ml, en 31 (55.5%) se había
instilado en los 3 últimos meses, en 7 de 3-6 meses
anteriores (12.5%) y en 4 entre 6 y 12 meses antes (7%). En
14 casos (25%) persistió elevado el BTA-TRAK tras 1 año de
las instilaciones, si bien los valores fueron descendiendo
(14.9-314 U/ml).
- portadores de una infección
aguda del tracto urinario (5.3-2 105 U/ml)
- con antecedentes de sondaje
uretral reciente (21.8-2 346). En 9 pacientes se había
manipulado la uretra (sondajes, dilataciones,...) entre 7 y
60 días antes, presentando en todos los casos elevación
del BTA.
- braquiterapia por carcinoma
prostático (994 U/ml), 4 meses antes en un paciente.
- litiasis (8.2-3 319 U/ml).
En un caso el BTA estuvo muy elevado, apareciendo cálculos
coraliformes bilaterales.
Dentro del grupo de pacientes sin
tumor y BTA alto, los valores fueron menores en los que
recibieron instilaciones con MMC (36) (0.6-274 U/ml), diálisis
(2) (40- 1-56.6 U/ml) y con estenosis de uretra (53-333 U/ml).
En algunos casos sin tumor no
se detectaron otros factores (83) que pudieran alterar el BTA
(media = 14.8), oscilando también los valores bastante (0.1-458
U/ml). Hemos observado lo que ocurría con 65 (es decir, el
78.3%) en los siguientes controles. De ellos, se comprobó que
en 33 pacientes (50.8%) disminuía hasta la normalidad en los
3-9 meses siguientes, descendiendo en los demás sin llegar a
normalizarse, salvo en 2 casos (3.1%) en que se ha encontrado un
ascenso. Solamente se demostró en uno de ellos un tumor no
diagnosticado en la cistoscopia en el siguiente control (a los 3
meses).
- En el grupo de pacientes con
tumor (95), 2 casos lo presentaron en la pelvis renal. Uno de
ellos fue T1G2 (BTA: 23.2 U/ml) y otro T3G2 (143 U/ml). Entre
los tumores vesicales:
- Se encontraron diferencias
significativas cuando se comparó el aspecto de los tumores.
Fue mayor en los de crecimiento sólido (media = 571.8 U/ml)
que en los de patrón papilar (media = 161.4 U/ml),
correspondiendo los primeros más frecuentemente a tumores
invasivos de la muscular y/o de alto grado.
- Cuando analizamos el número
de tumores, se encontraron grandes variaciones entre los
grupos, al distribuir los casos entre los que tenían menos
de 3 tumores (BTA: 0.4- 4 720 U/ml) y los que presentaban 3
o más neoplasias (BTA: 2.6-4 350 U/ml). En 34.3% de casos
con menos de 3 tumores se encontró un BTA normal (BTA
≤ 14 U/ml) y en un 50% de casos con 3 o más tumores.
- Cuando se estudió el tamaño
del tumor mas grande, hallamos diferencias significativas en
el BTA cuando se compararon los casos en los que el tumor
mayor fue menor de 3 cm (133.3 U/ml) y cuando fue de 3 cm o
mayor (678.8 U/ml). Se encontró que 52.3% de los tumores
menores de 3 cm tenían BTA normal (BTA ≤ 14 U/ml),
frente a sólo 7.1% cuando alguno de ellos era de 3 cm o
mayor.
En relación con el estadiaje, el
valor medio mas bajo del BTA-TRAK se encontró en los tumores
Ta. Sin embargo, existieron grandes variaciones y un
solapamiento importante en los tumores T1, Tis y los invasivos
del detrusor, siendo el valor medio mas alto el de estos últimos,
si bien el número de tumores T1G3 (5) y Tis (5) fue escaso
(tabla I).
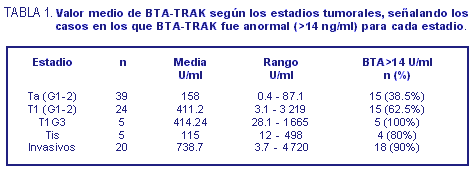
En ninguno de los tumores de T1G3 (5) se encontró BTA normal (BTA
≤ 14 U/ml), pero lo fue en 1 Tis, en 2 tumores invasivos de la
muscular, en 9 tumores T1 y en 24 tumores Ta. Teniendo en cuenta los
grados de los tumores exofíticos superficiales (descartando Tis e
invasivos de la muscular), se evidenció que en un 61% de los
tumores grado I el BTA fue normal, en 36.4% de los G2 y en ninguno
de los G3 (tabla II)

Se llevó a cabo el análisis de regresión logística Wald,
incluyendo BTA-TRAK, sedimento y citología urinaria, para conocer
las variables independientes útiles para la detección de tumor
durante el durante el seguimiento de carcinoma vesical superficial
en nuestra serie. El modelo seleccionó como variables
independientes la citología con odds ratio (OR) = 18.5 (8.9-38.5),
y el sedimento, con OR = 11.8 (5.9-23.5), quedando fuera de la
ecuación el BTA- TRAK
Discusión
Los criterios de un marcador tumoral ideal incluyen una sensibilidad
y especificidad perfectas, la predicción de la historia natural ó
la evolución después del tratamiento, la detección de las
recurrencias y la facilidad técnica.2 La baja sensibilidad de la
citología, fundamentalmente en los grados histológicos bajos del
tumor, no permite su empleo como marcador, a pesar de que su
especificidad es alta (90-95%).3 En una reciente revisión se ha
estimado que la media de sensibilidad de la citología urinaria en
los estudios mas representativos se sitúa en un 21% para los grados
I, un 53% para los grados II y un 78% para los grados III,4 datos
que se asemejan a los encontrados en nuestro estudio (19%, 50% y
72.2%, respectivamente), siendo la sensibilidad global de la citología
en nuestra experiencia del 41.1%, con una especificidad del 97,3%.
Diversos eventos que afectan a la vía urinaria (litiasis, sondajes,
instilaciones vesicales) producen una alteración en la citología
urinaria, que resulta falsamente positiva, obligando a un
seguimiento estrecho de estos pacientes.5 Entre estos factores
destacan en nuestra experiencia las instilaciones vesicales con BCG,
puesto que hemos encontrado dichos cambios hasta después de 6 meses
de la finalización de las mismas.
Los valores de sensibilidad y
especificidad del sedimento urinario, cuando hemos estudiado la
presencia de microhematuria aislada (> 4 hematíes/campo), han
sido muy similares a los de las citologías, en nuestra experiencia.
Aunque en tumores de bajo grado y escaso tamaño la sensibilidad es
baja, el valor predictivo del sedimento urinario en el seguimiento
del tumor vesical superficial es superior al que tiene esta prueba
en la realización de un rastreo masivo.6 Por ello, se recomienda
asociar el sedimento a la citología y la historia clínica en el
seguimiento del tumor superficial.6,7 El seguimiento tradicional del
carcinoma vesical superficial se apoya, por tanto, en la realización
periódica de una historia clínica, citologías, sedimento urinario
y, por supuesto, en la cistoscopia, que permite diagnosticar los
tumores pequeños de bajo grado no detectados con las pruebas
anteriores. La adición de una ecografía vesical transabdominal
logra reducir el número de cistoscopias6,8 en algunos pacientes,
sin embargo, no detecta el Tis ni tumores menores de 5 mm, y
dificulta el diagnóstico de los que se encuentran en la cúpula,
pared anterior, cuello y uretra prostática,9 sobre todo si existe
una trabeculación vesical importante.
En los últimos años se han
buscado marcadores urinarios que mejoren el seguimiento de los
pacientes con carcinoma vesical superficial. Se intenta, por un
lado, mejorar la fiabilidad de las citologías urinarias,
introduciendo técnicas de estudio con inmunofluorescencia
(Inmunocyt) o hibridación in situ (FISH),4 que están pendientes de
evaluación. Por otro lado, se están investigando biomarcadores a
partir del análisis de proteínas tumorales, entre los que destacan
el BTA (bladder tumor antigen), test de proteína de matriz nuclear
urinaria (NMP-22), prueba de la telomerasa, test de productos de
degradación del fibrinógeno (PDF), DD23 y el test del ácido
hialurónico-hialuronidasa.10 El test de BTA original medía un
complejo de membrana basal degradado que se encontró en pacientes
con cáncer de vejiga, y que no fue bien definido inicialmente. Se
practicaba un test de aglutinación en látex empleando IgG humana,
que requería una experiencia mínima y podía realizarse
inmediatamente después de la emisión de orina, por lo que alcanzó
popularidad rápidamente. La sensibilidad fue significativamente
mejor que la de la citología, salvo para el Tis, con una
especificidad similar.11-13 El test de BTA-Stat ha intentado
optimizar el BTA original, mediante un procedimiento de
inmunocromatografía en un solo paso, que se lee a los 5 minutos de
la emisión de orina, apareciendo una línea visible en la zona del
test cuando el BTA se encuentra en la orina. Su sensibilidad es
superior a la de la citología urinaria, con un valor global del
58%, si bien disminuye de forma importante en los grados tumorales
bajos (35%), lo cual dificulta que pueda sustituir a la cistocopia.
La especificidad es alta, pero se demostró que disminuía en
pacientes con hiperplasia benigna de próstata (88%), litiasis
(50%), condiciones inflamatorias (76%) y manipulaciones del tracto
urinario inferior (33%).10 El BTA-TRAK (TRAK; Bard Diagnostic
Sciences) es un inmunoenzimoanálisis que proporciona un valor
cuantitativo del BTA urinario mediante un formato sandwich que
emplea 2 anticuerpos monoclonales diferentes. Diversos estudios con
curvas ROC en pacientes sanos y con tumor vesical ha permitido
conocer un valor de corte en 14 U/ml, considerándose normal un
rango de BTA-TRAK urinario de 0-14 U/ml.14,15 Con este valor de
corte, se ha demostrado una sensibilidad más alta que con BTA- Stat
para los grados bajos de carcinoma vesical superficial.15 Se trata
de una prueba reproducible y barata, en nuestra experiencia, que
puede realizarse fácilmente, pues no precisa una preparación de la
orina previa a su procesado ni una metodología compleja. Dada
nuestra experiencia previa con esta prueba,16 decidimos incluirlo en
el protocolo de seguimiento de nuestros pacientes con carcinoma
superficial de vejiga para analizar su fiabilidad en una serie
propia.
Se ha encontrado una sensibilidad
del 62%, menor a la encontrada en nuestro estudio preliminar (72.7%)
y a la de otros estudios publicados hasta el momento, que se sitúa
en unos valores del 68 al 77.5%.14-17 Existieron diferencias
significativas en el valor medio de BTA-TRAK urinario entre los
pacientes con tumor y los que no lo tenían. Igualmente, se
encontraron diferencias en la media de BTA-TRAK entre los pacientes
con tumores sólidos, en los que fue mayor, y aquellos con un patrón
papilar.
También fue significativamente
mayor cuando había tumores mayores de 3 cm frente a aquellos en los
que el tamaño era menor, así como fue mayor cuando aparecieron 3
ó mas tumores frente a los que tenían menos de 3 tumores. El valor
medio de BTA-TRAK aumentó con el estadio tumoral
significativamente, así como con el grado. Sin embargo, no hemos
podido obtener unas conclusiones definitivas, debido a la importante
variación y al solapamiento que hubo en todos los grupos entre
valores normales y patológicos. Así, en un 50% de casos con 3 ó
mas tumores se encontró un valor de BTA-TRAK normal, en el 65% de
tumores Ta, en el 37% de tumores T1 e incluso en el 10% de tumores
invasivos de la capa muscular de la vejiga.
La sensibilidad del BTA fue del 90%
en los tumores de alto riesgo (T1G3-Tis) y en los invasivos de la
muscular, pero para los grados I fue del 39%, inferior a la
publicada en otros estudios (54-62%),14,15,17 lo cual puede explicar
la menor sensibilidad global del test encontrada en nuestra serie,
en la que predominaron los tumores de bajo grado. No obstante, los
datos de sensibilidad fueron mejores que los que obtuvimos para las
citologías urinarias para cada grado tumoral, salvo para el Tis. El
BTA-TRAK permitió detectar 2 tumores del tracto urinario superior,
en los que las citologías fueron negativas, si bien presentaron
microhematuria.
La especificidad global encontrada
en nuestra serie fue del 68.4%. En pacientes sin patología urinaria
se ha publicado una especificidad del 97%, pero desciende cuando se
asocian alteraciones benignas del tracto urinario (litiasis,
infecciones urinarias, HPB,) hasta 50.5-62.5%, según las
series.14,15,17 En nuestra experiencia un factor que produjo un
aumento del BTA-TRAK frecuentemente y con valores altos,
ocasionalmente, fueron las instilaciones con BCG, encontrando
incrementos del test hasta 1 año después de la finalización de
los lavados. Las instilaciones con mitomicina C produjeron
incrementos menos importantes y menos duraderos, sin embargo, las
infecciones agudas, manipulaciones uretrales, litiasis urinaria e
incluso la braquiterapia prostático por carcinoma de a glándula,
elevaron mucho el BTA- TRAK.
Recientemente, se ha publicado que
el BTA-TRAK podría emplearse en la monitorización precoz de las
recidivas del carcinoma superficial.18 Sin embargo, hemos observado
que mas de la mitad de las elevaciones del BTA-TRAK encontradas, sin
causa tumoral ni benigna aparente se normalizaban en los meses
siguientes. No encontramos que tales elevaciones supusieran un diagnóstico
precoz de una recidiva todavía indetectable.
Cuando realizamos un análisis de
regresión logística, comprobamos cierta ventaja en el diagnóstico
de tumor vesical cuando se asociaba BTA-TRAK a la citología
(citología + BTA-TRAK) o al sedimento (sedimento + BTA-TRAK), pero
que no fue así cuando se combinaron la citología y el sedimento
(citología + sedimento + BTA-TRAK), puesto que los datos que aportó
el BTA-TRAK ya estaban recogidos en la combinación de citologías y
sedimento.
Conclusiones
- La sensibilidad global del
BTA-TRAK es superior a la de la citología y a la del sedimento.
- La especificidad del BTA-TRAK
disminuye en presencia de diversas afecciones no malignas del
tracto urinario, destacando las instilaciones con BCG,
infecciones urinarias, manipulación uretral, litiasis,
braquiterapia prostática, etc.
- En nuestra experiencia, el
incremento de BTA-TRAK en pacientes sin afecciones del tracto
urinario y cistoscopia normal, no tiene por qué ser indicativo
de una recidiva no detectada.
- El BTA-TRAK en orina no aporta
información adicional a la de la combinación de citología y
sedimento en la detección de recidivas tumorales durante el
seguimiento del carcinoma superficial de vejiga.
Síntesis general
Con este trabajo se ha demostrado que
la sensibilidad y especificidad del BTA- TRAK son superiores a las
de las citologías urinarias.
Por un lado, la sensibilidad no es
lo suficientemente alta como para evitar realizar cistoscopias
repetidas, finalidad que se busca con la investigación de nuevos
marcadores urinarios de cáncer vesical superficial (afectación
mucosa).
Por otro, la especificidad
desciende cuando se producen agresiones al tracto urinario inferior,
relativamente frecuentes durante el seguimiento y tratamiento del
carcinoma superficial de vejiga. Esto ha sido realmente llamativo
para el tratamiento endovesical con BCG, alcanzando valores muy
altos de BTA-TRAK en la orina, que persistieron elevados durante
muchos meses. No se puede olvidar tampoco factores como los
sondajes, cistoscopias, litiasis, tratamientos endovesicales con
quimioterapia.
La importancia de este trabajo
reside, desde nuestro punto de vista en varios hechos:
Una reciente investigación que
compara BTA-TRAK con UBC (fragmentos de citoqueratina 8) arrojó
resultados similares a los de nuestro trabajo. La conclusión fue
que la cistoscopia no puede ser evitada, y con la adición de
citología constituye la mejor asociación en el seguimiento de
tumores vesicales superficiales.19
BIBLIOGRAFIA
- Kinders R, Jones T, Root R,
Bruce C, Murchison H, Corey M, Williams L, Enfield D, Hass GM.
Complement factor H or a related protein is a marker for
transitional cell cancer of the bladder. Clin Cancer Res. 1998;
4(10):2511-20.
- Montie JE y Meyers SE. Defining
the ideal tumor marker for prostate cancer. Urol Clin North Am.
1997; 24(2):247-52.
- Hemstreet III GP, Bonner RB,
Hurst RE y Rao JY. Cytology of bladder cancer. En Comprhensive
Textbook of Genitourinary Oncology de Vogelzang NJ, Scardino PT,
Shipley WU y Coffey DS. Lippincott Williams & Wilkins.
Philadelphia. 2.000. Pag. 322.
- Halling KC, King W, Sokolova IA,
Meyer RG, Burkhardt HM, Halling AC, Cheville JC, Sebo TJ,
Ramakumar S, Stewart CS, Pankratz S, O'Kane DJ, Seelig SA,
Lieber MM, Jenkins RB. A comparison of cytology and fluorescence
in situ hybridization for the detection of urothelial
carcinoma.J Urol 2000; 164(5):1768-75
- Schwalb MD, Herr HW, Sogani PC,
Russo P, Sheinfeld J, Fair WR. Positive urinary cytology
following a complete response to intravesical bacillus Calmette-
Guerin therapy: pattern of recurrence. J Urol. 1994; 152: 382-7.
- Martínez Sarmiento M, Vera
Donoso CD y Jimenez Cruz JF. Diagnóstico y protocolos de
seguimiento en la recidiva del tumor superficial vesical. En
Diagnóstico y tratamiento de la recidiva en los tumores urológicos
de Jimenez Cruz JF y Vera Donoso CD. Grupo Aula Médica SA.
Madrid. 1996. Pag: 75.
- Meuleman EJ, Delaere KP.
Diagnostic efficacy of the combination of urine cytology, urine
analysis and history in the follow-up of bladder carcinoma. Br J
Urol 1988; 62(2):150-3
- Millan-Rodríguez F,
Chechile-Toniolo G, Salvador-Bayarri J, Palou J, Algaba F,
Vicente-Rodríguez J. Primary superficial bladder cancer risk
groups according to progression, mortality and recurrence. J
Urol 200; 164:680-4
- Yaman O, Baltaci S, Arikan N,
Yilmaz E, Gogus O. Staging with computed tomography, transrectal
ultrasonography and transurethral resection of bladder tumour:
comparison with final pathological stage in invasive bladder
carcinoma. Br J Urol 1996 Aug;78(2):197-200
- Malkowicz SB. The application of
human complement factor H-related protein (BTA TRAK) in
monitoring patients with bladder cancer. Urol Clin North Am
2000; 27(1):63-73.
- Sarosdy MF, deVere White RW,
Soloway MS, Sheinfeld J, Hudson MA, Schellhammer PF, Jarowenko
MV, Adams G, Blumenstein BA. Results of a multicenter trial
using the BTA test to monitor for and diagnose recurrent bladder
cancer. J Urol 1995; 154:379-83.
- The United Kingdom and Eire
Bladder Tumour Antigen Study Group. The use of the
bladder-tumour associated analyte test to determine the type of
cystoscopy in the follow-up of patients with bladder cancer.. Br
J Urol 1997; 79(3):362-6
- Van der Poel HG, Van Balken MR,
Schamhart DH, Peelen P, de Reijke T, Debruyne FM, Schalken JA,
Witjes JA Bladder wash cytology, quantitative cytology, and the
qualitative BTA test in patients with superficial bladder
cancer. Urology 1998; 51(1):44-50
- Ellis WJ, Blumenstein BA, Ishak
LM, Enfield DL Clinical evaluation of the BTA TRAK assay and
comparison to voided urine cytology and the Bard BTA test in
patients with recurrent bladder tumors. The Multi Center Study
Group. Urology 1997; 50(6):882-7
- Irani J, Desgrandchamps F,
Millet C, Toubert ME, Bon D, Aubert J, Le Duc A. BTA stat and
BTA TRAK: A comparative evaluation of urine testing for the
diagnosis of transitional cell carcinoma of the bladder. Eur
Urol 1999; 35(2):89- 92.
- Rodríguez Martinez JJ, Escaf
Barmadah S, Allende MT, Raigoso P, Martin Benito JL, Perez García
FJ, Fernández Gómez JM. Cuantificación del Antígeno Tumoral
vesical (BTA trak) y su correlación con grado y estadio del cáncer
vesical. Arch Esp Urol 2000; 53(1):1-6
- Heicappell R, Wettig IC,
Schostak M, Muller M, Steiner U, Sauter T, Miller K.
Quantitative detection of human complement factor H-related
protein in transitional cell carcinoma of the urinary bladder.
Eur Urol 1999; 35(1):81-7.
- Blumenstein BA, Ellis WJ, Ishak
LM.The relationship between serial measurements of the level of
a bladder tumor associated antigen and the potential for
recurrence. J Urol 1999; 161(1):57-60
- Babjuck M, Kostirova M, Mudra K,
Pecher S, Smolova H, Pecen L, Ibrahim Z, Dvoracek J, Jarolim L,
Novack J, Zima T. Qualitative and quantitative detection of
urinary human complement factor H-related protein (BTA STAT and
BTA TRAK) and fragments of cytokeratins 8, 18 (UBC rapid and UBC
IRMA) as markers for transitional cell carcinoma of the bladder.
Eur Urol 41; 1: 34-9. 2.002
|
 GAMMAGRAFIA CON MIBI-99mTc EN EL DIAGNOSTICO DE LA
INVASION GANGLIONAR AXILAR DEL CANCER DE MAMA
GAMMAGRAFIA CON MIBI-99mTc EN EL DIAGNOSTICO DE LA
INVASION GANGLIONAR AXILAR DEL CANCER DE MAMA
|
|

|
Columnista
Experta de SIIC
Dra. Francisca Mulero
Aniorte
Facultativo de Area Especialista en Medicina Nuclear,
Servicio de Medicina Nuclear del Hospital
Universitario «Virgen de la Arrixaca». Ctra.
Madrid-Cartagena. El Palmar, Murcia, España
Otro trabajo publicado: «Gammagrafía con MIBI 99mTc
frente a la mamografía en el diagnóstico de cáncer
de mama en mamas densas, mamas intervenidas y mujeres
jóvenes», Revista Española de Medicina Nuclear
19:344-349, 2000
|
|
|
Murcia, España. (especial
para SIIC)
La centellografía mamaria con
MIBI-99mTc brinda información complementaria para el diagnóstico
prequirúrgico de invasión de los ganglios axilares.
RESUMEN
La presencia de ganglios
locorregionales afectados debe considerarse como uno de los factores
pronósticos más importante en el cáncer de mama. En la actualidad
el clínico está condicionado por la absoluta falta de una
metodología capaz de proporcionar un juicio preoperatorio atendible
sobre los ganglios axilares que, en caso de negatividad, permita
evitar su extirpación quirúrgica. En nuestro estudio pretendemos
evaluar la utilidad de la gammagrafía mamaria con MIBI-99mTc en el
diagnóstico preoperatorio de la invasión ganglionar axilar y
analizar la relación entre la captación del radiofármaco y la
presencia de mayor número de ganglios afectados.
Material y método. Estudiamos
84 pacientes con cáncer de mama. A todas ellas se les realizó
gammagrafía mamaria con MIBI-99mTc, calculándose mediante un análisis
semicuantitativo la ratio tumor/fondo en cada proyección. Tras la
cirugía se determinó la invasión ganglionar axilar.
Resultados. La
sensibilidad de la gammagrafía mamaria con MIBI- 99mTc en la
detección de invasión ganglionar axilar fue del 36%; la
especificidad, 100%; el valor predictivo positivo, 100%; y el valor
predictivo negativo, 48%. En nuestro estudio no encontramos
correlación entre la captación de MIBI-99mTc en la lesión
primaria y el número de ganglios axilares invadidos.
Conclusión. La
gammagrafía mamaria con MIBI-99mTc puede aportar datos
complementarios al diagnóstico preoperatorio de la invasión
ganglionar axilar, basándonos en la elevada especificidad y valor
predictivo positivo de la técnica.
Palabras clave: cáncer
de mama, ganglios axilares, gammagrafía mamaria.
ABSTRACT
The presence of affected
locoregional lymph nodes should be considered as one of the most
important prognostic factors of breast cancer. At present, the
clinician is conditioned by an absolute lack of an efficient
methodology to evaluate the possible invasion of the axillary lymph
nodes, which if negative, would make it possible to avoid surgical
excision. In this study, we will evaluate the use of the 99mTc-MIBI
scintigraphy in the pre-surgical diagnosis of axillary lymph node
invasion and will analyze the relationship between the 99mTc-MIBI
uptake and the number of lymph nodes affected.
Material and methods. 84
patients diagnosed of breast cancer were analyzed in this study. All
of them underwent a 99mTc-MIBI scintigraphy, and the
tumor/background ratio was determined semiquantitively for each
image. The axillary lymph node invasion was determined following
surgery.
Results. The
sensitivity of the breast scintigraphy with 99mTc-MIBI for detection
of lymph node invasion is 36% and the specificity is 100%. The
positive predictive value is 100% and the negative one 48%. In the
current study, we failed to detect correlation between the intensity
of 99mTc-MIBI uptake in the primary tumor and the number of affected
axillary lymph nodes.
Conclusión. 99mTc-MIBI
breast scintigraphy can provide complementary information for the
presurgical diagnosis of breast cancer axillary lymph node invasion.
99mTc-MIBI breast scintigraphy shows high specificity and a high
predictive value.
Key words: B reast
cancer, 99mTc-MIBI scintigraphy, axillary invasion.
INTRODUCCION
La presencia de ganglios
locorregionales afectados debe considerarse como uno de los factores
pronósticos más importante en el cáncer de mama. Actualmente el
valor del N (TNM) clínico está condicionado por la escasez de métodos
capaces de proporcionar un juicio preoperatorio fiable sobre los
ganglios axilares que, en caso de negatividad, permita evitar su
extirpación quirúrgica. Asimismo la valoración por cirugía
radiodirigida del ganglio centinela puede evitar extirpaciones
ganglionares axilares (1-6). El uso de PET ha supuesto un gran
avance en el estudio de la invasión ganglionar axilar del cáncer
de mama, y se han descripto sensibilidades de esta técnica del
orden del 70% con una especificidad del 92%. Sin embargo, el uso de
PET no está al alcance de todos los servicios de medicina nuclear
(7-9). La exploración física de los ganglios es un indicador
inexacto de su afectación histológica; y en la mamografía, a su
vez, no existen signos elementales de semiología capaces de
diferenciar los ganglios metastásicos de los normales (1).
Holland y cols, 1985 (11),
examinaron 264 muestras de pacientes con cáncer de mama unifocal clínicamente
con un tamaño de 4 cm o menor y encontraron que (a) en sólo el 40%
de los casos el cáncer estaba restringido a la masa palpable, (b)
en un 19% existían focos adicionales adyacentes hasta unos 2 cm
alrededor del tumor primario y (c) el 41% tenía focos más allá de
2 cm desde la masa palpable (11,12).
La teoría de que la localización
del tumor primario influye en la probabilidad de afectación
ganglionar axilar se sustenta en estudios que indican que los
ganglios axilares están más comúnmente infiltrados cuando el
tumor se localiza en la porción lateral de la mama que cuando la
localización es en la porción medial (3).
Los ganglios de la región axilar
conforman la zona de mayor drenaje regional de la mama.
Aproximadamente el 50% de pacientes con cáncer de mama evidencia en
el examen clínico alteraciones en región axilar, que pueden ser
invasión tumoral o cambios inflamatorios. La probabilidad de invasión
ganglionar axilar está directamente relacionada con el tamaño del
tumor primario. Para tumores pequeños (menores de 0.5 cm) el riesgo
de invasión ganglionar es ya alrededor de un 20% (12).
Cuando los ganglios axilares son
palpables y clínicamente sugestivos de malignidad se encuentra
evidencia histológica de enfermedad metastásica en el 70% de los
casos. Por el contrario, cuando no existen ganglios axilares a la
palpación, la afectación histológica es detectada en el 30% de
casos. Estos datos indican el limitado papel de la exploración clínica
en la predicción de infiltración ganglionar axilar. Otro tanto
ocurre, a su vez, con la mamografía (12).
El tamaño del tumor y el grado de
afectación axilar son, como ya se ha comentado, factores
condicionantes del pronóstico de la enfermedad; sin embargo, son
factores pronósticos independientes, probado por el hecho de que la
supervivencia disminuye si aumenta el tamaño del tumor con afectación
axilar constante, y la supervivencia disminuye si aumenta el número
de ganglios axilares afectados con tamaño tumoral constante
(13,14).
La extirpación de ganglios
axilares es un aspecto muy importante en el estadiaje del cáncer de
mama (15,16). Es un factor pronóstico clave, y decisiones terapéuticas
están basadas en la afectación ganglionar axilar (17).
La gammagrafía mamaria con
MIBI-99mTc ha mostrado, en la detección del carcinoma de mama, una
alta sensibilidad (hasta un 95.8%) con un alto valor predictivo
negativo (97%) (18-20). También se ha descrito su posible utilidad
en la detección de afectación ganglionar axilar previa a la cirugía.
Taillefer y cols (21) han estudiado
65 pacientes consecutivas, en las que se realizó disección axilar
en 41, encontrando captación del MIBI- 99mTc en territorio axilar
en 16 de las 41 pacientes con linfadenectomía, con una sensibilidad
de la gammagrafía para la detección de afectación axilar de un
84.2% y una especificidad del 90.9%. En este mismo estudio se obtuvo
para la detección del tumor primario una sensibilidad del 91,5% y
una especificidad del 94,4% (21).
Burak y cols, 1994 (22), estudian
27 mujeres con metástasis axilares y sólo encuentran captación de
MIBI-99mTc en 8 de ellas. Khalkhali y cols (18) presentan en 21
pacientes con diagnóstico conocido de cáncer de mama; la
sensibilidad y la especificidad en la detección de afectación
axilar alcanzaron al 75% y 92.3%, respectivamente. Otro estudio que
publica datos sobre la detección de afectación ganglionar axilar
es el de Tolmos y cols, 1997 (23), realizado sobre 31 pacientes con
carcinoma de mama; el método registró los siguientes valores:
sensibilidad, 75%; especificidad, 82%; valor predictivo positivo,
88%; y valor predictivo negativo, 64%.
En nuestro estudio pretendemos
evaluar la utilidad de la gammagrafía mamaria con MIBI-99mTc en el
diagnóstico preoperatorio de la invasión ganglionar axilar y
analizar la relación entre la captación del radiofármaco y la
presencia de mayor número de ganglios afectados.
MATERIAL Y METODO
El estudio se realizó en un
conjunto de 84 pacientes con patología neoplásica de mama, con
edad comprendida entre los 22 y los 81 años, media de 52.10 y una
desviación típica de 12.7. A todas se les realizó exploración física,
mamografía (con ecografía si era necesario) y gammagrafía previas
a la confirmación anatomopatológica. El estudio gammagráfico se
efectuó tras la administración intravenosa en forma de bolo de
740-925 MBq (20-30 mCi) de MIBI-99mTc. La posibilidad de adherencia
local del radiofármaco al sistema venoso regional tras la inyección
puede dificultar la evaluación de la axila y la zona alta de la
mama homolateral al brazo en el que se ha efectuado la inyección.
Para minimizar los posibles artefactos por extravasación de la
dosis, se inyectó el trazador en el brazo contralateral a la mama
en la que se sospechaba patología. Tras la inyección se dejaron
pasar por la vía unos 20 cc de suero salino para lavar y arrastrar
el radiofármaco del vaso inyectado y mejorar su distribución. Se
realizaron imágenes planares en una cámara gamma Elscint SP6
provista de colimador de alta resolución. Las imágenes se
adquirieron a los 5 minutos y 1 hora de la inyección del trazador;
las proyecciones efectuadas fueron laterales en decúbito prono, con
camilla diseñada para tal fin, y anteriores en supino con los
brazos tras la cabeza para valorar la axila. Las imágenes se
realizaron tras 3 o 5 minutos posadministración de la dosis, con
adquisiciones de 10 minutos cada una u obteniendo 1,5-2 millones de
cuentas por minuto.
La interpretación de las imágenes
se realizó a ciegas, desconociendo cualquier dato de la patología
de la paciente. Se informan como estudios positivos para carcinoma
todos aquellos que presentan un área de hipercaptación focalizada
en el área mamaria, valorándose, además, hipercaptaciones en el
territorio axilar.
El grado captación de MIBI-99mTc
se valoró de forma visual, subclasificándolo en alto, bajo, normal
o no-captación y captación equívoca.
También se evaluó la morfología
de la captación, dividiéndola en focos bien delimitados y
redondeados y focos mal delimitados e irregulares. De manera visual
fueron valorados la intensidad de la captación (como focal o
difusa) y el número de focos. Por tamaño del foco se clasificaron
en pequeños, con un área menor de 60 pixeles, medianos, entre
60-160 pixeles, y grandes, mayores de 160 pixeles.
Se cuantificaron las lesiones (áreas
de hipercaptación) mediante el cálculo de la relación de captación
tumor/fondo en las imágenes informatizadas de la cámara gamma,
realizada de la siguiente forma:
- Dibujo de un área de interés
(ROI) sobre el foco hipercaptante y cuantificación del número
de cuentas en dicha área (nº cuentas lesión / superficie de
ROI = T).
- Dibujo de un área de interés
(ROI) sobre el fondo mamario y cuantificación del número de
cuentas en dicha área ( nº cuentas fondo / superficie de ROI =
F).
- Expresión del resultado como la
razón entre T y F.
El índice T/F se calculó en todas
las proyecciones realizadas, es decir, en las laterales y anteriores
precoces (5 minutos) y tardías (60 minutos), cuantificando tanto
los nódulos mamarios como los ganglios axilares visualizados. Tanto
los índices de captación T/F como el análisis de captación
visual fueron realizados por separado por dos observadores,
siguiendo las pautas de cálculo o descripción de las lesiones que
se han especificado en el párrafo anterior.
Además, después de 3 meses se
volvieron a evaluar de nuevo las lesiones por uno de los
observadores desconociendo los datos de las primeras observaciones.
El estudio anatomopatológico de
los carcinomas incluyó determinación del tamaño tumoral,
existencia de invasión ganglionar axilar y número de ganglios
afectados, grado histológico (Scarff-Bloom-Richardson), grado
nuclear índice mitótico, atipia celular, formación tubular,
expresión de receptores de estrógenos y progesterona.
Todas las pacientes fueron debidamente informadas de la exploración
que se les iba a realizar y todas dieron su consentimiento firmado.
RESULTADOS
De las 84 pacientes con diagnóstico
anatomopatológico de carcinoma, en 50 hubo invasión tumoral axilar
(59%). La media del número de ganglios afectados fue de 1.5, la
desviación típica de 3.5 y el rango de 1 a 18; y el porcentaje de
ganglios afectados con respecto al total de ganglios extirpados fue
de 12.5%, la desviación típica de 28% y el rango de 0 a 100%.
Queda así revelada una gran dispersión de los datos respecto de
sus valores medios, por lo que los resultados referentes a correlación
con la invasión ganglionar se deben relativizar.
El MIBI-99mTc obtuvo los siguientes
resultados en la detección de invasión ganglionar axilar: en 18 de
los 50 casos con compromiso axilar detectó la presencia de afectación
ganglionar, pero no lo hizo en los restantes 32 (la invasión axilar
se diagnosticó por otro medio); en los 34 casos en los que no hubo
invasión axilar, fue negativo para captación en axila. Por tanto,
el MIBI- 99mTc demostró en la detección de invasión axilar
sensibilidad de sólo el 36%, especificidad del 100%, valor
predictivo positivo del 100% y valor predictivo negativo del 48%
(tabla 1).

Fue posible observar 2 imágenes de
gammagrafía mamaria, con captación del radiofármaco tanto a nivel
axilar como en la mama. Se ha analizado la captación tumoral del
MIBI-99mTc de forma visual, sin cuantificar de forma automática por
el ordenador, y hemos encontrado una correlación estadísticamente
significativa entre el número de ganglios afectados y la morfología
e intensidad de captación de MIBI-99mTc en la lesión primaria. Así,
lesiones bien delimitadas tienen una mayor afectación axilar que
las lesiones irregulares; en este sentido, las captaciones de MIBI-
99mTc valoradas visualmente como intensas tienen mayor afectación
ganglionar axilar que las lesiones con una captación de MIBI- 99mTc
débil (tabla 2).
- El número de ganglios axilares
afectados y el porcentaje de ganglios invadidos respecto del
total de ganglios extirpados tienen una correlación estadísticamente
significativa con el tamaño de la captación de MIBI- 99mTc en
la lesión primaria evaluada visualmente. Es decir, las lesiones
focales pequeñas con área de aproximadamente 60 pixeles o
menos tienen una afectación axilar menor que las lesiones
valoradas visualmente como grandes, con una área de
aproximadamente 160 pixeles o más (tabla 2).
- Ya se ha comentado que no hay
correlación estadísticamente significativa entre la razón de
captación axilar y el número de ganglios afectados. Sin
embargo, sí se demostró correlación entre la existencia de
captación axilar y el número de ganglios; es decir, cuando no
hay captación de MIBI- 99mTc a nivel axilar, el número de
ganglios es menor que cuando sí la hay. Todos los datos de
correlación con afectación ganglionar axilar se encuentran
representados en la tabla 2.
- No hubo correlación entre los
índices de captación axilar y los diferentes parámetros
anatomopatológicos (indice mitótico, grado nuclear, grado
histológico, etc.)

DISCUSION
La extirpación de los ganglios
axilares es un aspecto importante en el estadiaje del cáncer de
mama, es un factor pronóstico clave sobre el cual se van a tomar
importantes decisiones terapéuticas. Además, la disección axilar
en pacientes sin afectación ganglionar no ofrece beneficios terapéuticos
y puede aumentar innecesariamente la morbilidad. Las complicaciones
más frecuentes de la disección axilar son los seromas y las
infecciones; y en el largo plazo, aunque con menor frecuencia, se
pueden producir alteraciones de la movilidad del brazo, linfedema, déficit
sensoriales, etc. Pese a la importancia del conocimiento de la
existencia de afectación ganglionar, no hay aún técnicas capaces
de diagnosticar preoperatoriamente la existencia de invasión
ganglionar axilar.
En nuestro estudio, el MIBI-99mTc
ofreció, en la detección de afectación ganglionar axilar, una
sensibilidad del 36% y una especificidad del 100%. No hubo ningún
falso positivo, es decir no se registraron casos de captación de
MIBI-99mTc en el territorio axilar de pacientes con axila libre de
invasión. A pesar de tener esta baja sensibilidad, el MIBI- 99mTc
puede aportar preoperatoriamente un apoyo diagnóstico a la
exploración clínica, en el sentido de que si existe captación de
MIBI- 99mTc en la axila tendremos elevada probabilidad de que exista
invasión axilar. Si comparamos los datos del examen clínico (única
técnica diagnóstica incruenta atendible) con los del MIBI-99mTc
encontramos que el porcentaje de falsos negativos del MIBI- 99mTc es
del 16% frente al 32% de la exploración clínica (11).
La experiencia actual en el uso de
la gammagrafía mamaria con MIBI- 99mTc en la detección de
infiltración ganglionar axilar es escasa, con resultados muy
variables por el escaso número de pacientes y muy probablemente por
las carencias técnicas, ya que la localización anatómica de la
axila es un obstáculo para la aproximación total de la cámara
gamma.
En el diagnóstico de la afectación
ganglionar axilar nuestros resultados están muy por debajo de los
descriptos por otros autores. Por ejemplo, Taillefer y cols (21)
obtienen sensibilidad del 84% y especificidad del 91%, frente al 36%
y 100% de nuestro estudio. Tenemos que comentar al respecto que
todos los autores que analizan la eficacia diagnóstica del
MIBI-99mTc en la valoración de la afectación axilar presentan
series pequeñas, lo cual influye enormemente en el resultado final
(15,17,21).
En nuestro estudio, la sensibilidad
en la detección de invasión ganglionar axilar es baja. A ello
probablemente han contribuido tanto las dificultades derivadas de la
gran distancia entre la axila y el cabezal de la cámara gamma como
la valoración del territorio axilar en la imagen anterior, en la
que gran parte de la actividad del MIBI-99mTc se localizaba en el
territorio cardíaco y de grandes vasos, hecho que puede enmascarar
captaciones de baja intensidad a nivel axilar. Pensamos que la gran
cantidad de falsos negativos que aparecen en nuestro estudio también
pudieran estar causados por la dificultad de aproximación de la cámara
gamma al territorio axilar, lo cual disminuiría el conteo en dicha
zona, y por la obtención de la imagen anterior en último lugar,
cuando ya han pasado en promedio unos 30 minutos de la inyección de
trazador. Si se tiene en cuenta que la actividad metabólica de las
células de los ganglios axilares es menor que la de las células
tumorales (24), la fijación de MIBI-99mTc en dichas células es
menor que en el tumor primario; esto hace que la obtención de imágenes
tardías (30 minutos) y la distancia del detector a la lesión
disminuyan considerablemente la eficacia diagnóstica de la
gammagrafía en la detección de invasión ganglionar axilar (25).
Distintos estudios muestran que la realización de SPECT aumentó la
sensibilidad de la gammagrafía planar y permitió obtener valores
del orden del 93% (26,27).
Estudiamos también la correlación
entre el índice de captación axilar y los distintos parámetros
anatomopatológicos, pero no encontramos correlación estadísticamente
significativa con ninguno de ellos.
En este aspecto debemos concretar
que el número de pacientes que presentaban captación axilar era
muy pequeño, como quedó demostrado en el estudio de sensibilidad
del MIBI-99mTc en la detección de invasión ganglionar axilar, en
el que se describe, en nuestra serie, una sensibilidad del
MIBI-99mTc de un 36% en la detección de la afectación ganglionar:
sólo 18 pacientes presentaban captación de MIBI- 99mTc en el
territorio axilar frente a 50 pacientes que tenían realmente
extensión tumoral ganglionar. Debido al pequeño número de
pacientes en el que se estudió el índice tumor fondo axilar
pensamos que estos datos no son concluyentes y que una muestra más
amplia podría determinar en qué casos se producen variaciones en
la captación del MIBI- 99mTc a nivel axilar. Sin embargo, cuando
estudiamos la existencia o no de captación de MIBI-99mTc a nivel
axilar sin tener en cuenta el índice, encontramos que existe una
relación entre la existencia de captación axilar y el número de
ganglios axilares invadidos, por lo que a mayor número y porcentaje
de invasión axilar mayor es la probabilidad de que exista captación
del MIBI-99mTc a nivel de la axila.
En estudios comparativos de
sensibilidad y especificidad entre la gammagrafia con MIBI-99mTc y
PET se demuestra mayor sensibilidad del PET en el diagnóstico de la
invasión ganglionar axilar28 Cuando separamos la captación,
atendiendo a que su morfología fuera redondeada o irregular,
encontramos que sólo había diferencias estadísticamente
significativas en el número de ganglios afectos. Los resultados del
análisis de la morfología de las lesiones indican que captaciones
pequeñas (menores de 60 pixeles), irregulares y mal delimitadas con
captación débil, tienen menor número de ganglios axilares
invadidos que las lesiones grandes (mayores de 160 pixeles),
redondeadas y bien delimitadas con captación intensa. También
encontramos una relación estadísticamente significativa entre la
expresión de receptores estrogénicos con una captación intensa
del MIBI-99mTc valorada de forma visual.
CONCLUSION
Los resultados obtenidos con el
MIBI-99mTc en la detección de invasión axilar no parecen
suficientemente esperanzadores por el momento y, con la
instrumentación actualmente disponible, el método no puede
contribuir en gran medida al diagnóstico preoperatorio de la
afectación ganglionar. De todos modos, no se debería dejar de
valorar este territorio pues la especificidad y el VPP son muy
elevados y pueden proporcionar al clínico, en caso de existir
captación en la axila, un nuevo criterio pronóstico preoperatorio
de la paciente.
Sin embargo, no corresponde otorgar
valor a los casos en los que no exista captación axilar, ya que el
porcentaje de falsos negativos supera el 30%.
BIBLIOGRAFIA
- Bombardieri E, Crippa F, Maffioli
L, Draisma A, Chiti A, Agresti R, et al. Nuclear medicina
approaches for detection of axillary lymph node metastases. Q J
Nucl Med 1998;42:54-65.
- Feldman S, Krag D, McNally R, Moor
B, Weaver D, Klein P. Limitation in gamma probe localization of
the sentinel node in breast cancer patients with large
excisional biopsy. J Am Coll Surg 1999;188:248-254.
- Barnwell J, Arredondo M,
Kollmorgen D, Gibbs J, Lamonica D, Carson W, et al. Sentinel
node biopsy in breast cancer. Ann Surg Oncol 1998;5:126-130.
- Jaderborg J, Harrison P, Kiser J,
Maynard S. The feasibility and accuracy of the sentinel lymph
node biopsy for breast carcinoma. Am Surg 1999;65:699- 703.
- Veronesi U, Paganelli G, Viale G,
Galimberti V, Luini A, Zurrida S, et al. Sentinel lymph node
biopsy and axillary dissection in breast cancer: results in a
large series. J Natl Cancer Inst 1999;91:368-373.
- Alazraki N, Eshima D, Herda S,
Murray D, Vansant J, Taylor A. Lymphoscintigraphy, the sentinel
node concept, and intraoperative gamma probe in Melanoma, Breast
cancer, and other potential cancers. Sem Nucl Med 1997;27:55-67.
- Crippa F, Agresti R, Seregni E,
Greco M, Pascali C, Bogni A, et al. Prospective evaluation of
fluorine-18-FDG PET in presurgical staging of the axilla in
breast cancer. 1998;39:4-8.
- Yutani K, Tatsumi M, Shiba E,
Kusuoka H, Nishimura T. Comparison of dual-head coincidence
gamma camera FDG imaging with FDG PET in detection of breast
cancer and axillary lymph node metastasis. 1999;40:1003- 1008.
- Hoh C, Schiepers C. 18-FDG imaging
in breast cancer. Semin Nucl Med 1999;23:49-56
- Hatahaway P, Mankoff D, Maravilla
K, Austin M, Ellis G, Gralow J, et al. Value of combined FDG PET
and MR imaging in the evaluation of uspected recurrente
local-regional breast cancer: preliminary experience. Radiology
1999;210:807-814.
- Holland R, Veling S, Mravunac M.
Histologic multifocality of Tis, T1-2 breast carcinomas. Cancer
1985;56:979-983.
- Harris J, Hellman S. Natural
history of breast cancer. En: Diseases of the breast, edited by
Harris J, Lippman M, Morrow M. Lippincott-Raven Publishers,
Philadelphia, 1996;375-391.
- Quiet C, Ferguson D, Weichslbaum
R, Hellman S. The natural history of node negative breast
cancer: predictors of outcome with 40 years follow-up. Proc Am
Soc Clin Oncol 1993;12:73-80.
- Quiet C, Ferguson D, Weichslbaum
R. History of node-positive breast cancer: the curability of
small cancers with a limited number of positive nodes. J Clin
Oncol 1996;12:3105-3111.
- Lu G, Shih W, Huang H, Long M, Sun
Q, Liu Y, et al. 99m Tc-MIBI mammoscintigraphy of breast
masses:early and delayed imaging. Nucl Med Commun
1995;16:150-156.
- Lam W, Yang W, Chan Y, Stewart I,
King W, Metreweli C. Detection of axillary lymph node metastases
in breast carcinoma by technetium 99m sestamibi breast
scintigraphy, ultrasound and conventional mammography. Eur J
Nucl Med 1996;23:498-503.
- Khalkhali I, Cutrone J, Diggles L,
Iraniha S, Klein S. The role of Nuclear Medicine Imaging for the
Evaluation of patients with Breast abnormalities. En: Nuclear
Medicine Annual 1996. Editado por Freeman L. Lippincott-Raven
Publishers, Philadelphia 1996:113-141.
- Khalkhali I, Villanueva-Meyer J,
Edell S, hanelin L, Liugo C, Taillefer R, et al. Diagnostic
accuracy of Tc-99 sestamibi breast imaging in breast cancer
detection (abstract). J Nucl Med 1996;37:74.
- Bombardieri E, Crippa F, Maffioli
G, et al. Nuclear Medicine techniques for the study of breast
cancer. Eur J Nucl Med 1997;24:809-824.
- Waxman AD. The role of 99m Tc
Methoxyisobutitylisonitrile in imaging breast cancer. Sem Nucl
Med 1997;2740-54.
- Taillefer R, Robidoux A, Lambert
R, Turpin S, Laperrière J. Tc-99m sestamibi prone
scintimammography to detect primary breast cancer and axillary
lymph node involvement. J Nucl Med 1995;36:1758-1765.
- Burak Z, Argon M, Memi S.
Evaluation of palpable breast masses with Tc99m MIBI: a
comparative study with mammography and ultrasonography. Nucl Med
Commun 1994;15:604-612.
- Tolmos J, Khalkhali I, Vargas H,
Stuntz M, Cutrone J, Mishkin F, et al. Detection of axillary
lymoh node metastasis of breast carcinoma with technetium-99m
Sestamibi scintimammography. Am Coll Surgeon 1997;63:850- 853.
- Maublant J, Zheng Z, Rapp M,
Ollier M, Michelot J, Veyre A, et al. In vitro uptake of Tc99m
texobotoxime in carcinoma cell lines and normal cell lines:
comparison with Tc99m sestamibi and Tl-201. J Nucl Med
1993;34:1949-1952.
- Palmedo H, Shomburg A, Grünwald
F, Mallmann P, Boldit I, Biersack H. Scintimammography to detect
primary breast cancer and axillary lymph node involvement. J
Nucl Med 1995;37:626-630.
- Schillaci O, Scopinaro F, Danieli
R, Tavolaro R, Picardi V, Cannas P, et al. 99Tcm-sestamibi
scintimammography in patients with suspicious breast lesions:
comparison of SPET and planar images in the detection of primary
tumours and axillary lymph node involvement. Nucl Med Commun
1997;18:839-845.
- Danielsson R, Bone B, Agren B,
Svensson L, Aspelin P. Comparison of planar and SPECT
scintimammography with 99mTc-sestamibi in the diagnosis of
breast carcinoma. Acta radiol 1998;40:176-180.
- Palmedo H, Bender H, Grunwald F,
Mallmann P, Zamora P, Krebs D, et al. Comparison of fluorine-18
fluorodeoxyglucose positron emission tomography and
technetium-99m methoxyisobutylisonitrile scintimammography in
the detection of breast tumours. Eur J Nucl Med
1997;24:1138-1145
|
 INCIDENCIA
DE LEUCEMIAS AGUDAS EN LA CIUDAD DE MEXICO, DURANTE EL PERIODO DE
1982 A 1991
INCIDENCIA
DE LEUCEMIAS AGUDAS EN LA CIUDAD DE MEXICO, DURANTE EL PERIODO DE
1982 A 1991
|
|

|
Juan
Manuel Mejía-Aranguré, MD, M en C
Columnista Experto de SIIC
Institucion:
Hospital de Pediatría Centro Médico Nacional
"Siglo XXI" del Instituto Mexicano del
Seguro Social (IMSS), México DF, México
|
|
|
Introducción
Las leucemias agudas (LA) son cánceres del sistema
hematopoyético que envuelven, en la mayoría de los casos,
transformación maligna de las células progenitoras
linfoides y mieloides1 y representan el tipo de cáncer
más frecuente en la infancia.2 Hay controversia
acerca de si últimamente se han verificado incrementos en
la incidencia de este padecimiento;3 a nivel
mundial, en diferentes regiones se ha detectado aumento en
la frecuencia de leucemia. En la ciudad de México se ha
informado aumento en las tasas de incidencia de las LA,
particularmente de la leucemia aguda linfoblástica (LAL),
pero en relación con la leucemia aguda mieloblástica
(LAM), no se han comunicado cambios recientes en la tasa de
incidencia.4 En datos recientes del Instituto
Mexicano del Seguro Social se dice que para los años
1992-1993 la tasa de incidencia de las LA era de 34 por millón
de niños menores de 15 años,5 una tasa superior
a la registrada para la ciudad de México en 1991 (22 por
millón de niños menores de 15 años).4 Con el
fin de determinar de mejor manera las estrategias a seguir
para obtener maniobras eficaces en la prevención de las LA
en niños, es importante primero especificar, para la ciudad
de México, si en alguna zona se está presentando mayor
incidencia de LA y además señalar si en las diferentes
zonas hay tendencia al incremento o al decremento de las LA
en niños. El presente estudio tuvo como objetivo medir la
tasa de incidencia de las LA en las diferentes delegaciones
políticas del Distrito Federal (DF) y evaluar si en ellos
se registra alguna tendencia significativa en la presencia
de dichos padecimientos.
Material es
y métodos
Diseño. Se llevó a cabo un estudio longitudinal
descriptivo a nivel hospitalario.
Población de estudio. Se revisaron todos los
expedientes de niños menores de 15 años vistos en los
hospitales que atienden el mayor número de LA en el DF. Los
hospitales fueron: Instituto Nacional de Pediatría,
Hospital de Pediatría del Centro Médico Nacional
"Siglo XXI", Hospital General del Centro Médico
"La Raza", el Centro Médico Nacional "20 de
Noviembre", Hospital Infantil de México y Hospital
General de México. Se estima que estas instituciones
atienden el 97.5% del total de niños con cáncer de la
ciudad de México6 y que representan a la población
atendida por el Instituto Mexicano del Seguro Social, del
Instituto de Seguridad Social al Servicio de los
Trabajadores del Estado y de la Secretaría de Salud.
Se llevó a cabo la estandarización del personal que
recolectó la información y se verificó la existencia de
registros dobles, en cuyo caso sólo se consideró el
registro en la institución donde primero se hizo el diagnóstico.
En el 97.2% de los casos se pudo corroborar el diagnóstico
por el informe del aspirado de médula ósea. Se corroboró
que la dirección que se registró en el expediente incluía
una delegación política del DF. Para el estudio sólo se
tomaron niños diagnosticados con leucemia aguda linfoblástica
(LAL) y leucemia aguda mieloblástica (LAM); los demás
tipos de leucemia (que correspondieron al 0.8% de los casos)
no fueron incluidos en este análisis. Se evaluó la
tendencia de la incidencia de las LA en el período de 1982
a 1991.
Población de referencia. Población menor de 15 años
para cada delegación política, que se obtuvo del Instituto
Nacional de Estadística, Geografía e Informática, sobre
la base de los censos de 1980 y 1990; los años intermedios
fueron calculados a través del método aritmético para
estimación de poblaciones.7
Análisis. Para calcular las tasas de incidencia
anual promedio (TIAP) para las 16 delegaciones del DF, se
utilizó la población de referencia (menores de 15 años)
de 1986 (como se señala en otro artículo),8 ya
que la población en este grupo de edad ha venido
disminuyendo y se decidió tomar la población intermedia
del período en estudio. Esto se hizo considerando que para
el Distrito Federal en 1982 existía una población menor de
15 años de 3 108 979 y para 1991 de 2 407 164; dado que los
cambios tanto en el denominador (población en riesgo) como
en el numerador (número de casos) podría provocar mayor
variación en la estimación de las tasas de incidencia, se
decidió utilizar como denominador la población de 1986 en
cada delegación política, multiplicada por 10 (que fue el
período del estudio); con ello se intentó evitar la
subestimación o sobreestimación de la tasa de incidencia.
En cuanto a las tasas de incidencia para cada año, el
denominador usado fue la población registrada en cada
delegación política para el año evaluado. Las tasas
fueron estandarizadas con el método directo utilizando como
referencia la población mundial estándar menor de 15 años.9
Para señalar si la incidencia en alguna de las delegaciones
era diferente de la encontrada en forma general en el DF, se
utilizó el método indirecto para ajustar por edad (0-4.
5-9 y 10-14) y se obtuvieron las razones estandarizadas de
morbilidad (REM) para cada delegación. Valores de la REM
por arriba de uno indican que en esa delegación existe una
mayor tasa que en el DF en forma general. Se calcularon los
intervalos de confianza del 95% (IC 95%) de las REM, bajo la
suposición de que la frecuencia de la enfermedad es baja y
siguió una distribución de Poisson.10 Para
evaluar la tendencia en el período de estudio se analizaron
las tasas de incidencia anual y para identificar la magnitud
del cambio de las tasas se calculó la tasa de cambio
promedio para el período de estudio. Mediante un modelo de
máxima verosimilitud basado en la distribución de Poisson,11
se calcularon además los IC 95% de las tasas de cambio.
Esta técnica recomendable se puede usar para medir si ha
existido algún incremento o decremento en la frecuencia de
la enfermedad a lo largo del tiempo.11
Resultados
En el cuadro I se puede observar que cinco delegaciones políticas
en el DF presentaron tendencia significativa al incremento
en la incidencia de LAL; estas fueron la delegación Alvaro
Obregón, Cuauhtémoc, Gustavo A. Madero, Iztacalco y
Venustiano Carranza.

En el cuadro II no se observa incremento significativo
alguno en la incidencia de LAM, en ninguna delegación política,
y que ellas en diferentes años tampoco se comunicó caso
alguno de LAM.

En el cuadro III y en la
figura 1 se puede apreciar que las delegaciones que
presentaron la mayor REM para LAL fueron la de Tlalpan,
Xochimilco y Coyoacán y, para LAM, Alvaro Obregón,
Magdalena Contreras y Cuajimalpa. Cabe destacar que fue con
la LAM donde se encontraron las REM más altas, y el único
intervalo de confianza que excluyó la unidad se presentó
en la delegación Alvaro Obregón.
Con las demás REM no es
posible descartar la posibilidad de que las diferencias
encontradas se deban exclusivamente al azar. Llama la atención
que, con la LAL, las REM más altas correspondieron al sur
de la ciudad de México; y con la LAM, las REM más altas
estuvieron en el oeste



Figura 1. Razón estandarizada de morbilidad (REM)
de la leucemia aguda linfoblástica (izquierda) y de la
leucemia aguda mieloblástica en las diferentes delegaciones
políticas del Distrito Federal.
Discusión
Como se señala en un trabajo previo,4 en
diferentes partes del mundo se han observado incrementos en
la incidencia de LAL, pero en muy pocos lugares ocurre lo
mismo con la incidencia de LAM.3
Ningún estudio anterior había informado sobre la
incidencia de las leucemias agudas en niños residentes en
las delegaciones del DF, lo cual resalta la importancia de
la presente investigación.
Para poder hablar de un verdadero incremento en la
incidencia de leucemia aguda en niños, es necesario hacer
ciertas aclaraciones. Algunos sugieren que el incremento en
la incidencia de LAL detectado en diferentes partes del
mundo se debe a mejoras en la clasificación de las
leucemias,12 especialmente las indiferenciadas,
ya que se ha observado que en los lugares donde hay
incrementos en la frecuencia de LAL también hay descenso de
las leucemias indiferenciadas.3 En el presente
estudio, sólo 0.8% de las leucemias no pudo ser clasificado
como LAL o LAM; no se considera, por tanto, que el fenómeno
pueda afectar la interpretación de los datos. Otro aspecto
importante es que en los últimos años no ha habido cambios
en el diagnóstico de las leucemias.
Si bien a través de las pruebas inmunológicas se ha
podido determinar la estirpe inmunológica de la leucemia,
no es sino hasta años recientes que dichas técnicas han
empezado a emplearse en nuestro país,13 por lo
que se puede considerar que dicho factor no influyó sobre
el aparente incremento de LAL en la ciudad de México, por
lo menos durante el período del estudio. También es
importante aclarar que, según se ha señalado, hay muy
pocos errores a la hora de registrar y clasificar los casos
de LA pediátricos.14
Cabe la posibilidad de que haya habido subregistro en años
previos; el hecho explicaría lo que se ve como aparente
incremento4,15 pero no habría argumentos que justifiquen
que en unas delegaciones haya incremento y en otras no. De
igual modo, dado que este estudio abarcó los hospitales que
atienden el 97.5% de los casos de cáncer infantil en la
ciudad de México, no hay argumentos para sostener que por
la inclusión de dichos hospitales haya un mayor número de
casos con LAL en el sur de la ciudad o de LAM en su zona
oeste. Pero es necesario resaltar que no es posible
descartar que el mayor número de casos de LAL o de LAM en
el sur y oeste de la ciudad, respectivamente, se deba al
azar, dado que sólo en el caso de la delegación Alvaro
Obregón y sólo en LAM los intervalos de confianza de la
REM excluyeron la unidad. Lo que sí es de considerarse es
por qué se agrupan las mayores tasas de leucemia aguda en
estas zonas. Si las REM más altas hubieran ocurrido en
diferentes puntos de la ciudad, sin duda (en ausencia de
intervalos de confianza que excluyen la unidad) la única
explicación hubiera sido el azar. Aquí lo que llama la
atención es que las mayores REM se agrupan en el sur y
suroeste de la ciudad. No hay una explicación para estos
hallazgos, pero parece importante resaltarlos y
considerarlos para futuras investigaciones.
Sobre el hecho de que en los hospitales tomados para el
estudio se capta cerca del 97.5% de los casos de leucemia
que se atienden en la ciudad de México, es importante
aclarar algunos aspectos de la historia natural de este
padecimiento.16 La leucemia aguda en niños es
una patología que forzosamente ha de ser atendida en un
hospital de tercer nivel. Las maniobras diagnósticas y el
inicio de la quimioterapia no pueden ser instaurados en un
nivel de atención distinto. Es un padecimiento agudo, por
lo general un proceso con amplias manifestaciones
(equimosis, petequias, linfadenopatías, pérdida del
apetito, dolor de huesos, fiebre sin aparente foco
infeccioso, etc.)17 que finalmente conducen al
paciente a visitar el tercer nivel; por otra parte, un
paciente que no recibiera ningún tipo de tratamiento en el
transcurso de aproximadamente seis meses moriría.16
Estos aspectos son lo que dan base a la suposición de que
el cálculo de las tasas de incidencia en hospitales de
tercer nivel es un procedimiento correcto. Es real que
algunos pacientes pueden morir antes de realizarles el diagnóstico
y quizá antes de llegar a un tercer nivel, pero
afortunadamente no hay argumentos para señalar que ello
ocurra en la mayoría de los casos. Por otra parte, en estos
casos de fallecimiento no hay forma de identificarlos como
LA y, por consiguiente, tampoco de tener algún registro de
ellos aun contando con registros de LA a nivel poblacional
en lugar de los registros hospitalarios que se presentan en
este estudio. Respecto de casos que se perdieron o no fueron
diagnosticados, y que por tanto no acudieron a un tercer
nivel, el fenómeno, de haber ocurrido, se presentó como un
error no diferencial, que afectó la incidencia en todas las
delegaciones, en todo el período estudiado.
En última instancia, ello produce tasas que subestiman
el fenómeno, y lleva a pensar que el problema bajo
investigación es más importante de lo que en realidad se
alcanza a observar. Tampoco se debe soslayar que, pese a las
diversas limitaciones de un registro hospitalario, en la
ciudad de México no hay otra fuente para realizar
inferencias sobre la incidencia de esta enfermedad.
Las tasas estandarizadas para las diferentes delegaciones
variaron entre 7.03 a 16.94 y de 0 a 6.99 para LAL y LAM,
respectivamente. Estas tasas se encuentran dentro de los
rangos informados en la literatura médica, que van de 4.5 a
48 y de 1.5 a 11.2, en el mismo orden, con la excepción de
las delegaciones de Milpa Alta y Xochimilco (en ellas no se
verificaron casos de LAM). La situación por los datos
presentados no tiene explicación posible. No se puede
atribuir el hallazgo al diagnóstico de otros tipos de
leucemia en lugar de LAM, dado que no se realiza por
delegación sino en un hospital de referencia y su proceso
no depende de la delegación a que pertenezca el niño. El
no registro de casos en algunos años no se debe a falta de
potencia estadística del estudio, porque (a) no hubo
selección de muestra sino que se eligieron los hospitales
que atienden a la mayoría de niños con cáncer en la
Ciudad de México y (b) si bien es probable que tales
hospitales no hayan incluido todos los casos diagnosticados
en el DF, se estima que atienden el 97.5% de los niños.
Aunque no se debe dejar de lado que se trata de una
enfermedad extremadamente rara y que la pérdida de un solo
caso puede provocar importantes variaciones en las tasas de
incidencia, la eventual pérdida de casos tuvo, como ya se
señaló, carácter no diferencial tanto para los años del
estudio como para el sexo, edad y las delegaciones
estudiadas.
Un aspecto adicional para discutir es veracidad de la
delegación política de origen de los niños. El dato sólo
se pudo obtener del expediente clínico. Aunque en algún
caso se haya falseado el lugar de residencia para obtener la
atención de algún hospital en particular, ello sólo pudo
ocurrir en hospitales del Instituto Mexicano del Seguro
Social (IMSS), que son los únicos que tienen claramente
demarcadas sus zonas de atención. Pero en razón de los daños
sufridos por el Hospital de Pediatría del Centro Médico
Nacional (IMSS) durante el sismo de 1985, todos los niños
con LA fueron atendidos en el Hospital General "La
Raza" (IMSS), por lo que tal circunstancia no pudo
haber tenido efecto entre los años 1985 y 1989 (año en que
el Hospital de Pediatría volvió a recibir niños con LA).
Es muy poco probable que en los demás hospitales se haya
presentado tal situación, ya que todos los hospitales de la
Secretaría de Salud atienden población abierta; y por otro
lado, sólo se incluyó un hospital del Instituto de
Seguridad y Servicios Sociales de los Trabajadores del
Estado (ISSSTE), por lo que poco pudo influir en la estimación
de las tasas por delegación política.
No se obtuvieron datos acerca del tiempo de residencia de
la familia de los pacientes en cada delegación política;
sin embargo, el eventual error así introducido se
distribuye de forma no diferencial, de modo que no es
posible argumentar más casos de inmigrantes en alguna
delegación. Al respecto, se cuenta con la ventaja de que
tal información quedó asentada donde el paciente fue
diagnosticado por primera vez, lo cual libra del error que
produciría el cambio de residencia para vivir más cerca
del hospital; tomar en cuenta la información consignada por
el paciente al ser diagnosticado por primera vez por lo
menos brinda la oportunidad de conocer la delegación política
en la cual residía en ese momento.
Una vez aclarados los puntos sobre la validez de los
datos, es también importante señalar si existe o no una
tendencia en los casos de las LA en los niños residentes de
la ciudad de México. Se han propuesto diferentes formas
para evaluar la tendencia de la incidencia de una enfermedad
a lo largo del tiempo. Actualmente se recomienda emplear la
tasa de cambio promedio,11 que es un método de máxima
verosimilitud basado en la distribución de Poisson.11,15
Este método tiene la ventaja de tener en cuenta las
diferencias observadas en las tasas de incidencia a lo largo
de todo el período en estudio, por lo que es considerado el
mejor modo de evaluar la tendencia cuando se miden tasas.
El estudio mostró incrementos sólo en la incidencia de
LAL. Al analizar datos en general de la Ciudad de México,
tampoco se habían observado incrementos en la incidencia de
LAM.4 Se han propuesto diferentes hipótesis para
explicar incrementos en la incidencia de LAL; sin embargo,
ninguna de ellas ha podido ser demostrada.15 Una
propone que, dada la disminución en la mortalidad infantil
por infecciones, los niños que las sobreviven ahora
desarrollan LAL.15 Al respecto, Taylor señala
que el subtipo inmunológico donde se registró tendencia al
incremento en la incidencia ha sido LAL pre B temprana. Este
se observa con mayor frecuencia en niveles socioeconómicos
elevados,18 los cuales, señala, han sido los que
menos probabilidades tenían de morir por enfermedades
infecciosas. Por consiguiente, Taylor piensa que deben ser
otros los factores que influyen en el incremento de las LAL.18
Algunos autores piensan que es la inclusión de algunos
factores cancerígenos al ambiente lo que puede estar
propiciando el incremento en la incidencia de LAL.4,19
Sin embargo, en la Ciudad de México éste es uno de los
primeros pasos para describir la incidencia de las LA y no
se tienen datos para señalar cuáles son las causas por las
que se puede estar dando un incremento en la incidencia del
padecimiento.
Posteriormente se puede considerar la posibilidad de
realizar estudios ecológicos donde se busque la correlación
entre porciones de tierra agrícola y la incidencia de la
leucemia aguda, también podría buscarse alguna correlación
con los niveles de contaminación atmosférica o por índices
de urbanización, factores que han sido asociados con el
desarrollo de las leucemias agudas en la infancia.20,21
Por último sólo se puede resaltar que en algunas
delegaciones de la Ciudad de México se observó un
incremento en la incidencia de LAL durante el período de
1982 a 1991 y que sólo en la delegación Alvaro Obregón se
pudo mostrar que existía mayor incidencia de LAM en
comparación con la incidencia de todo el DF.
Es necesario profundizar las investigaciones para hallar
explicación al incremento de la incidencia en dichas
delegaciones. Finalmente, el hecho de que sólo se encuentre
un incremento en la incidencia de LAL y no de LAM sugiere la
existencia de factores de riesgo diferentes para ambas
patologías.
Nota. Este trabajo ha dado la pauta para llevar a
cabo un estudio de colaboración con diferentes países de
Centroamérica, con el fin de realizar un registro de cáncer
infantil que abarque las naciones de El Salvador, Guatemala,
Honduras, Costa Rica, Nicaragua y México. Actualmente se
tienen los primeros resultados de la ciudad de México y de
El Salvador, los cuales en breve serán enviados a publicar
al International Journal of Cancer. En ese estudio se
señala que en la ciudad de México se encontró una
incidencia más alta tanto de LAL como de LAM, en comparación
con El Salvador. Sin embargo, las tasas de El Salvador se
encuentran dentro de los rangos de las tasas informadas para
los países de América. El período evaluado en el estudio
va desde 1996 hasta 2000.
La planificación adecuada de programas de atención y
prevención del cáncer infantil dependen en gran medida del
buen registro de la incidencia de estos padecimientos. Al
fin de cuentas, la única manera de identificar si una
maniobra es eficaz para reducir la frecuencia del cáncer
infantil es mediante el adecuado registro del número de
casos.
Es importante destacar este aspecto. Un estudio reciente
señala que la atención de un niño con cáncer provocado
por el ambiente tiene costo médico anual por caso de 509
000 dólares, lo que eleva el costo a 4.8 billones de dólares
anuales en EE.UU.22 Se torna prioritario,
entonces, que los países de Latinoamérica implementen
estrategias de prevención del cáncer infantil; estrategias
que no podrán ser evaluadas correctamente si no se disponen
de registros confiables de neoplasias infantiles.
BIBLIOGRAFIA
- Smith MA, Ries LAG,
Gurney JG, Ross JA. Leukemia. En Ries LAG, Smith MA,
Gurney JG, Linet M, Tamra T, Young JL, Bunin GR (eds).
Cancer incidence and survival among children and
adolescents: United States SEER Program 1975- 1995,
National Cancer Institute, SEER Program. NIH Pub. No.
99-4649. Bethesda, MD, 1999:17-34.
- Fajardo-Gutiérrez A,
Mendoza-Sánchez H, Valdez-Martínez E, Mejía-Aranguré
M, Yamamoto-Kimura L, Mejía-Domínguez AM y cols.
Frecuencia de neoplasias malignas en niños atendidos en
hospitales del Distrito Federal. Estudio multicéntrico.
Bol Med Hosp Infant Mex 1996; 53:57-66.
- Linda Sharp, Cotton S,
Little J. Descriptive epidemiology. En Little J.
Epidemiology of childhood cancer. IARC Scientific
Publications: Lyon. 1999:10-66.
- Mejía Aranguré JM,
Fajardo-Gutiérrez A, Bernáldez-Ríos R, Farfán-Canto
JM, Ortíz-Fernández A, Martínez-García MC. Incidence
trends of acute leukemia among the children of Mexico
City: 1982-1991. Arch Med Res 1996; 27:223.
- Fajardo-Gutiérrez A,
Navarrete-Martínez A, Reynoso-García M, Zarzosa-
Morales ME, Mejía-Aranguré M, Yamamoto-Kimura LT.
Incidence of malignant neoplasms in children attending
Social Security Hospitals in Mexico City. Med Pediatr
Oncol 1997; 29:208-212.
- Daños a la salud. En
Boletín de información estadística No.12. México:
Sistema Nacional de Salud, 1992.
- Fayat C. Estadística médica
y de salud pública. Venezuela: Universidad de los
Andes, 1976:269-310.
- Fajardo-Gutiérrez A,
Mejía-Aranguré M, Gómez-Delgado A, Mendoza-Sánchez
H, Garduño-Espinosa J, Martínez-García MC.
Epidemiología de las neoplasias malignas en niños
residentes del Distrito Federal (1982-1991). Bol Med
Hosp Infant Mex 1995; 52:507-516.
- Smith PG. Comparison
between registries: age-standardized rates. En Parkin
DM, Muir CS, Whelan SL, Gao YT, Ferlay J, Powell J, Eds.
Cancer incidence in five continents. Volume VI, IARC
Scientific Publication No. 120, Lyon:IARC, 1992:865-870.
- Kahn HA, Sempos ChT.
Statistics methods in epidemiology. New York: Oxford
University Press, 1989:85-136.
- Estève J, Benhamou E,
Raymond L. Space-time variations and group correlations.
En Statistical methods in cancer research. Volume IV:
Descriptive epidemiology. IARC Scientific Publication
No. 128, Lyon:IARC, 1994;107-211
- Linet MS, Ries LA, Smith
MA, Tarone RE, Devesa SS. Cancer surveillance series:
recent trends in childhood cancer incidence and
mortality in the United States. J Natl Cancer Inst 1999;
91:1051-1058.
- Ruíz- Argüelles GJ.
Clasificación de las leucemias agudas. En Ramiro HM,
Saita-Kamino O. Leucemias Agudas: Temas de Medicina
Interna. Interamericana·McGraw-Hill:México
1993;1(1):29-54
- Glass S, Gray M, Eden
OB, Hann I. Scottish validation study of cancer
registration data childhood leukaemia 1968-1981-I. Leuk
Res 1987; 11:881-885.
- Draper GJ, Kroll ME,
Stiller CA. Childhood cancer. Cancer Surv 1994; 19/20
(trends in cancer incidence and mortality):493-517.
- Gunz FW. Leukemia in the
past. En Henderson ES, Lister TA. Leukemia. WB Saunders
Company:Philadelphia 1990; 3-11.
- Henderson ES, Afshani E.
Clinical manifestation and diagnosis. En Henderson ES,
Lister TA. Leukemia. WB Saunders Company:Philadelphia
1990;291-359.
- Taylor GM.
Immunogenetics and the aetiology of childhood leukemia.
Arch Dis Child 1994;70;77-81.
- van Steensel Moll HA,
Valkenburg HA, Van Zanen GE. Incidence of childhood
leukaemia in The Netherlands (1973-1980). Br J Cancer.
1983;47:471-475
- Little J. Exposures to
chemicals and dusts. En Epidemiology of childhood
cancer. IARC Scientific Publications: Lyon.
1999:178-205.
- Little J. Infection. En
Epidemiology of childhood cancer. IARC Scientific
Publications: Lyon. 1999:206-241.
Landrigan PL, Schechter
CB, Lipton JM, Fahs MC, Schwartz J. Environmental
pollutants and disease in American Children: Estimates of
morbidity, mortality, and costs for lead poisoning,
asthma, cancer, and developmental disabilities. Environ
Health Perspect 2002; 110:721-728.
|
|
 A
HIBRIDAÇÃO IN SITU FLUORESCENTE (FISH) EM LEUCEMIA MIELÓIDE
CRÔNICA (LMC) A
HIBRIDAÇÃO IN SITU FLUORESCENTE (FISH) EM LEUCEMIA MIELÓIDE
CRÔNICA (LMC)
|
|
Columnista
Experta de SIIC
Dra. María de Lourdes Lopes
Ferrari Chauffaille
Professora Adjunta da Disciplina de Hematologia e
Hemoterapia. Universidade Federal de São Paulo, Escola
Paulista de Medicina (UNIFESP- EPM), São Paulo, Brasil
Otro trabajo publicado: Chauffaille MLLF, Oliveira JSR,
Romeo M, Kerbauy J: «FISH for BCR/ABL in CML after bone
marrow transplantation», Sao Paulo Medical Journal 119(
1):16-8, 2001
|
São Paulo, Brasil (especial para SIIC)
O FISH (hibridação in situ
fluorescente) tem mostrado grandes vantagens em relação à
citogenética clássica em determinadas situações, pela maior
sensibilidade, especificidade e rapidez no diagnóstico.
RESUMO
O estudo das alterações cromossômicas
através da análise do cariótipo é de fundamental importância
no diagnóstico da leucemia mielóide crônica. Após o
tratamento, técnicas moleculares como a hibridação in situ
fluorescente (FISH) e a reação em cadeia da polimerase por
transcriptase reversa (RT-PCR) também são importantes para
monitorar doença residual. Hoje, estão disponíveis diferentes
tipos de sondas para pesquisa do BCR/ABL e suas aplicações são
aqui discutidas.
Palavras chaves:
cromossomo Philadelphia, FISH,
leucemia mielóide crônca.
SUMMARY
The study of chromosomal
abnormalities by karyotype is of fundamental importance at the
diagnosis of chronic myeloid leukemia. After treatment, molecular
techniques like fluorescent in situ hybridization (FISH) as well
as RT- PCR are also extremely important to monitor residual
disease. Today different types of probes for BCR/ABL are available
and their applicability is here discussed.
Key words: Philadelphia
chromosome, FISH, chronic myeloid leukemia.
A leucemia mielóide crônica (LMC) é doença mieloproliferativa
caracterizada por leucocitose intensa e a presença do cromossomo
Philadelphia (Ph).
O cromossomo Philadelphia é
detectado pelo cariótipo convencional por banda G ou, o seu
equivalente molecular, o rearranjo dos genes BCR/ABL, é
identificado por métodos moleculares como a hibridação in situ
por fluorescência (FISH) ou a reação em cadeia da polimerase
por transcriptase reversa (RT-PCR).
O Ph clássico, a translocação
entre os cromossomos 9 e 22, é detectado em 90 a 95% dos casos de
LMC típica. Nos demais, o cariótipo pode ser normal e mesmo
assim haver o rearranjo em nível molecular, ou estarem presentes
outras anormalidades cromossômicas e mascararem o Philadelphia clássico.
Além disso, outras translocações que resultam no Philadelphia
variante1-3 também podem ser detectadas pela análise de cariótipo.
Assim, o cariótipo é de fundamental importância ao diagnóstico
porque além de demonstrar a presença ou ausência do Ph pode
identificar alterações adicionais que podem fazer parte do clone
inicial ou indicarem evolução clonal.
Graças às diferentes opções
de tratamento hoje disponíveis, seja o transplante de medula óssea,
alfa-interferon ou mesilato de imatinibe, há a necessidade de se
avaliar a resposta terapêutica e a doença residual de forma
eficiente.
O cariótipo é uma alternativa
para tal avaliação, porém deixa a desejar na medida em que a
mielossupressão induzida pela terapia pode inibir a proliferação
celular e não permitir a obtenção de metáfases suficientes
para conclusão da análise além de seu nível de sensibilidade
ser inferior ao dos métodos moleculares.
A técnica FISH torna-se então
de grande valia nessas situações, pois se utiliza de interfases.
Esta técnica baseia-se no uso de sondas constituídas por fita de
DNA (única ou dupla) marcadas com fluorocromo para produzir
fluorescência. Estas fitas ligam-se ao DNA cromossômico no núcleo
da célula. O material é depois analisado em microscópio de
epifluorescência com uso de filtros específicos.
O FISH tem mostrado vantagens em
relação à citogenética clássica em determinadas situações
pela maior sensibilidade, especificidade e rapidez no diagnóstico.
Sensibilidade, porque não se está observando apenas metáfases,
mas centenas de células em interfase. Especificidade, porque está
sendo pesquisado um determinado rearranjo e, portanto, só ele será
identificado, passando despercebidas outras eventuais alterações
concomitantes e, finalmente, rapidez pelo fato de, em poucas
horas, ter-se um resultado. Já, na citogenética clássica, após
a cultura, levam-se alguns dias para proceder à análise de 20
metáfases. As desvantagens resumem-se ao fato de não ser possível
a identificação de outras alterações eventualmente presentes
no cariótipo e à limitação das sondas.4 Diversos estudos vêm
sendo feitos demonstrando a possibilidade de detecção através
do FISH de populações menores de células clonais, nem sempre
perceptível pelo cariótipo clássico.4-6 Indubitavelmente,
torna-se uma ferramenta a mais no diagnóstico e na detecção de
clones residuais pós- terapia [5].
A primeira geração de sonda
comercial disponível para FISH foi montada de modo a se obter um
sinal, por exemplo, vermelho (pode ser vermelho ou verde conforme
o fornecedor), para o gene ABL e um sinal verde (ou vermelho, se o
outro foi verde ) para o gene BCR. Assim, em uma célula normal
seriam visualizados quatro sinais separados, dois verdes e dois
vermelhos. E, em uma célula com Ph seriam observados um sinal
verde e um vermelho separados além de um sinal amarelo (ou verde
e vermelhos juntos) indicando a fusão dos genes BCR/ABL.
Como há a possibilidade de os
sinais do BCR a ABL estarem apenas lado a lado e não serem
necessariamente rearranjados pode-se observar, em indivíduos
normais, uma porcentagem de células contendo falsa fusão.
Portanto, cada laboratório deve padronizar um nível de referência
acima do qual passa-se a considerar a amostra como positiva. Na
nossa experiência pessoal esse nível é 10%.7 A segunda geração
de sondas foi moldada para tentar ultrapassar esse inconveniente
de falso positivo. Foi desenhada de tal modo que houvesse uma
marcação extra para o restante do ABL que não foi translocado.
Assim, há um sinal em verde para o BCR, outro vermelho para o ABL
e no caso de rearranjo BCR/ABL, um sinal de fusão amarelo, além
de um sinal extra menor, em vermelho, indicativo do restante do
material do ABL que permaneceu no 9. Com isso, só são computadas
como tendo rearranjo as células que apresentarem a fusão
juntamente com o sinal extra remanescente no 9. Desta forma a mera
justaposição geográfica de sinais não é mais computada como
fusão e há uma diminuição significativa da falsa positividade.
A terceira geração de sonda, a
chamada de dupla fusão, é uma sonda maior que as demais e foi
montada de modo a apresentar um sinal verde para o BCR, outro
vermelho para o ABL e dois sinais de fusão verde-vermelhos ou
amarelos, tanto indicando o rearrranjo BCR/ABL no 22, como seu
inverso, o restante do material do ABL com o restante do BCR no
derivado 9. Com isso, a taxa de falso positivo é reduzida a próximo
de zero, resultando em alta especificidade e sensibilidade e,
consequentemente, permitindo quantificar doença residual. Hoje, a
sensibilidade desse tipo de sonda, conforme a quantidade de células
contadas, vem sendo comparada ao RT-PCR.8 Graças a essas sondas
que marcam sinal extra ou dupla fusão, percebeu-se que alguns
pacientes apesar de, sabidamente terem o Ph, apresentavam ausência
do sinal extra ou da dupla fusão. Estudos mais pormenorizados
demonstraram que cerca de 10 a 20% dos pacientes podem apresentar
deleção da região proximal dos genes ABL ou BCR onde essas
sondas maiores se ligam e emitem o sinal extra ou duplo. Assim,
fenômenos adicionais à translocação estariam presentes e logo
se evidenciou que talvez estivessem associados a pior prognóstico.9-
11 Fica evidente que fenômenos genômicos adicionais ao Ph
ocorrem nessa moléstia e que há necessidade de diversos estudos
para entendê-los e elucidá-los.
O RT-PCR hoje disponível, seja
qualitativo ou semi-quantitativo, tem sido extremamente útil na
identificação da presença ou ausência de doença, porém deixa
de fornecer algumas informações importantes no manuseio dessa
patologia.
A grande promessa, ainda não
disponível em muitos centros, é o PCR em tempo real que permite
quantificar a doença residual de forma bastante sensível.
Trabalhos futuros demonstrarão
seu valor e indicações.
Em resumo, sem dúvida que a
simples substituição de um teste por outro mais novo ou mais
sensível é bastante atraente, mas diante do exposto nota-se que
o cariótipo ainda ocupa lugar de destaque ao diagnóstico não só
para determinar a presença do Ph, mas de variantes ou alterações
adicionais. Também, em determinados momentos no monitoramento da
doença o cariótipo pode ser importante para revelar alterações
evolutivas adicionais. Ainda no acompanhamento, se há
mielossupressão evidente, pode-se ter dificuldade em obter metáfase
e aí entra o FISH como alternativa. Porém, deve-se saber qual
era o padrão de hibridação do FISH ao diagnóstico, pois variações
nesse padrão podem estar presentes ad initio e não significar
apenas ausência de fusão, ou surgirem no decorrer da moléstia e
indicar progressão.
REFERENCIAS
- Maserati E, Pasquali F, Peretti
D.: Different break-point in Philadelphia variant
translocation and in constitutional and sporadic
translocations. Ann Hum Genet 1986 50:153-162.
- Chauffaille MLF, Perroud PR,
Catelani ALM, Obelar MRE, Kusagari N, Abe KT: Leucemia mielóide
crônica com cromossomo Phialdelphia variante: relato de 3
casos. Newslab 1999 7(37):58-60.
- Reddy KS, Sulcova V. A FISH
study of variant Philadelphia rearrangements. Cancer Genet
Cytogenet 2000 118: 121-131.
- Chauffaille MLLF, Romeo M,
Kerbauy J: O papel da citogenética e do FISH nas leucemias
agudas. Laes Haes 1997 109:114-8.
- Anastasi J, Feng J, Le Beau M,
Larson R, Rowley JD, Vardiman JW: Cytogenentic clonality in
SMD studied with FISH : lineage, response to growth factor
therapy and clone expansion. Blood 1993 81(6): 1580-5.
- Varella-Garcia M: Assessing
residual leukemia through FISH. Genetics and Mol Biol 1998
21(3): 323-7.
- Chauffaille MLLF, Oliveira JSR,
Romeo M, Kerbauy J: FISH for BCR/ABL in CML after bone marrow
transplantation SPaulo Med Journ 2001 119( 1 ):16-8.
- Dewald G, Wyatt W, Juneau A,
Carlson R, Zinmeister A, Jalal S, Spurbeck J, Silver R: Highly
sensitive fluoreescence in tiu hybridization method to detect
double BCR/ABL fusion and monitor response to hterapy in CML.
Blood 1998 91(9):3357-3365.
- Sincalir P, Nacheva E, Leversha
M, Telford N, Chang J, Reid A, Bench A, Champion K, Huntly B,
Green A Large deletions at t( 9;22 ) breakpoint are common and
may identify a poor prognosis subgroup of patients with CML.
Blood 2000 95(3):738-44.
- Kolomietz E, Al-Magharabi J,
Brennan S., Karaskova J, Minkin S, Lipton J, Squire J. Primary
chromosomal rearrangements of leukemia are frequently
accompanied by extensive submicroscopic deletions and may lead
to altered prognosis Blood 2001 97(11):3581-88.
- Huntly B, Reid A, Bench A,
Campbell L, Telford N Shepherd P et al Deletions of the
derivative chromosome 9 occur at the time of the philadelphia
translocation and provide a powerful and independent
prognostic indicator in CML Blood 2001 98(6):1732-8.
|
 LOS
ANTICONCEPTIVOS ORALES AUMENTAN EL RIESGO DE CANCER EN PORTADORAS
DEL HPV LOS
ANTICONCEPTIVOS ORALES AUMENTAN EL RIESGO DE CANCER EN PORTADORAS
DEL HPV
|
|

|
Dr.
Víctor Moreno
Investigador del Servicio de Epidemiología y Registro del Cáncer,
Institut Catala d’Oncologia.
Ultimo trabajo publicado: Effect of oral contraceptives on
risk of cervical cancer in women with human papillomavirus
infection: the IARC multicentric case-control study, The
Lancet 359(9312):1085-1092, 2002.
|
|
Barcelona, España (especial para SIIC)
El doctor Víctor Moreno
dirigió una investigación en la cual se mostró que el uso a
largo plazo de anticonceptivos orales incrementa el riesgo de
padecer cáncer de cuello uterino, en mujeres infectadas por el
HPV. Además, advirtió, “este estudio no brinda suficiente
información para establecer si tras el cese del uso de
anticonceptivos orales el riesgo desaparece”.
El trabajo del doctor Moreno y su equipo se basó en los
datos obtenidos por la International Agency for Research on Cancer
(IARC) en diez países. En cada caso, se incluyeron mujeres que
presentaban carcinoma cervical invasivo o carcinoma in situ, cuyos
antecedentes fueron comparados con los de mujeres sin patologías
tumorales. El análisis se restringió a las pacientes que
presentaban además una infección por HPV.
Los resultados mostraron, según
informó este investigador, que las mujeres que habían utilizado
anticonceptivos orales durante menos de cinco años no presentaban
un riesgo significativamente diferente de padecer cáncer que las
que nunca lo habían hecho. Sin embargo, el riesgo relativo fue de
2.82 entre las que habían recibido estos fármacos durante cinco
a nueve años, y de 4.03 para quienes los habían recibido durante
más de diez.
El doctor Moreno explicó
estos resultados en su diálogo exclusivo con SIIC. El
experto es autor de numerosos trabajos científicos sobre oncología,
publicados en revistas como The Lancet, New England Journal of
Medicine, Cancer Causes and Control y Gaceta Sanitaria, entre
otras.
SIIC: Doctor Moreno, ¿podría describir el estudio
multicéntrico de la International Agency for Research on Cancer
(IARC), a partir de cual realizaron ustedes este análisis?
Dr. Víctor Moreno: El estudio
multicéntrico del IARC consiste en el análisis combinado de una
serie de ocho estudios de casos y controles sobre cáncer invasor
de cuello uterino realizados en ocho países (Filipinas,
Tailandia, Colombia, Perú, Brasil, Paraguay, Marruecos y España),
y otros dos estudios sobre carcinoma in situ realizados en
Colombia y España.
Estos estudios incluían a 1 853
mujeres con cáncer y 1 916 mujeres sin cáncer que sirvieron de
grupo control. El análisis, sin embargo, se ha restringido a las
1 676 mujeres con cáncer (90% de los casos) y 255 mujeres control
(13% del total) que eran portadoras del virus del papiloma humano
(HPV). Este virus se considera un factor necesario para padecer cáncer
de cuello del útero, pues se halla en casi la totalidad de los
tumores.
Sin embargo, la infección por el
HPV no es suficiente. Muchas mujeres que están infectadas nunca
padecen el tumor. Se supone que otros cofactores, entre ellos los
anticonceptivos orales, pueden favorecer la aparición del tumor
en mujeres infectadas. Para obtener el mejor control de este
factor se optó por un análisis restringido a las mujeres
portadoras del virus.
Otros factores que se controlaron
en el análisis fueron la edad, el país, la edad en la primera
relación sexual, el número de compañeros sexuales, el número
de embarazos y el número de exámenes por la técnica de
Papanicolau hasta un año antes del diagnóstico. Otros factores
que se exploraron, y que se consideraron no relacionados, fueron
el tabaco, el uso de condón u otros medios anticonceptivos, y la
infección por otras enfermedades de transmisión sexual (herpes y
clamidia). Toda esta información se obtuvo a partir de
entrevistas personales mediante un cuestionario estandarizado,
igual en todos los países.
Los resultados principales del
estudio indican que el uso de anticonceptivos orales durante menos
de 5 años no aumenta el riesgo de padecer cáncer de cuello del
útero, sin embargo, el uso durante 5 a 9 años casi triplica el
riesgo, y el uso durante más de 10 años lo multiplica por 4
respecto a las mujeres que nunca han usado anticonceptivos orales.
Estos resultados fueron homogéneos entre países, y no difirieron
de manera importante entre los estudios de cáncer invasor y
carcinoma in situ. Al tener en cuenta otras variables relacionadas
con el consumo prolongado, como la edad de inicio del consumo, el
tiempo desde el primer consumo o el tiempo desde el último, no se
modificaron los resultados. Este estudio no tiene suficiente
información para establecer si tras el cese del uso de
anticonceptivos orales el riesgo desaparece.
SIIC: ¿Qué evidencias previas existen en la bibliografía
médica acerca de la relación entre el uso de anticonceptivos
orales y el riesgo de cáncer cervical?
V.M.: La relación entre el uso
prolongado de anticonceptivos orales y cáncer cervical se conocía
desde hace tiempo. Un metaanálisis publicado en 1992 por el
equipo del doctor Delgado Rodríguez en el Acta Obstetricia et
Gynecologica Scandinavica ya informaba un riesgo de
aproximadamente el doble para las mujeres que habían tenido un
uso prolongado de anticonceptivos orales.
La monografía de la IARC de 1999
también presenta una revisión exhaustiva de la literatura hasta
el momento. La conclusión de esta monografía era, sin embargo,
que los estudios realizados hasta la fecha apenas habían tenido
en cuenta el HPV en el análisis y, dada la importancia del virus
en la etiología del cáncer cervical, no podía descartarse que
el riesgo observado para los anticonceptivos orales fuese el
resultado de un ajuste insuficiente. Este estudio, en el que se ha
restringido el análisis a las mujeres infectadas por el virus,
muestra que el riesgo puede ser mayor de lo esperado por los análisis
anteriores.
SIIC: ¿Qué mecanismo determina el aumento del riesgo
dado por el uso de anticonceptivos orales?
V.M.: El mecanismo por el
que los anticonceptivos orales aumentan el riesgo de padecer cáncer
cervical es desconocido. Pensamos que se trata de un efecto en la
progresión del tumor iniciado por el virus, pues el uso
prolongado de estos fármacos no altera la probabilidad de
infectarse por el virus en estas poblaciones.
Son necesarios estudios de biología
fundamental para dilucidar por qué los anticonceptivos orales
modifican el efecto del virus.
SIIC: ¿Por qué cree que el riesgo aumentado se observa
solamente con el uso a largo plazo?
V.M.: Parece que es
necesario una exposición prolongada a hormonas para que el cáncer
se desarrolle. El riesgo asociado a una paridad elevada, al igual
que al consumo prolongado de anticonceptivos orales, es
consistente. Exposiciones más cortas podrían no ser suficientes
para aumentar el riesgo.
SIIC: A partir de estos resultados, ¿qué controles
deberían realizarse las pacientes que toman anticonceptivos
orales, y con qué frecuencia?
V.M.: Es fundamental que
las mujeres acudan regularmente a los programas de rastreo de cáncer
cervical.
En caso de utilizar
anticonceptivos orales, esta medida preventiva es mucho más
importante. Hay que tener en cuenta que las poblaciones que han
participado en este estudio no cuentan, en general, con programas
organizados de rastreo. Ello probablemente ha permitido valorar el
riesgo real de los anticonceptivos orales.
E n otras poblaciones donde
el rastreo está mejor organizado, como Inglaterra, no se ha
encontrado un aumento de riesgo. Es probable que una detección
precoz de las lesiones cervicales permita evitar la aparición del
cáncer en la mayoría de los casos. Las mujeres no infectadas por
el HPV probablemente están a salvo de padecer este cáncer, y en
ellas los períodos entre exámenes de rastreo podrían
espaciarse, pero esto está en estudio en la actualidad.
SIIC: ¿Qué otros aspectos de este tema cree que deberían
estudiarse en el futuro?
V.M.: Este estudio no ha
permitido diferenciar si los anticonceptivos orales basados en
preparados inyectables de progestágenos tienen también un riesgo
elevado. Algunos estudios no han encontrado un riesgo elevado para
estos preparados. Nuestro cuestionario no permitió diferenciar el
tipo de anticonceptivo utilizado, y solo sabemos que en los países
participantes el uso de preparados inyectables era minoritario.
Otro tema, ya mencionado, es
dilucidar si el efecto desaparece al cesar la exposición. En
nuestro estudio el riesgo parecía no disminuir, pero el número
de mujeres con consumo prolongado y que lo hubiesen cesado hace
tiempo era muy escaso. Pensemos que los anticonceptivos orales sólo
tienen 40 años de historia.
El riesgo de padecer cáncer de cuello uterino luego de la
infección por HPV aumenta en las mujeres que utilizan
anticonceptivos orales, de acuerdo con las observaciones del
doctor Moreno. Los mecanismos exactos que subyacen a esta asociación
aún deben ser determinados.
|
|
Trabajos Distinguidos,
Serie Oncología, integra el Programa
SIIC-ASARCA de Educación Médica Continuada
|
|



