Introducción
La adolescencia es un período de rápido desarrollo esquelético esencial para
alcanzar la masa ósea máxima (MOM). Una MOM insuficiente contribuye
significativamente al riesgo de padecer osteoporosis en etapas avanzadas de la
vida. En el desarrollo y la obtención de la MOM influyen varios factores, algunos
están programados genéticamente, otros bajo influencia hormonal y otros están
basados en la elección del estilo de vida. Las elecciones que limitan la MOM pueden
incrementar el riesgo de osteoporosis en poblaciones vulnerables.
Diferencias raciales y de sexo en el crecimiento óseo
La densidad ósea es similar en los nińos y las nińas, pero los huesos de los
varones son más largos, lo que les proporciona una ventaja biomecánica
clara.1 Con un mismo nivel de ingesta, los varones retienen más
calcio que las nińas.2 La figura 1, extraída de Bailey y
col.,3 demuestra cuán rápidamente el contenido mineral óseo (CMO)
se acumula durante la pubertad en nińos blancos canadienses. La velocidad para
alcanzar la MOM es mayor en los varones que en las nińas y tiene lugar
aproximadamente 1.5 ańo más tarde en los varones. La edad en que se alcanza la
MOM varía específicamente de acuerdo con el hueso. Por ejemplo, la cadera es la
primera en madurar a la edad de 16 a 18 ańos.4 En las nińas,
aproximadamente el 90% del CMO se alcanza a los 16.9 ± 1.3 ańos, y el
99% hacia la edad de 26.2 ± 3.7 ańos. El principal determinante de la
densidad mineral ósea (DMO) en las nińas parece ser el estadio Tanner, mientras
que en los varones es el peso.5 Otros autores también encontraron
marcadores de recambio óseo de predicción variable de la DMO en los
varones.6 En las nińas, la retención de calcio y los índices de
formación ósea disminuyen exponencialmente con la edad
posmenárquica.7,8 La retención de calcio se correlacionó más
fuertemente con la edad posmenárquica (-0.788, p < 0.001) y la altura (-0.650, p
< 0.001) entre las mujeres blancas de 11 a 30 ańos, que con la DMO corporal total
(0.519, p < 0.01) o el calcio corporal total (-0.595, p < 0.01) y continuó sin
relación con el peso o el índice de masa corporal (IMC).9 En los
varones y las mujeres prepuberales, los índices de formación ósea no se
correlacionan con el peso corporal.10 Las relaciones entre la
retención de calcio y los índices de formación ósea no han sido estudiadas en los
varones púberes.
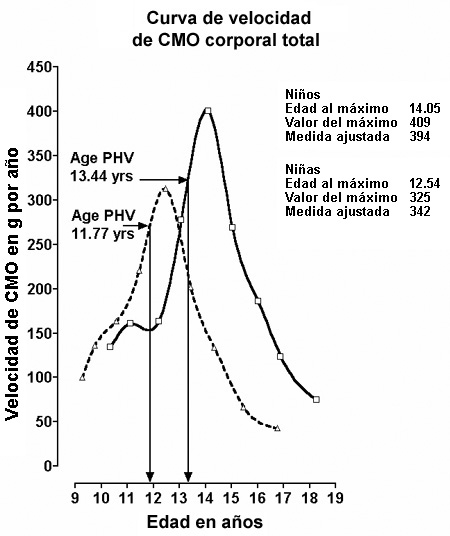
Figura 1. Curva de velocidad del contenido mineral óseo corporal total que muestra la velocidad en el
máximo y las edades en el máximo de contenido mineral óseo, y las velocidades máximo de altura de
acuerdo con la edad cronológica para varones y nińas. Reproducido de Bailey y col.,3 con
autorización de la American Society of Bone and Mineral Research.
De qué manera las diferencias étnicas y raciales pueden modular el tiempo hasta la
MOM es desconocido. A cualquier edad ósea dada, los negros tienen mayor masa
ósea que los blancos. Un estudio entre 80 nińos blancos y 80 nińos negros con
edades entre 8 y 18 ańos demostró mediante tomografía computada (TC) que los
nińos negros tenían 10.75% más densidad de hueso esponjoso, pero áreas
transversales similares en los cuerpos vertebrales de la columna vertebral. Mientras
que el área ósea cortical y la densidad cortical del hueso eran equivalentes, la
sección femoral fue 5.7% mayor entre los nińos negros en comparación con los
blancos.1 Por el contrario, la DMO parece ser menor en los varones
hispanoamericanos, pero no en las mujeres de ese origen, en comparación con sus
equivalentes de razas blanca y negra.11
Factores endocrinos en el metabolismo del calcio y el crecimiento
óseo
Muchos de los cambios físicos de la pubertad, incluida la mineralización activa
de los huesos, son mediados al menos en parte por las acciones de los esteroides
sexuales, con pequeńas diferencias con respecto al sexo. Un estudio reciente
demostró que el estradiol, la hormona de crecimiento y la androstenediona tienen
participación en el "estirón" de crecimiento puberal en las mujeres, mientras que el
estradiol, la hormona de crecimiento y la testosterona eran importantes en los
varones.12 Tanto la producción de estrógenos como de testosterona
se incrementa gradualmente durante la pubertad13 para decaer en
períodos posteriores de la vida. Existen dos efectos dependientes del desarrollo del
umbral de estrógenos y testosterona.14,15 En la pubertad
temprana, bajas concentraciones de las hormonas sexuales estimulan el
crecimiento, mientras que en períodos puberales posteriores los niveles más
elevados inhiben el crecimiento óseo, por medio de la estimulación de la
maduración epifisaria. Esto ha sido confirmado en estudios entre mujeres púberes,
en quienes los marcadores bioquímicos de recambio óseo se correlacionan
negativamente con los niveles de estradiol16 y la edad
posmenárquica.9 Recientemente se encontraron receptores
estrogénicos en el cartílago de crecimiento y en los tejidos óseos adyacentes en
nińos púberes y prepúberes, lo cual avala la participación de las hormonas sexuales
en dicho proceso.
Además, el FCSI-I y sus proteínas de unión, las PUFCSI 3 y 5, son importantes
reguladores de crecimiento y recambio óseo. El FCSI-I estimula la proliferación y la
diferenciación de los condrocitos en el cartílago de crecimiento epifisario, que es
esencial para el acople de la matriz de biosíntesis a la mineralización sostenida y
que puede también ser esencial para los efectos anabólicos plenos de la hormona
paratiroidea sobre el hueso trabecular.18,19
El perfil de incremento de los valores de FCSI-I hacia la pubertad se relaciona
estrechamente con el máximo aumento de calcio y los marcadores de recambio
óseo,13,20 coincidentes con la regulación del índice de crecimiento
esquelético. Un estudio en nińas demostró que el FCSI-I era una variable
importante de predicción del CMO y que la mayor DMO observada entre las nińas
negras era probablemente debida a mayores niveles de FCSI-I.21
La deficiencia de estrógenos durante la pubertad, como consecuencia del ejercicio
excesivo o de anorexia nerviosa, acarrea el riesgo de aumento de la resorción ósea
y de la reducción del MOM. Si bien algo de la pérdida de densidad ósea puede ser
revertida con la ganancia de peso y la reanudación de las menstruaciones, puede
persistir osteopenia significativa22 aun 20 ańos luego de la
recuperación.23 Los ciclos irregulares o anovulatorios y los ciclos con
fase lútea corta también pueden producir pérdida ósea, si bien menor que con la
anorexia. Los anticonceptivos orales (AO) pueden también afectar el hueso.
Diversos estudios demostraron beneficios de los AO en la DMO en mujeres
jóvenes,24 especialmente con menstruación
irregular.25 Sin embargo, entre las mujeres jóvenes de 18 a 31
ańos, los AO y un programa de ejercicios produjeron pérdida ósea en la columna
vertebral y en la cadera, que fue revertida si las mujeres consumían
aproximadamente 1 200 mg Ca/d.26,27
Factores dietarios y hueso
El hueso requiere todos los nutrientes esenciales al igual que cualquier otro
tejido vivo. La importancia de la nutrición en las adolescentes para la prevención de
la osteoporosis posmenopáusica fue revisada en detalle.28
El calcio comprende el 39% del CMO corporal total. Es el mineral predominante en
el hueso y el nutriente posiblemente más insuficiente en la dieta de una
adolescente. Estudios controlados y aleatorizados en nińos y adolescentes
mostraron incremento de la DMO en uno o más huesos cuando el calcio dietario se
incrementa, ya sea como suplementos, alimentos fortificados o productos
lácteos.29-38 El mayor aumento de masa ósea tuvo lugar en los
nińos que inicialmente habían tenido ingestas de calcio dietario más bajas. Cuando
Wosje y Specker39 compararon estudios que expresaban las
modificaciones en la DMO como cambios en los porcentajes anuales de DMO
concluyeron que los incrementos de DMO se produjeron inicialmente en los sitios
óseos corticales y que la DMO de la columna vertebral se incrementaba más en los
púberes que en los nińos prepúberes. Las observaciones de seguimiento luego de la
supresión de la suplementación con calcio indicaron que el aumento de masa
esquelética, atribuido a la suplementación con calcio, se mantuvo en algunos
estudios,32,37 pero no en otros.40,41
Una limitación de muchos ensayos clínicos es que para los estudios se seleccionan
típicamente dos ingestas extremas de calcio, más que una gama de ellas. Esto
constituye una base inadecuada sobre la cual determinar las ingestas
recomendadas de calcio para optimizar el incremento esquelético. Debido a que el
99% del calcio corporal está contenido en el esqueleto, el aumento de calcio
determinado por protocolos de equilibrio metabólico predice el incremento óseo.
Mediante dicho abordaje se estudió la relación entre la ingesta y la retención de
calcio en nińas adolescentes sobre el rango total (800-2 300 mg/d
Ca).42 Un modelo de regresión no lineal demostró que las ingestas
de calcio por encima de 1 300 mg/d no proporcionan ventaja diferencial
estadísticamente significativa. Actualmente, la Ingesta Dietaria de Referencia (IDR)
para asegurar la adecuada captación del calcio entre los nińos de 9 a 19 ańos en los
EE.UU. es de 1 300 mg/d.
El fósforo es un constituyente de la hidroxiapatita, el mineral que representa el
85% del CMO. La IDR para el fósforo en los adolescentes es de 1 250 mg/d. El
consumo inadecuado de fosfatos es raro entre los adolescentes. El fósforo excesivo
en la dieta es considerado un riesgo para el esqueleto del adolescente por algunos
autores debido a que la ingesta de fósforo aumenta con el incremento del consumo
de bebidas gaseosas y alimentos procesados.43 Se piensa
habitualmente que el fósforo dietario debería ser mantenido en un valor ideal
cercano al del calcio, sobre la base de sus índices en la hidroxiapatita, debido a que
un índice subóptimo puede producir aumento de la hormona paratiroidea circulante
(HP). Esta norma está basada en las evoluciones observadas en las dietas con poco
calcio y mucho fósforo,44 si bien el incremento de la HP sérica es
más probable que se produzca con baja ingesta de calcio, que con altas ingestas de
fósforo.45 El riesgo de aporte excesivo de fósforo relacionado con el
consumo exagerado de bebidas gaseosas puede ser atribuido a la tendencia actual
para sustituirlas por leche u otras bebidas ricas en calcio. Un estudio muy reciente
demostró que el consumo de bebidas carbonatadas se relacionó con menor DMO
del talón solamente en las nińas, aunque sin relación con cualquier otro lugar o en
los varones.46 Los adolescentes sanos pueden ajustarse a una
amplia gama de consumo de fósforo, mientras que su capacidad para adaptarse a
bajas ingestas de calcio parece ser limitada.
La vitamina D está involucrada en la eficiencia para la absorción de calcio a través
del aumento de las proteínas que se unen con el calcio, como la calbindina, y lo
transportan a través de las células intestinales hacia la corriente sanguínea. Este
proceso de absorción activa del calcio es especialmente importante cuando las
ingestas de calcio son bajas. La producción de calbindina requiere vitamina D
activada, 1.25 (OH)2 vitamina D (calcitriol). El metabolismo de 25
D (OH) a 1.25 D (OH)2 se eleva durante la
pubertad,47 y el aumento de 1.25 D (OH)2 podría
explicar el incremento de la absorción de calcio en los adolescentes, en
comparación con las mujeres jóvenes.7 Si las ingestas de calcio son
adecuadas, los adolescentes, excepto aquellos que viven en latitudes lejanas del
norte o del sur,48 no son dependientes del aporte de vitamina D
debido a que la mayoría de ellos fotosintetizan suficiente vitamina D por la
exposición a la luz del sol. Sin embargo, estudios recientes han informado aumento
de hipovitaminosis en muchos países, incluso en países
soleados.49
Consideraciones sobre la dieta. El consumo libre de productos lácteos asegura
adecuada suplementación de calcio, fósforo y vitamina D (sólo con los productos
fortificados) para producir el desarrollo óptimo de MOM. La leche es también una
buena fuente de magnesio, otro mineral óseo que frecuentemente es subóptimo en
la dieta. En promedio las nińas consumen valores de magnesio cercanos a los
requeridos hasta los 14 ańos, cuando las elecciones dietarias producen una caída de
la ingesta de aproximadamente el 60% de la IDR de 360
mg/d.50
Si bien los nińos saben que los productos lácteos constituyen una buena fuente de
calcio importante para la salud de los huesos, las adolescentes frecuentemente
piensan en forma equivocada que la leche agrega grasa corporal. Este mito no es
apoyado por los datos provenientes de estudios aleatorizados que analizan los
productos lácteos con bajo contenido en grasas. En los individuos asignados al
grupo de tratamiento en el cual los productos lácteos eran provistos y consumidos
diariamente durante 12 a 24 meses se observó que ni el aumento de peso ni la
grasa corporal fueron mayores que en los grupos de
control.34,51
Las dietas para adolescentes deberían también incluir varias porciones de frutas y
vegetales cada día. Esto produce una dieta con cenizas alcalinas que reduce el
riesgo de la inducción de resorción ósea para proveer aniones a los ácidos débiles,
los que son necesarios para mantener el equilibrio del pH cuando la dieta es rica en
proteínas musculares. Además de los desequilibrios del pH, las altas ingestas de
proteínas y sal pueden aumentar la pérdida de calcio urinario. Los vegetales
proveen los nutrientes necesarios, ya que los vegetales verdes oscuros son fuente
de magnesio, vitamina K (requerida para la carboxilación de la osteocalcina), y
trazas de elementos como el cobre, un cofactor de la lisil oxidasa necesario para la
formación de las uniones de colágeno.
Además de los nutrientes individuales, la ingesta calórica total en relación con el
gasto de energía influye sobre la grasa y el peso corporal. Si bien el entorno
corporal está influido por la genética, los estados de sobrepeso y de peso
subóptimo pueden influir negativamente sobre la masa ósea y el riesgo de fracturas
durante la adolescencia. La excesiva delgadez es un factor de riesgo para la
osteoporosis, si bien la obesidad en los nińos es también un factor de riesgo para
las fracturas del antebrazo.52 Aunque las nińas obesas que
emprenden un programa para la reducción de peso no pierden masa ósea, el índice
de crecimiento se vuelve más lento en comparación con las nińas de peso
normal.53
Hueso y ejercicio
Actualmente se considera que el ejercicio en relación con el peso desempeńa
un gran papel en la obtención de la MOM. Los datos acumulados indican que el
ejercicio produce su mayor impacto sobre la DMO antes de la
pubertad.54 En un estudio retrospectivo en 294 mujeres entre 18 y
31 ańos, las que informaron haber participado en deportes de la escuela secundaria
presentaron 7% de incremento en la DMO del cuello femoral. El gasto energético
asociado con el ejercicio luego de finalizada la escuela secundaria no produjo
ventajas adicionales en el cuello del fémur.55 Por el contrario, otros
sitios óseos como la columna vertebral y el radio y la DMO corporal total estuvieron
influidos por el gasto energético posterior a ese período escolar. La práctica de
deportes antes de la aparición de la menstruación incrementa la DMO más que
cuando se inicia luego del comienzo de la menstruación.56,57 Un
estudio longitudinal demostró que las nińas físicamente activas tenían 17% más
CMO corporal total, cuando se compararon con sus equivalentes sedentarias, las
que obtuvieron el máximo de velocidad de CMO 1 ańo
después.3
Existen pocos estudios controlados y aleatorizados que determinen el valor del
ejercicio sobre el esqueleto de los nińos. Uno de esos ensayos controlados
aleatorizados recientes incluyó saltar 100 veces sobre cajas de 61 cm de alto, 3
veces por semana durante el ańo escolar. Este régimen produjo una ganancia de
4.5% en el CMO del cuello femoral y de 3.1% en el CMO de la columna vertebral,
en comparación con un grupo control de nińos de 6 a 10 ańos que realizaron
ejercicios de estiramiento sin impacto.58 Resultó sorprendente que
este simple ejercicio de impacto de alta intensidad (8.8 veces el peso corporal)
produjera resultados notorios dentro de los 7 meses. Si la actividad física modifica
el requerimiento de calcio podría ser interesante determinar si ese nivel de
intensidad de ejercicio altera los requerimientos óptimos de calcio en este grupo
etario y en los nińos mayores.
Tabaquismo y excesivo consumo de alcohol
El tabaquismo es un factor de riego para la formación de huesos con baja
densidad, ya que reduce la absorción del calcio.59 El hábito de fumar
se incrementó aproximadamente 36% en la década de 1990 entre los estudiantes
secundarios de los EE.UU.60 Cerca del 80% de los que consumen
tabaco comenzaron a hacerlo antes de los 18 ańos. La MOM puede disminuir por el
tabaquismo, aunque el mayor efecto deletéreo del hábito de fumar iniciado en la
adolescencia aparece más tardíamente en la vida con más rápida pérdida de
hueso.61 El impacto del alcohol en la obtención de la MOM es
desconocido. Entre los adultos, el excesivo consumo de alcohol suprime la
formación de hueso y la ingesta crónica se asocia con menor
DMO.62
Conclusiones y recomendaciones
Los rápidos índices de recambio óseo y adquisición esquelética que tienen
lugar durante la adolescencia representan una oportunidad para influir en la medida
de la MOM, lo cual influye a su vez en la magnitud del riesgo de fracturas a lo largo
de toda la vida. Los adolescentes y los preadolescentes pueden adoptar hábitos y
estilos de vida que se reflejen sobre la salud ósea en un momento en que los
padres han disminuido la influencia sobre sus elecciones. Se requieren programas
de educación para los adolescentes y las personas que los cuidan, dirigidos a
hacerles comprender de qué manera la elección de estilo de vida y el
comportamiento adolescentes pueden proporcionar beneficios o riesgos para el
esqueleto.
Las recomendaciones para los adolescentes incluyen por lo menos 3 pociones
diarias de productos lácteos, así como 3 a 5 porciones de frutas y vegetales para
asegurar adecuadas ingestas de calcio, vitamina D, magnesio, fósforo, proteínas,
potasio y vitamina A. La actividad de alto impacto 3 veces por semana durante
aproximadamente 1 hora constituye una buena norma. Debe promoverse la
aplicación de hábitos permanentes que eviten el tabaquismo y el excesivo consumo
de alcohol. Las consecuencias de la deficiencia estrogénica, tal como la amenorrea,
deben ser investigadas exhaustivamente para determinar la causa. Las acciones
para restablecer menstruaciones regulares y lograr aumento de peso, en caso de
que éste sea bajo, son esenciales para reducir el riesgo de osteoporosis en etapas
posteriores de la vida.
Los autores no manifiestan conflictos.
BIBLIOGRAFÍA
-
Gilsanz V, Skaggs DL, Kovanlikaya A et al. Differential effect of race on the
axial and appendicular skeletons of children. J Clin Endocrinol Metab 1998;
83(5):1420-1427.
-
Braun M, Martin BR, Kern M et al. Relationship of Calcium Intake and Calcium
Retention in Adolescent Boys. Journal of Bone and Mineral Research 18, S104.
2003.
-
Bailey DA, McKay HA, Mirwald RL et al. A six-year longitudinal study of the
relationship of physical activity to bone mineral accrual in growing children: the
university of Saskatchewan bone mineral accrual study. J Bone Miner Res 1999;
14(10):1672-1679.
-
Teegarden D, Proulx WR, Martin BR et al. Peak bone mass in young women. J
Bone Miner Res 1995; 10(5):711-715.
-
Kleerekoper M, Nelson DA, Peterson EL et al. Reference data for bone mass,
calciotropic hormones, and biochemical markers of bone remodeling in older (55-
75) postmenopausal white and black women. J Bone Miner Res 1994; 9(8):1267-
1276.
-
Van Coeverden SC, Netelenbos JC, de Ridder CM et al. Bone metabolism
markers and bone mass in healthy pubertal boys and girls. Clin Endocrinol (Oxf)
2002; 57(1):107-116.
-
Wastney ME, Ng J, Smith D et al. Differences in calcium kinetics between
adolescent girls and young women. Am J Physiol 1996; 271(1 Pt 2):R208-R216.
-
Weaver CM, Martin BR, Plawecki KL et al. Differences in calcium metabolism
between adolescent and adult females. Am J Clin Nutr 1995; 61(3):577-581.
-
Weaver CM, Peacock M, Martin BR et al. Calcium retention estimated from
indicators of skeletal status in adolescent girls and young women. Am J Clin Nutr
1996; 64(1):67-70.
-
Abrams SA. The relationship between magnesium and calcium kinetics in 9- to
14-year-old children. J Bone Miner Res 1998; 13(1):149-153.
-
Bachrach LK, Hastie T, Wang MC et al. Bone mineral acquisition in healthy
Asian, Hispanic, black, and Caucasian youth: a longitudinal study. J Clin Endocrinol
Metab 1999; 84(12):4702-4712.
-
Delemarre-van de Waal HA, van Coeverden SC, Rotteveel J. Hormonal
determinants of pubertal growth. J Pediatr Endocrinol Metab 2001; 14 Suppl
6:1521-1526.
-
Johansen JS, Riis BJ, Hassager C et al. The effect of a gonadotropin-releasing
hormone agonist analog (nafarelin) on bone metabolism. J Clin Endocrinol Metab
1988; 67(4):701-706.
-
Nielsen CT, Skakkebaek NE, Darling JA et al. Longitudinal study of testosterone
and luteinizing hormone (LH) in relation to spermarche, pubic hair, height and
sitting height in normal boys. Acta Endocrinol Suppl (Copenh) 1986; 279:98-106.
-
Cutler GB, Jr. The role of estrogen in bone growth and maturation during
childhood and adolescence. J Steroid Biochem Mol Biol 1997; 61(3-6):141-144.
-
Blumsohn A, Hannon RA, Wrate R et al. Biochemical markers of bone turnover
in girls during puberty. Clin Endocrinol (Oxf) 1994; 40(5):663-670.
-
Egerbacher M, Helmreich M, Rossmanith W et al. Estrogen receptor-alpha and
estrogen receptor-beta are present in the human growth plate in childhood and
adolescence, in identical distribution. Horm Res 2002; 58(2):99-103.
-
Zhang M, Xuan S, Bouxsein ML et al. Osteoblast-specific knockout of the
insulin-like growth factor (IGF) receptor gene reveals an essential role of IGF
signaling in bone matrix mineralization. J Biol Chem 2002; 277(46):44005-44012.
-
Yakar S, Rosen CJ. From mouse to man: redefining the role of insulin-like
growth factor-I in the acquisition of bone mass. Exp Biol Med (Maywood ) 2003;
228(3):245-252.
-
Tobiume H, Kanzaki S, Hida S et al. Serum bone alkaline phosphatase
isoenzyme levels in normal children and children with growth hormone (GH)
deficiency: a potential marker for bone formation and response to GH therapy. J
Clin Endocrinol Metab 1997; 82(7):2056-2061.
-
Yanovski JA, Sovik KN, Nguyen TT et al. Insulin-like growth factors and bone
mineral density in African American and White girls. J Pediatr 2000; 137(6):826-
832.
-
Rigotti NA, Neer RM, Skates SJ et al. The clinical course of osteoporosis in
anorexia nervosa. A longitudinal study of cortical bone mass. JAMA 1991;
265(9):1133-1138.
-
Hartman D, Crisp A, Rooney B et al. Bone density of women who have
recovered from anorexia nervosa. Int J Eat Disord 2000; 28(1):107-112.
-
Cobb KL, Kelsey JL, Sidney S et al. Oral contraceptives and bone mineral
density in white and black women in CARDIA. Coronary Risk Development in Young
Adults. Osteoporos Int 2002; 13(11):893-900.
-
Elgan C, Samsioe G, Dykes AK. Influence of smoking and oral contraceptives
on bone mineral density and bone remodeling in young women: a 2-year study.
Contraception 2003; 67(6):439-447.
-
Weaver CM, Teegarden D, Lyle RM et al. Impact of exercise on bone health and
contraindication of oral contraceptive use in young women. Med Sci Sports Exerc
2001; 33(6):873-880.
-
Burr DB, Yoshikawa T, Teegarden D et al. Exercise and oral contraceptive use
suppress the normal age-related increase in bone mass and strength of the femoral
neck in women 18-31 years of age. Bone 2000; 27(6):855-863.
-
Weaver CM, Peacock M, Johnston CC, Jr. Adolescent nutrition in the prevention
of postmenopausal osteoporosis. J Clin Endocrinol Metab 1999; 84(6):1839-1843.
-
Johnston CC, Jr., Miller JZ, Slemenda CW et al. Calcium supplementation and
increases in bone mineral density in children. N Engl J Med 1992; 327(2):82-87.
-
Lloyd T, Andon MB, Rollings N et al. Calcium supplementation and bone mineral
density in adolescent girls. JAMA 1993; 270(7):841-844.
-
Chan GM, Hoffman K, McMurry M. Effects of dairy products on bone and body
composition in pubertal girls. J Pediatr 1995; 126(4):551-556.
-
Bonjour JP, Carrie AL, Ferrari S et al. Calcium-enriched foods and bone mass
growth in prepubertal girls: a randomized, double-blind, placebo-controlled trial. J
Clin Invest 1997; 99(6):1287-1294.
-
Cadogan J, Blumsohn A, Barker ME et al. A longitudinal study of bone gain in
pubertal girls: anthropometric and biochemical correlates. J Bone Miner Res 1998;
13(10):1602-1612.
-
Cadogan J, Eastell R, Jones N et al. Milk intake and bone mineral acquisition in
adolescent girls: randomised, controlled intervention trial. BMJ 1997;
315(7118):1255-1260.
-
Lee WT, Leung SS, Wang SH et al. Double-blind, controlled calcium
supplementation and bone mineral accretion in children accustomed to a low-
calcium diet. Am J Clin Nutr 1994; 60(5):744-750.
-
Lee WT, Leung SS, Leung DM et al. A randomized double-blind controlled
calcium supplementation trial, and bone and height acquisition in children. Br J Nutr
1995; 74(1):125-139.
-
Dibba B, Prentice A, Ceesay M et al. Effect of calcium supplementation on bone
mineral accretion in gambian children accustomed to a low-calcium diet. Am J Clin
Nutr 2000; 71(2):544-549.
-
Stear SJ, Prentice A, Jones SC et al. Effect of a calcium and exercise
intervention on the bone mineral status of 16-18-y-old adolescent girls. Am J Clin
Nutr 2003; 77(4):985-992.
-
Wosje KS, Specker BL. Role of calcium in bone health during childhood. Nutr
Rev 2000; 58(9):253-268.
-
Lee WT, Leung SS, Leung DM et al. A follow-up study on the effects of calcium-
supplement withdrawal and puberty on bone acquisition of children. Am J Clin Nutr
1996; 64(1):71-77.
-
Slemenda CW, Peacock M, Hui S et al. Reduced rates of skeletal remodeling are
associated with increased bone mineral density during the development of peak
skeletal mass. J Bone Miner Res 1997; 12(4):676-682.
-
Jackman LA, Millane SS, Martin BR et al. Calcium retention in relation to
calcium intake and postmenarcheal age in adolescent females. Am J Clin Nutr 1997;
66(2):327-333.
-
Calvo MS, Park YK. Changing phosphorus content of the U.S. diet: potential for
adverse effects on bone. J Nutr 1996; 126(4 Suppl):1168S-1180S.
-
Calvo MS, Kumar R, Heath H. Persistently elevated parathyroid hormone
secretion and action in young women after four weeks of ingesting high
phosphorus, low calcium diets. J Clin Endocrinol Metab 1990; 70(5):1334-1340.
-
Barger-Lux MJ, Heaney RP, Lanspa SJ et al. An investigation of sources of
variation in calcium absorption efficiency. J Clin Endocrinol Metab 1995; 80(2):406-
411.
-
McGartland C, Robson PJ, Murray L et al. Carbonated soft drink consumption
and bone mineral density in adolescence: the Northern Ireland Young Hearts
project. J Bone Miner Res 2003; 18(9):1563-1569.
-
Aksnes L, Aarskog D. Plasma concentrations of vitamin D metabolites in
puberty: effect of sexual maturation and implications for growth. J Clin Endocrinol
Metab 1982; 55(1):94-101.
-
Oliveri MB, Ladizesky M, Mautalen CA et al. Seasonal variations of 25
hydroxyvitamin D and parathyroid hormone in Ushuaia (Argentina), the
southernmost city of the world. Bone Miner 1993; 20(1):99-108.
-
Gannage-Yared MH, Tohme A, Halaby G. [Hypovitaminosis D: a major
worldwide public health problem]. Presse Med 2001; 30(13):653-658.
-
Standing Committee on the Scientific Evaluation of Dietary Reference Intake
FaNB, Institute of Medicine. Magnesium. Dietary Reference Intakes for Calcium,
Phosphorus, Magnesium, Vitamin D, and Fluoride. Washington, DC: National
Academy Press, 1999: 190-249.
-
Merrilees MJ, Smart EJ, Gilchrist NL et al. Effects of diary food supplements on
bone mineral density in teenage girls. Eur J Nutr 2000; 39(6):256-262.
-
Goulding A, Jones IE, Taylor RW et al. More broken bones: a 4-year double
cohort study of young girls with and without distal forearm fractures. J Bone Miner
Res 2000; 15(10):2011-2018.
-
Rourke KM, Brehm BJ, Cassell C et al. Effect of weight change on bone mass in
female adolescents. J Am Diet Assoc 2003; 103(3):369-372.
-
Weaver CM. Calcium requirements of physically active people. Am J Clin Nutr
2000; 72(2 Suppl):579S-584S.
-
Teegarden D, Proulx WR, Kern M et al. Previous physical activity relates to
bone mineral measures in young women. Med Sci Sports Exerc 1996; 28(1):105-
113.
-
Kontulainen S, Kannus P, Haapasalo H et al. Good maintenance of exercise-
induced bone gain with decreased training of female tennis and squash players: a
prospective 5-year follow-up study of young and old starters and controls. J Bone
Miner Res 2001; 16(2):195-201.
-
Kannus P, Haapasalo H, Sankelo M et al. Effect of starting age of physical
activity on bone mass in the dominant arm of tennis and squash players. Ann
Intern Med 1995; 123(1):27-31.
-
Fuchs RK, Bauer JJ, Snow CM. Jumping improves hip and lumbar spine bone
mass in prepubescent children: a randomized controlled trial. J Bone Miner Res
2001; 16(1):148-156.
-
Krall EA, Dawson-Hughes B. Smoking increases bone loss and decreases
intestinal calcium absorption. J Bone Miner Res 1999; 14(2):215-220.
-
Tobacco use among U.S. racial/ethnic minority groups--African Americans,
American Indians and Alaska Natives, Asian Americans and Pacific Islanders,
Hispanics. A Report of the Surgeon General. Executive summary. MMWR Recomm
Rep 1998; 47(RR-18):v-16.
-
Heaney RP, Abrams S, Dawson-Hughes B et al. Peak bone mass. Osteoporos
Int 2000; 11(12):985-1009.
-
Laitinen K, Lamberg-Allardt C, Tunninen R et al. Bone mineral density and
abstention-induced changes in bone and mineral metabolism in noncirrhotic male
alcoholics. Am J Med 1992; 93(6):642-650.
|


![]()

