 LA
SUPRESION DE LOS MOVIMIENTOS EN ESPEJO EN NIŃOS CON
PARALISIS CEREBRAL HEMIPLEJICA ALTERA LA COORDINACION
MOTORA
LA
SUPRESION DE LOS MOVIMIENTOS EN ESPEJO EN NIŃOS CON
PARALISIS CEREBRAL HEMIPLEJICA ALTERA LA COORDINACION
MOTORA
|

|
|
Columnista
Experto de SIIC
Dr. Johann P. Kuhtz-Buschbeck
Conferencista, Departamento de Fisiología, Investigador
de Control Motor. Department of Women and Child Health,
Karolinska Institute, Astrid Lindgren Hospital, Estocolmo,
Suecia. Institute of Physiology, Kiel University, Kiel,
Alemania
en colaboración con los doctores
Lena Krumlinde-Sundholm, Ann-Christian Eliasson y Hans
Forssberg, del Department of Women and Child Health,
Karolinska Institute, Astrid Lindgren Hospital, Estocolmo
Otro trabajo publicado: «Quantitative assessment of
mirror movements in children and adolescents with
hemiplegic cerebral palsy», Developmental Medicine and
Child Neurology 42(11):728-736, Nov 2000 |
Estocolmo,
Suecia (especial para SIIC)
Los movimientos en espejo
alteraron la coordinación bimanual, aun cuando podían
ser reducidos por el esfuerzo voluntario.
RESUMEN
Se evaluaron cuantitativamente los movimientos en espejo
en 22 participantes (de 6 a 18 ańos) con parálisis
cerebral (PC) hemipléjica y en 17 sujetos de control.
Durante los movimientos unimanuales rítmicos de opresión
se registraron contracciones de la mano activa y fuerzas
de las puntas de los dedos en la mano opuesta. En el
grupo de control se observó actividad en espejo leve
que disminuyó con la edad. En el grupo con PC hemipléjica,
la actividad en espejo fue unas 15 veces más potente
que en los controles y estaba presente en todos los
niveles de edad. Los movimientos en espejo se
distribuyeron asimétricamente, es decir, fueron más
acentuados en la mano dominante no afectada. Aunque
pueden ser secundarios a la reorganización poslesional
del sistema sensoriomotor, la intensidad de la actividad
en espejo no se relacionó con el grado de hemiplejía.
Los movimientos en espejo perturbaron la coordinación
manual, aun cuando podían ser reducidos por los
esfuerzos voluntarios.
Palabras clave: movimientos en espejo, función
de la mano, hemiplejía.
ABSTRACT
Mirror movements were quantitatively evaluated in 22
participants (6-18 years) with hemiplegic cerebral palsy
(CP), and in 17 control subjects. During rhythmical
unimanual squeezing movements, contractions of the
active hand and fingertip forces of the opposite hand
were recorded. Slight mirror activity, which decreased
with age, was found in the control group. In the
hemiplegic CP group, mirror activity was about 15 times
stronger than in the controls, and present at all age
levels. Mirror movements were asymmetrically
distributed, i.e. more pronounced in the dominant
unaffected hand. Although they may result from
postlesional reorganization of the central sensorimotor
system, the amount of mirror activity was not related to
the degree of hemiplegia. Mirror movements disturbed
bimanual coordination, even though they could be reduced
by voluntary effort.
Key words: mirror movements, hand function,
hemiplegia.
INTRODUCCION
Los movimientos en espejo son movimientos sincrónicos
involuntarios que acompańan a los movimientos
intencionales de las partes corporales homólogas
contralaterales. Los que afectan a los músculos
distales de la mano a menudo se observan en la primera
infancia y se consideran una característica del sistema
nervioso central inmaduro (Mayston y col. 1999).1
Normalmente desaparecen en forma gradual en la primera década
de vida (Lazarus y Todor 1987; Müller y col.
1997).2,3 Con algunas diferencias en el contexto,
algunos autores también utilizaron términos menos
específicos, como sinquinesia, movimientos asociados e
irradiación motora (Cernacek 1961, Green 1967, Lazarus
1992).4-6 Los movimientos en espejo son más acentuados
y frecuentes después del dańo unilateral temprano
(Woods y Teuber 1978, Nass 1985).7,8 En los
nińos estudiados, podrían indicar una reorganización
compensatoria del sistema motor en la hemiplejía
infantil, en los que el hemisferio no dańado logra el
control directo de ambos lados corporales, aunque a
expensas del control unilateral completamente
independiente (Carr 1996, Nirkko 1997).9,10
Nass (1985)8 afirmó que esta reorganización es la
causa de la mejor recuperación de las funciones motoras
en los nińos en comparación con los adultos después
del dańo unilateral. No obstante, la relación entre la
intensidad de los movimientos en espejo y la función
manual (el resultado de la recuperación) en sujetos con
parálisis cerebral hemipléjica (PC) es un tema abierto
a discusión. Además, existen datos contradictorios
acerca de la distribución lateral de estas
sinquinesias. Nass (1985)8 seńaló que los
movimientos en espejo se tornan simétricos en nińos
con PC hemipléjica después de los 10 ańos de edad,
debido a que las proyecciones ipsilaterales que
descienden del hemisferio cerebral lesionado son
inhibidas cada vez más. Otros autores describieron un
patrón asimétrico, en donde la mayor propagación del
flujo motor es dirigido desde la mano parética hacia la
no afectada (Woods y Teuber 1978).7 También
se describió un patrón inverso (Cernacek 1961, Green
1967)./SUP>4,5 Tales discrepancias podrían deberse a
los diferentes métodos cualitativos utilizados, en los
que la intensidad de los movimientos en espejo fue
evaluada subjetivamente, sin estandarizar la fuerza de
la contracción voluntaria. Para aclarar estos aspectos,
las funciones manuales y los movimientos en espejo deben
ser evaluados cuantitativamente en nińos y adolescentes
con PC hemipléjica y en sujetos normales de control.
Para que la evaluación cuantitativa sea válida se
requieren un nivel controlado de actividad voluntaria en
una mano y registros simultáneos de la fuerza en la
otra (Lazarus y Todor 1987, Nelles y col. 1998).2,11
Un conocimiento más detallado de la relación entre los
movimientos en espejo y la recuperación motora después
de las lesiones cerebrales tal vez permita determinar
mejor los mecanismos de restauración del sistema
nervioso central.
METODO
El grupo en estudio consistió en 22 nińos y
adolescentes (de 6 a 18 ańos; 12 nińas) con PC hemipléjica.
La alteración de la función manual era leve (con
posibilidad de movimientos independientes de los dedos y
prensión fina) en 19 pacientes y moderada (posibilidad
de prensión manual completa) en 3. En 13 casos estaba
afectada la mano derecha. Se obtuvieron datos de control
de 17 personas de la misma edad, la mayoría de ellas
diestras. Todos los participantes dieron su
consentimiento informado antes de los experimentos, los
que habían sido aprobados por el comité de ética del
Instituto Karolinska (Estocolmo). La evaluación clínica
de la función manual, fuerza de prensión, destreza y
espasticidad (escala de Ashworth) fue realizada por un
terapista ocupacional. La fuerza de prensión en la mano
parética del grupo con PC estaba reducida en un 50%
aproximadamente, mientras que la fuerza de la mano «buena»
era comparable a los registros de los controles (figura
1). La destreza unimanual se determinó con una prueba
en la cual los participantes recogían pequeńos cubos
de madera de una caja con la mayor rapidez posible. Se
midió el tiempo requerido para esta tarea. La destreza
de la mano afectada estaba considerablemente reducida
(figura 1).
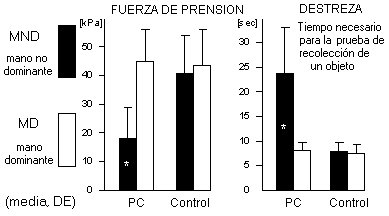
Figura 1. Fuerza de prensión y
destreza unimanual. Los asteriscos indican diferencias
significativas entre la mano parética y la mano no
afectada (prueba de Wilcoxon, p < 0.05).
La espasticidad era leve o moderada. Para examinar la
coordinación bimanual se calificó la participación de
la mano afectada en seis tareas bimanuales (abrir una
botella, ajustar un nudo, llevar una bandeja, abrochar
un botón, utilizar cuchillo y tenedor, sostener y
cortar un papel con tijeras). Para cada tarea, el grado
de utilización de la mano se calificó entre 0 (sin
utilización) y 3 (utilización satisfactoria con prensión
normal), por lo que el puntaje posible varió entre 0 y
18.
Para las evaluaciones cuantitativas utilizamos un
objeto para asir (250 g de peso) con transductores de
fuerza, que registraron la fuerza de los extremos de los
dedos (Eliasson y col. 1995).12 En la parte
superior del objeto, que se ubicó sobre una mesa, se
colocaron dos superficies de prensión paralelas (a una
distancia de 2 cm) cubiertas con papel de lija. Los
participantes tomaron el objeto con el pulgar y el índice
de una mano, lo levantaron unos 10 cm aproximadamente y
lo sostuvieron en esa posición. Algunos nińos hemipléjicos
utilizaron uno o dos dedos adicionales para estabilizar
la prensión.
Al elevar el objeto, con la otra mano se apretaba rítmicamente
una perilla de goma, a razón de 2-3 compresiones por
segundo. La perilla estaba conectada a un transductor de
presión. Los movimientos en espejo que acompańaban a
los movimientos voluntarios fueron visibles como
oscilaciones de la fuerza de prensión de la mano que
sostenía el objeto. Estas oscilaciones se registraron
como actividad en espejo, porque se trataba de fuerzas y
no de movimientos (cinemática). Debido a que la
cantidad de actividad en espejo varía con la intensidad
de la fuerza voluntaria (Todor y Lazarus 1986),13 fue
necesaria una estandarización. Evaluamos las pruebas en
las cuales las compresiones voluntarias correspondieron
a alrededor de 50% (rango 35-65%) de la fuerza máxima.
En la segunda tarea, los participantes nuevamente
oprimieron la perilla con una mano y sostuvieron el
objeto con la otra. No obstante, en esta oportunidad se
les solicitó que observaran y suprimieran los
movimientos en espejo de la mano que sostenía el
objeto. La retroalimentación fue suministrada a través
de una pantalla de computadora, en la que la fuerza de
prensión de la mano que sostenía el objeto era
presentada como una línea brillante.
RESULTADOS
En la figura 2 se presentan los datos de un nińo con
hemiparesia. El trazado superior ilustra las
compresiones unimanuales voluntarias y las curvas
inferiores muestran la actividad sincrónica en espejo
de la mano contralateral que sostenía el objeto.

Figura 2. Datos de un paciente
con PC. Curvas superiores: presión generada por
las contracciones voluntarias al oprimir la perilla con
la mano dominante no afectada (panel izquierdo) y con la
mano parética (panel derecho). Abajo: Actividad
en espejo simultánea de la mano contralateral que
sostiene el objeto. Flechas: comienzo de la tarea
de prensión y elevación. N: newton; kPa: kilopascal.
Es evidente que se produjo «actividad en espejo» en
ambas manos; no obstante, la de la mano no afectada fue
mayor (figura 2, panel inferior derecho). La amplitud
media de estas oscilaciones de la fuerza de prensión
(promedio de 15 pruebas) fue utilizada como medida
cuantitativa.
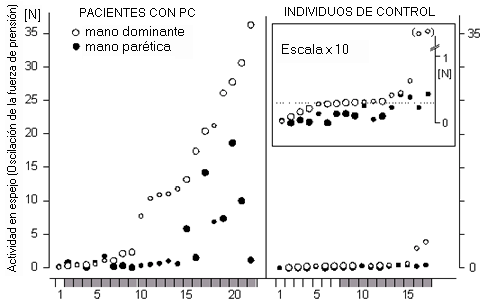
Figura 3. Actividad en espejo
individual. Oscilaciones de la fuerza de prensión de la
mano dominante (círculos claros) y de la no dominante
(círculos negros). El tamańo de los círculos indica
la edad (pequeńos: < 12 ańos; grandes: >= 12 ańos).
Los individuos con actividad en espejo constante se
presentan con un sombreado gris (eje X). Recuadro: grupo
de control, escala ampliada x 10. N: newton.
Los resultados individuales de todos los
participantes se presentan en la figura 3. Con nuestro método
cuantitativo sensible fue posible detectar actividad en
espejo en todos los pacientes con PC hemipléjica
excepto uno (panel izquierdo). También se detectaron
pequeńas oscilaciones de la fuerza en 10 (60%) de los
sujetos de control (panel derecho). Sin embargo, la
actividad en espejo del grupo con PC fue, en promedio,
unas 15 veces mayor. Típicamente, la actividad en
espejo de la mano dominante (figura 3, círculos claros)
fue mayor que la registrada en la mano parética no
dominante (círculos negros), por lo que la propagación
principal del flujo motor se dirigía desde la mano
afectada hacia la mano dominante, no afectada. Esta
asimetría no sólo reflejó la diferencia de fuerza
entre ambas manos. Al ampliar los datos también se
observó el mismo patrón en los sujetos de control. La
actividad en espejo disminuyó con la edad (figura 3,
tamańo de los símbolos) en el grupo de control. Por el
contrario, no observamos ninguna correlación entre la
edad y la amplitud o la distribución de la actividad en
espejo en el grupo con PC. Los datos de ambos grupos se
presentan en la tabla 1. El análisis estadístico
(ANOVA) confirmó diferencias altamente significativas
entre las manos y los grupos.

La actividad en espejo no pudo ser suprimida
completamente. Al proporcionar una retroalimentación,
los sujetos con PC hemipléjica pudieron reducir las
oscilaciones de la fuerza involuntaria de prensión
alrededor de un 30% (mano dominante) o 50% (mano
afectada) con respecto al valor inicial (figura 4).
 
No obstante, cuando intentaban suprimir la «actividad
en espejo», los movimientos rítmicos voluntarios se
alteraron y se tornaron irregulares. En las pruebas clínicas,
la actividad motora involuntaria alteró la coordinación
bimanual, por ejemplo, al abrochar un botón, ajustar un
nudo o abrir una botella. Los pacientes con fuertes
movimientos en espejo utilizaron menos su mano parética
durante tales tareas, por lo que obtuvieron puntajes más
bajos durante las pruebas bimanuales (figura 5).
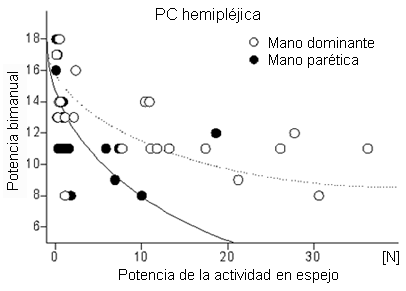 
Incluso los participantes que pudieron suprimir
satisfactoriamente la actividad en espejo no tuvieron un
desempeńo significativamente mejor. La capacidad para
reducir los movimientos «en espejo» involuntarios en
la situación experimental no sería utilizada durante
las tareas funcionales de la vida cotidiana. Tampoco se
observó una correlación significativa entre la
cantidad de la actividad en espejo y las evaluaciones clínicas
de destreza, espasticidad y fuerza. Esto indica que en
nuestro grupo de nińos y adolescentes con PC hemipléjica
leve y moderada, los movimientos en espejo más intensos
no indican un mejor resultado funcional.
DISCUSION
La fuerte actividad en espejo en pacientes con PC hemipléjica
alteró la coordinación bimanual. La influencia
negativa de los movimientos en espejo se debe a su carácter
simétrico, lo que podría ser útil en algunos
movimientos simétricos; por ejemplo, al extender ambas
manos simultáneamente, la mano parética puede realizar
un movimiento más rápido (Sugden y Utley 1995).14 No
obstante, en la mayoría de las actividades de la vida
cotidiana, ambas manos realizan acciones asimétricas.
La no dominante típicamente desempeńa una función de
sostén o estabilizante, mientras que la dominante es la
que manipula el objeto; por ejemplo, al cortar un papel
con tijeras o sacar monedas de un monedero. En otras
actividades en las que ambas manos trabajan en
direcciones diferentes, como sucede al atar un nudo o
cerrar un cierre a cremallera, las órdenes motoras que
reflejan la actividad motora de la mano contralateral
alterarán la coordinación. La supresión voluntaria de
los movimientos en espejo podría ser un abordaje terapéutico
para mejorar la coordinación intermanual (Lazarus
1992).6 Los nińos con PC hemipléjica
pudieron reducir voluntariamente la actividad en espejo,
pero la fuerza y el ritmo de los movimientos
intencionales (la opresión de la perilla) también se
alteraron. Por lo tanto, la atención dirigida a
suprimir la actividad en espejo interfirió con las órdenes
motoras del movimiento intencional. Además, la
capacidad para inhibir las oscilaciones de la fuerza de
prensión con la ayuda de la retroalimentación no se
asoció con mejor participación de la mano afectada
durante las tareas bimanuales familiares. En
consecuencia, la posibilidad de mejorar efectivamente
las habilidades bimanuales funcionales por medio de tal
supresión es cuestionable.
La actividad en espejo fue más intensa en la mano
dominante que en la mano parética, por lo cual se
deduce que las órdenes motoras dirigidas a la mano
afectada influyeron en las acciones de la mano
dominante. Algunos nińos con PC no utilizaron su mano
afectada en las tareas bimanuales, a pesar de que su
función era relativamente buena żPodría ser ésta una
estrategia para evitar la interfertencia, ya que el uso
de la mano parética habría alterado la precisión de
la mano «buena»? Los terapistas a menudo utilizan una
intervención en la que alientan a los nińos a emplear
su mano afectada en todas las actividades. Esta
estrategia tal vez sea errónea para las tareas
bimanuales en pacientes con fuerte actividad en espejo;
sería preferible permitir la realización de esas
tareas con la participación limitada de la mano
afectada.
La ligera actividad en espejo de los nińos sanos de
control puede ser explicada por dos mecanismos
neurofisiológicos diferentes. En primer lugar, las órdenes
motoras de un hemisferio son transmitidas a través de vías
corticoespinales ipsilaterales, en conjunto con la
descarga predominante a través de proyecciones
corticoespinales cruzadas. En nińos normales de hasta
10 ańos de edad estudiados con estimulación magnética
transcraneal, Müller y col. (1997)3
demostraron proyecciones corticoespinales ipsilaterales.
La maduración sucesiva de proyecciones inhibitorias,
que suprimen estas vías ipsilaterales descendentes,
explica la reducción dependiente de la edad de la
actividad en espejo durante la ontogenia normal. No
obstante, las conexiones ipsilaterales se proyectan
principalmente hacia los músculos proximales, mientras
que los movimientos en espejo afectan en especial a los
músculos distales de la mano. Además, la prolongada
latencia de los potenciales evocados motores
ipsilaterales no coincide con la «sincronización» de
los movimientos en espejo. Como segundo mecanismo se
sugirió que puede producirse activación bilateral de
ambos hemisferios cerebrales durante tareas unilaterales
(Mayston y col. 1999).15 En este caso, los
movimientos en espejo serían el resultado de la
activación simultánea de vías corticoespinales
cruzadas originadas en la corteza motora derecha e
izquierda. Estas vías desaparecen a medida que se
lateraliza la actividad cortical, ya que la inhibición
interhemisférica aumenta con la edad (Heinen y col.
1998).16 La inhibición interhemisférica
suprime la corteza motora ipsilateral a la mano activa
durante las tareas unimanuales (Ferbert y col. 1992).17
Después del dańo cerebral unilateral temprano, el
hemisferio sano puede participar en el control
voluntario de ambos lados del cuerpo, debido a la
reorganización de las vías motoras descendentes. Los
axones corticoespinales originados en el hemisferio no
dańado pueden ramificarse para inervar simultáneamente
conjuntos de motoneuronas izquierdas y derechas de músculos
análogos (Carr y col.1993).18 El impulso
anormal común resultante, dirigido a los músculos de
ambas manos, produce fuertes movimientos en espejo (Carr
1996).9 Además, varios estudios informaron
que en las personas con PC hemipléjica se observa
activación del hemisferio intacto durante los
movimientos voluntarios de los dedos de cualquiera de
las manos (Cao y col. 1994; Thickbroom y col.2001).19,20
Por lo tanto, ambos mecanismos -las proyecciones
ipsilaterales y la activación bilateral- contribuyen a
los fuertes movimientos en espejo después del dańo
cerebral temprano. Su asimetría lateral podría deberse
a diferentes patrones de actividad cortical (figura 6).
 
Los movimientos voluntarios de la mano no afectada
tal vez implican una activación relativamente focal de
la corteza sensoriomotora intacta, mientras que las
contracciones comparables (en términos de fuerza máxima)
de los músculos de la mano afectada requieren actividad
bilateral y más generalizada. Esta activación difusa
podría facilitar el desarrollo de intensos movimientos
en espejo de la mano «buena», conducidos a través de
las proyecciones que se originan en el hemisferio no dańado.
Se requieren registros simultáneos de la actividad
cerebral, la fuerza de contracción y la actividad en
espejo para probar esta hipótesis. Las variaciones
interindividuales en la intensidad de la actividad en
espejo (véase la figura 3) probablemente se deben a
diferentes grados de reorganización corticoespinal, según
la extensión de las lesiones y el momento de su
producción.
Carr y col. (1993)18 observaron que los
movimientos en espejo se asocian con mejor función
manual en un subgrupo de pacientes con PC hemipléjica.
La estimulación magnética del hemisferio cerebral
afectado no indujo contracciones de los músculos de la
mano en estos sujetos, indicando dańo unilateral grave.
No obstante, los movimientos independientes de los dedos
de la mano afectada eran posibles, aunque con actividad
en espejo acentuada. Se demostraron vías
corticoespinales compensadoras con axones ramificados,
originadas en el hemisferio no dańado.
Aunque en estos pacientes los movimientos en espejo
indicaron una reorganización funcionalmente eficiente,
el hallazgo no pudo ser generalizado a todos los casos.
En este estudio, las funciones de la mano parética
(destreza, espasticidad, fuerza) no se correlacionaron
con la actividad en espejo. Esta no es un indicador
general de recuperación eficiente en sí misma. La
magnitud del dańo subyacente y las funciones residuales
del hemisferio afectado deben ser consideradas en cada
caso individualmente (Turton y col., Staudt y col.).21,22
AGRADECIMIENTOS
Agradecemos a todos los nińos y a sus padres por su
participación. El estudio fue financiado por Frimurare
Barnhuset Stockholm y por la Beca María Curie de la Unión
Europea.
BIBLIOGRAFIA
- Mayston MJ, Harrison
LM, Stephens JA. (1999) A neurophysiological study
of mirror movements in adults and children. Annals
of Neurology 45: 583-94.
- Lazarus JA, Todor JI.
(1987) Age differences in the magnitude of
associated movement. Developmental Medicine and
Child Neurology 29: 726-33.
- Müller K, Kass-Iliyya
F, Reitz M. (1997) Ontogeny of ipsilateral
corticospinal projections: a developmental study
with transcranial magnetic stimulation. Annals of
Neurology 42: 705-11.
- Cernacek J. (1961)
Contralateral motor irradiation – cerebral
dominance: its changes in hemiparesis. Archives of
Neurology 4: 165-72.
- Green JB. (1967) An
electromyographic study of mirror movements.
Neurology 7: 91-94.
- Lazarus JA. (1992)
Associated movement in hemiplegia: the effects of
force exerted, limb usage and inhibitory training.
Archives of Physical Medicine and Rehabilitation 73:
1044-49.
- Woods BT, Teuber HL.
(1978) Mirror movements after childhood hemiparesis.
Neurology 28: 1152- 58.
- Nass R. (1985) Mirror
movement asymmetries in congenital hemiparesis: the
inhibition hypothesis revisited. Neurology 35:
1059-62.
- Carr LJ. (1996)
Development and reorganization of descending motor
pathways in children with hemiplegic cerebral palsy.
Acta Paediatrica Supplement 416: 53-57.
- Nirkko AC, Rösler KM,
Ozdoba C, Heid O, Schroth G, Hess CW. (1997) Human
cortical plasticity: Functional recovery with mirror
movements. Neurology 48: 1090-93.
- Nelles G, Cramer SC,
Schaechter JD, Kaplan JD, Finklestein SP. (1998)
Quantitative assessment of mirror movements after
stroke. Stroke 29: 1182-87.
- Eliasson AC, Gordon
AM, Forssberg H. (1995) Tactile control of isometric
fingertip forces during grasping in children with
cerebral palsy. Developmental Medicine and Child
Neurology 37: 72-84.
- Todor JI, Lazarus JA.
(1986) Exertion level and the intensity of
associated movements. Developmental Medicine and
Child Neurology 28: 205-12.
- Sugden D, Utley A.
(1995) Interlimb coupling in children with
hemiplegic cerebral palsy. Developmental Medicine
and Child Neurology 37: 293-309.
- Mayston MJ, Harrison
LM, Stephens JA. (1999) A neurophysiological study
of mirror movements in adults and children. Annals
of Neurology 45: 583-94.
- Heinen F, Glocker FX,
Fietzek U, Meyer BU, Lücking CH, Korinthenberg R.
(1998) Absence of transcallosal inhibition following
focal magnetic stimulation in preschool children.
Annals of Neurology 43: 608-12.
- Ferbert A, Priori A,
Rothwell JC, Day BL, Colebatch JG, Marsden CD.
(1992) Interhemispheric inhibition of the human
motor cortex. Journal of Physiology 453: 525-46.
- Carr LJ, Harrison LM,
Evans AL, Stephens JA. (1993) Patterns of central
motor reorganisation in hemiplegic cerebral palsy.
Brain 116: 1223-47.
- Cao Y, Vikingstad EM,
Huttenlocher PR, Towle VL, Levin DN. (1994)
Functional magnetic resonance studies of the
reorganization of the human hand sensorimotor area
after unilateral brain injury in the perinatal
period. Proceedings of the National Academy of
Science USA 91: 9612-16.
- Thickbroom GW, Byrnes
ML, Archer SA, Nagarajan L, Mastaglia FL. (2001)
Differences in sensory and motor cortical
organization following brain injury early in life.
Annals of Neurology 49: 320-27.
- Turton A, Wroe S,
Trepte N, Fraser C, Lemon RN. (1996) Contralateral
and ipsilateral EMG responses to transcranial
magnetic stimulation during recovery of arm and hand
function after stroke. Electroencephalography and
Clinical Neurophysiology 101: 316-28.
- Staudt M, Niemann G,
Grodd W, Krägeloh-Mann I. (2000) The pyramidal
tract in congenital hemiparesis: relationship
between morphology and function in periventricular
lesions. Neuropediatrics 31: 257-64
|
 IgA
Y PATOGENIA DE LA ENFERMEDAD DE KAWASAKI IgA
Y PATOGENIA DE LA ENFERMEDAD DE KAWASAKI
|
Anne H.
Rowley, MD
Profesora de Pediatría y de Microbiología/Inmunología,
Northwestern University, The Feinberg School of Medicine,
Chicago; Médica, División de Enfermedades Infecciosas,
The Children's Memorial Hospital, Chicago, EE.UU.
Otro trabajo publicado: Yasukawa K, Terai M, Shulman ST,
Toyozaki T, Yajima S, Kohno Y, Rowley AH: «Systemic
production of vascular endothelial growth factor and
fms-like tyrosine kinase-1 receptor in acute Kawasaki
disease», Circulation 105(6):766-769, Feb 2002 |
Chicago, EE.UU. (especial
para SIIC)
La identificación de antígenos
importantes en la patogenia de la enfermedad de Kawasaki permitirá
avanzar en el desarrollo de una prueba diagnóstica, mejorar el
tratamiento y, finalmente, prevenir esta enfermedad infantil
potencialmente fatal.
RESUMEN
La enfermedad de Kawasaki (EK) es una vasculitis aguda de los nińos
pequeńos, en ocasiones fatal. Los datos clínicos y epidemiológicos
apuntan con fuerza a una causa infecciosa, pero todavía se
desconoce la etiología de la enfermedad. Informamos un hallazgo
novedoso: las células plasmáticas con inmunoglobulina A (IgA)
infiltran el tejido arterial en la fase aguda de la EK.
Posteriormente observamos que esas células, durante esta etapa,
también infiltran la vía aérea proximal, el páncreas y el rińón.
Los plasmocitos con IgA estaban aumentados en forma significativa
en la tráquea de pacientes fallecidos por EK aguda en comparación
con los controles, en forma similar a los hallazgos informados en
nińos con infecciones respiratorias virales fatales. Estos
resultados sugieren firmemente el ingreso del agente etiológico
de la EK a través de la vía aérea superior, lo que provoca una
respuesta inmunológica de IgA, con propagación por el torrente
sanguíneo hacia el tejido arterial, el páncreas y el rińón.
También determinamos que la respuesta inmunológica de IgA en la
EK aguda es oligoclonal o estimulada por antígenos. Las
respuestas oligoclonales de anticuerpos en los tejidos afectados
es una característica de las enfermedades infecciosas. Es
necesario identificar urgentemente los antígenos importantes en
la patogenia de la EK para facilitar el desarrollo de una prueba
diagnóstica y mejorar el tratamiento de esta importante
enfermedad pediátrica.
Palabras clave: enfermedad de Kawasaki, IgA, células
plasmáticas, arteria coronaria, vía aérea.
ABSTRACT
Kawasaki Disease (KD) is an acute vasculitis of young childhood
that may be fatal. Clinical and epidemiologic data strongly
suggest an infectious cause, but the etiology of the illness
remains unknown. We have reported the novel finding that IgA
plasma cells infiltrate arterial tissue in acute KD. Subsequently,
we found that IgA plasma cells also infiltrate proximal
respiratory tract, pancreas, and kidney in acute KD. IgA plasma
cells were significantly increased in the trachea of patients who
died of acute KD compared to controls, similar to findings in
children with fatal respiratory viral infection. These results
strongly support entry of the KD etiologic agent through the upper
respiratory tract, resulting in an IgA immune response, with
spread through the bloodstream to arterial tissue, pancreas, and
kidney. We have also determined that the IgA immune response in
acute KD is oligoclonal, or antigen-driven. Oligoclonal antibody
responses in affected tissues is a feature of infectious diseases.
Identification of the antigens important in KD pathogenesis is
urgently needed to facilitate development of a diagnostic test and
improved therapy of this important pediatric illness.
Key words: Kawasaki disease, IgA, plasma cells, coronary
artery, respiratory tract.
En todo el mundo, la enfermedad de Kawasaki (EK) es una causa
importante de cardiopatía adquirida en nińos.1 La EK
produce vasculitis aguda, que afecta en particular a las arterias
coronarias y puede causar muerte súbita por ruptura de aneurisma
coronario o infarto de miocardio. Los datos clínicos y epidemiológicos
indican una etiología infecciosa, pero aún se desconoce el
agente causal. En mi laboratorio, me he dedicado a aplicar las
herramientas de la biología molecular moderna para determinar la
etiología de la EK. El hallazgo de la causa de la enfermedad es
crítico para el avance futuro en este campo. Al no conocerse la
etiología del trastorno, ha sido imposible desarrollar una prueba
diagnóstica. La aparición en todo el mundo de casos incompletos
de EK2 que no cumplen con los criterios diagnósticos
clásicos demuestra que la definición clínica de un caso no
identificará a todos los enfermos que padecen la enfermedad y que
necesitamos con urgencia una prueba diagnóstica. Si no se conoce
la causa tampoco es posible desarrollar un tratamiento más específico
y efectivo. Aunque la gammaglobulina intravenosa mejoró
notablemente la evolución de los nińos con EK,3 no
todos los pacientes responden y no existe un tratamiento adecuado
para el subgrupo refractario. Tampoco será posible prevenir la EK
hasta identificar su causa.
A lo largo de los ańos hemos utilizado numerosas técnicas
diferentes de biología molecular para identificar al agente
causal de la EK. Uno de tales experimentos incluía la detección
selectiva de una biblioteca de expresión de ADNc creada a partir
del tejido arterial de un nińo fallecido por EK aguda. Para ello
utilizábamos sueros de la fase de convalecencia del paciente y,
luego, inmunoglobulina antihumana marcada con 125I. El
objetivo del experimento era detectar una interacción antígeno-
anticuerpo entre una proteína expresada por un clon del ADNc en
la bilioteca (tal vez una proteína microbiana) y un anticuerpo
dirigido contra esa proteína contenida en el suero de la
convalecencia del paciente con EK. Este método fue utilizado con
éxito para identificar al virus de la hepatitis C como la causa
principal de hepatitis no-A no-B de transmisión hemática.5
Durante el estudio inicial de la biblioteca de ADNc arterial de la
EK de inmediato observamos un resultado sorprendente. En
apariencia, muchos clones de la biblioteca reaccionaban con el
reactivo secundario de la inmunoglobulina antihumana, lo que sugería
que en el tejido arterial la síntesis de inmunoglobulina era
continua y de gran magnitud. Un dato interesente fue comprobar que
la naturaleza de las células inflamatorias presentes en el tejido
arterial de la EK sólo había sido informada en un caso, en el
que se demostró infiltración de linfocitos T y macrófagos, sin
evidencias de linfocitos B.6 No obstante, los informes
anatomopatológicos de casos fatales de EK a menudo mencionaban la
presencia de células plasmáticas en el infiltrado inflamatorio
tisular.7 En consecuencia, realizamos tinción
inmunofluorescente con anticuerpos dirigidos contra IgA, IgM e IgG
en cortes congelados de tejido arterial de pacientes con EK. Esperábamos
que las células plasmáticas portadoras de IgM e IgG fueran el
isotipo predominante, ya que éstas constituyen la mayor parte de
la masa de linfocitos B en la circulación periférica. Sin
embargo, nuestros resultados indicaron que las células plasmáticas
con IgA eran las que predominaban en el tejido, los plasmocitos
IgM eran menos abundantes y los IgG, muy escasos.
Posteriormente examinamos cortes incluidos en parafina y
fijados con formalina de arterias coronarias de otros casos
fatales de EK y de individuos control. Observamos que las células
plasmáticas con IgA estaban presentes en todas las arterias
coronarias con EK aguda pero no en los cortes de control.
Publicamos este hallazgo novedoso de la infiltración del tejido
arterial con plasmocitos con IgA en la EK en The Journal of
Immunology.8 La presencia de células plasmáticas
con IgA en los tejidos arteriales sugirió la posibilidad de la
estimulación del sistema inmunológico en alguna localización
mucosa durante la EK aguda. Además, era interesante determinar si
las células plasmáticas con IgA infiltraban muchos tejidos
diferentes en la EK aguda o si sólo se encontraban en las
arterias coronarias. Por lo tanto, examinamos muestras de tejidos
del aparato respiratorio, páncreas, rińón, hígado, glándulas
suprarrenales y tiroides de pacientes con EK aguda y controles.
Las células plasmáticas con IgA estaban significativamente
aumentadas en el tejido traqueal de pacientes fallecidos de EK
aguda en comparación con los controles (p < 0.01), un hallazgo
similar a lo observado en nińos con infecciones respiratorias
virales fatales. Se detectaron células plasmáticas con IgA que
infiltraban las arterias coronarias, el páncreas y el tejido
renal en todos los pacientes con EK aguda. En alrededor de la
mitad de los casos también rodeaban a los conductos biliares. No
se observó infiltración del parénquima hepático, ni de las glándulas
suprarrenales o tiroides.9 No pudimos determinar si se
producía aumento de las células plasmáticas con IgA en el
tracto gastrointestinal de los pacientes con EK, porque éstas
eran abundantes tanto en los casos de EK como en los controles.
En conjunto, estos resultados sugieren firmemente que el agente
etiológico de la EK ingresaría por el aparato respiratorio, lo
que desencadena la respuesta inmunológica de IgA, con propagación
sistémica al tejido arterial, el páncreas y el rińón.
Otros datos también apoyan la hipótesis de la entrada
respiratoria del agente causal de la enfermedad. Hace más de 20 ańos,
la investigación de dos epidemias de EK realizada por el Centro
de Control de Enfermedades (CDC) de EE.UU. indicó que los
pacientes con EK presentaban una mayor incidencia de enfermedad
respiratoria precedente que los individuos de control; esta
característica también se observó en otras epidemias de EK.10,11
La escasa frecuencia de la enfermedad en lactantes menores de 3
meses y en adultos sugiere que la infección es producida por un
patógeno ubicuo, del cual estarían protegidos los nińos más
pequeńos por la transferencia pasiva de anticuerpos maternos y al
cual los adultos son inmunes como consecuencia de la infección
asintomática previa. Como en muchas otras enfermedades
respiratorias infantiles, se observa predominio estacional de la
EK en invierno y primavera.
Un tema importante era determinar si las células plasmáticas
con IgA estaban presentes como parte una activación inmunológica
inespecífica o si se encontraban en los tejidos por una causa
específica (por ejemplo, para unirse a antígenos específicos).
Si la respuesta de IgA era inespecífica, se podía esperar que
los anticuerpos IgA fueran policlonales y que las células plasmáticas
con IgA contuvieran diferentes genes de cadenas pesadas alfa con
distintas regiones CDR3. Estas regiones de la cadena pesada de la
inmunoglobulina son las más importantes de la molécula para la
unión al antígeno. En cambio, si los anticuerpos IgA habían
sido producidos en respuesta a un antígeno, se podía esperar un
repertorio más limitado, con predominio de algunos anticuerpos
IgA. En este último caso, la misma región CDR3 podría ser
identificada en múltiples ocasiones en la población de genes
alfa en el tejido. Por definición, los linfocitos B con la misma
región CDR3 están relacionados clonalmente, lo que significa que
se han originado en la misma célula B.
Con el fin de determinar si la respuesta inmunológica de IgA
en el tejido arterial de la EK era policlonal u oligoclonal,
aislamos clones de la cadena pesada alfa de la inmunoglobulina en
la biblioteca de ADNc arterial de la EK y determinamos la
secuencia de las regiones CDR3. Los resultados indicaron que la
respuesta inmunológica de IgA en la pared arterial en la EK era
oligoclonal o desencadenada por antígenos. Se observó que un
tercio de 44 genes alfa de inmunoglobulina pertenecían a uno de
cinco grupos de secuencias relacionadas clonalmente, lo que sugería
que estos anticuerpos estaban dirigidos contra un número limitado
de epitopes de un antígeno. El análisis de cortes de arterias
coronarias incluidos en parafina de otros dos casos fatales de EK
también mostró evidencia de una respuesta de IgA oligoclonal.12
Con el fin de obtener más datos acerca de la naturaleza del
infiltrado inflamatorio en la pared arterial en la EK aguda,
examinamos aneurismas coronarios de ocho casos de EK aguda y
hallamos que en el tejido predominaban las células T CD45RO (de
memoria/activadas), células T CD8 (citotóxicas/supresoras) y
macrófagos. Las células positivas para CD20 (células B) prácticamente
estaban ausentes. Estos resultados indican que las células plasmáticas
con diferenciación terminal -que no expresan CD20- son el único
tipo de célula B presente en el infiltrado arterial. Los datos
apoyan las hipótesis que plantean que la EK es la consecuencia de
la infección con un patógeno intracelular, tal vez un virus,
cuyos antígenos son presentados por moléculas de la clase I del
complejo mayor de histocompatibilidad (MHC) y que los linfocitos T
CD8 y los macrófagos son importantes en la partogenia de los
aneurismas coronarios.13

Figura 1. Las células plasmáticas con IgA infiltran un
aneurisma coronario de un nińo con enfermedad de Kawasaki aguda
que resultó mortal (las células positivas aparecen de color
marrón).
Estos resultados condujeron a la elaboración del siguiente
modelo patogénico de la EK.
Sugerimos que el agente etiológico ingresa a través de la vía
aérea superior. Es probable que ingrese al torrente sanguíneo y
que sus objetivos sean sitios seleccionados, como las arterias
coronarias, el páncreas y el rińón. En la vía aérea superior,
el antígeno del agente etiológico es procesado en el tejido
linfoide asociado al bronquio y se presenta formando complejos con
moléculas de la clase I del MHC. Esto provoca la expansión de
los linfocitos T CD8 y de los linfocitos B, que se
"apropian" del antígeno, y se induce el cambio de los
linfocitos B a células B con IgA. Los linfocitos T CD8 y la células
B con IgA con la expansión clonal ingresan a la circulación
general y migran a todos los tejidos corporales, en donde se
produce una mayor expansión a nivel de los tejidos linfoides
locales de las arterias coronarias, el páncreas y el rińón, que
procesan los antígenos presentes en esos tejidos. Probablemente,
las células B con IgA alcanzan su diferenciación terminal en células
plasmáticas en los tejidos blanco debido a la presencia de
citoquinas producidas allí por las células T. Estas células T y
B específicas para el antígeno finalmente controlan la infección
y las células inflamatorias abandonan los tejidos. No obstante,
durante la respuesta inflamatoria, la destrucción de las fibras
de colágeno y elastina por las proteasas producidas por las células
inflamatorias en la pared arterial podría conducir a la dilatación
o a la formación de aneurismas. Durante el proceso de remodelado
de la pared arterial se deposita tejido fibroso, lo que tal vez
produzca estenosis vascular a largo plazo.
Nuestros datos indican que los anticuerpos producidos en la
pared arterial en la EK están dirigidos contra antígenos específicos.
Los avances recientes en la inmunología molecular permitieron la
síntesis in vitro de anticuerpos funcionales completamente
ensamblados.14 Por lo tanto, estamos intentando
sintetizar los anticuerpos IgA oligoclonales en nuestro
laboratorio con el fin de utilizarlos como reactivos para detectar
antígenos importantes en la patogenia de la EK. Este trabajo se
encuentra en desarrollo y los resultados preliminares indican la
presencia de un antígeno que se une al anticuerpo sintético de
la EK en las muestras de tejidos ganglionar, esplénico,
respiratorio y de arteria coronaria de los pacientes con EK, pero
no en las de individuos de control. La identificación de antígenos
importantes en la patogenia de la EK permitirá avanzar en el
desarrollo de una prueba diagnóstica, mejorar el tratamiento y,
finalmente, prevenir esta enfermedad infantil potencialmente
fatal, diagnosticada con frecuencia creciente.
BIBLIOGRAFIA
- Rowley AH, Shulman ST. Kawasaki
Syndrome. Pediatric Clinics of North America 1999;46:313-329.
- Rowley AH, Gonzalez-Crussi F,
Gidding SS, Duffy CE, Shulman ST. Incomplete Kawasaki Disease
with Coronary Artery Involvement. Journal of Pediatrics
1987;110:409-414.
- Newburger JW, Takahashi M,
Beiser AS et al. A Single Infusion of Intravenous
Gammaglobulin Compared to Four Daily Doses in the Treatment of
Acute Kawasaki Syndrome. N Engl J Med 1991; 324: 1633-9.
- Han RK, Silverman ED, Newman A,
McCrindle BW. Management and Outcome of Persistent or
Recurrent Fever after initial intravenous gamma globulin
therapy in acute Kawasaki Disease. Arch Pediatr Adolesc Med
2000;154:694-99.
- Choo QL, Kuo G, Weiner AJ,
Overby LR, Bradley DW, Houghton M. Isolation of a cDNA clone
derived from a blood-borne non-A, non-B viral hepatitis
genome. Science 1989;244:359-64.
- Terai M, Kohno Y, Namba M et al.
Class II Major Histocompatibility antigen expression on
coronary arterial endothelium in a patient with Kawasaki
Disease. Hum Pathol 1990;21:231-234.
- Fujiwara H, Hamashima Y.
Pathology of the Heart in Kawasaki Disease. Pediatrics
1978;61:100-107.
- Rowley AH, Eckerley CA, Jack HM,
Shulman ST, Baker SC. IgA plasma cells in vascular tissue of
patients with Kawasaki syndrome. J Immunol 1997;159:5946- 55.
- Rowley AH, Shulman ST, Mask CA
et al. IgA plasma cell infiltration of proximal respiratory
tract, pancreas, kidney, and coronary artery in acute Kawasaki
disease. J Infect Dis 2000;182:1183-91.
- Bell DM, Brink EW, Nitzkin JL et
al. Kawasaki Syndrome:description of two outbreaks in the
United States. N Engl J Med 1981;304:1568-75.
- Treadwell TA, Maddox RA, Holman
RC et al. Investigation of Kawasaki Syndrome risk factors in
Colorado. Pediatric Infectious Diseases J 2002; 21:976-78.
- Rowley AH, Shulman ST, Spike BT,
Mask CA, Baker SC. Oligoclonal IgA response in the vascular
wall in acute Kawasaki Disease. J Immunol 2001;166:1334-43.
- Brown TJ, Crawford SE, Cornwall
ML, Garcia F, Shulman ST, Rowley AH. CD8 T lymphocytes and
macrophages infiltrate coronary artery aneurysms in acute
Kawasaki Disease. J Infect Dis 2001; 184:940-3.
- Coloma MJ, Hastings A, Wims LA,
Morrison SL. Novel vectors for the expression of antibody
molecules using variable regions generated by polymerase chain
reaction. J Immunological Methods 1992;152:89-104.
|
 INFECCIONES
POR VIRUS LA CROSSE EN TENNESSEE: UNA INFECCION EMERGENTE
INFECCIONES
POR VIRUS LA CROSSE EN TENNESSEE: UNA INFECCION EMERGENTE
|

|
Timothy
F. Jones, MD
Deputy State Epidemiologist, Communicable
and Environmental Disease Services,
Tennessee Department of Health and
Vanderbilt University School of Medicine,
Nashville, Tennessee, EE.UU.
en colaboración con
William Schaffner, MD. Professor and
Chair, Department of Preventive Medicine,
Vanderbilt University School of Medicine,
Nashville.
Otro trabajo publicado: Erwin PC, Jones TF,
Gerhardt RR y cols: «La Crosse encephalitis
in eastern Tennessee: Clinical,
environmental and entomological
characteristics from a blinded cohort study»,
American Journal of Epidemiology,
155(11):1060-1065, 2002
|
|
Nashville, EE.UU. (especial
para SIIC)
En los últimos ańos se informó
un aumento generalizado de las enfermedades transmitidas por
mosquitos en ese país. La aparición de la encefalitis por
virus La Crosse nos recuerda, una vez más, la importancia
de las medidas preventivas.
RESUMEN
El virus La Crosse es la causa más frecuente de encefalitis
pediátrica por arbovirus en EE.UU. En 1997 se identificó
un nuevo foco de actividad por el virus La Crosse en el este
de Tennessee, un estado del sudeste de EE.UU. En esa región
se han informado alrededor de 10 casos de encefalitis por
este agente desde 1997. La baja prevalencia de anticuerpos
contra el virus La Crosse en la población general sugiere
que ha sido introducido recientemente en la región, y no
que simplemente se lo ha identificado en determinada región.
Un estudio con control de casos informó que un mayor número
de actividades al aire libre, la vivienda cercana a árboles
con huecos y la exposición al Aedes albopictus eran
factores de riesgo para el desarrollo de encefalitis por
virus La Crosse. Este agente, que sería transmitido por el Aedes
triseriatus (mosquito de los huecos de los árboles) se
aisló por primera vez en Ae. albopictus (el
mosquito del tigre asiático) infectados naturalmente en
Tennessee. Será importante estudiar si este nuevo vector
contribuye a la propagación del virus. La identificación
de diversos arbovirus en EE.UU. pone en evidencia la
necesidad de crear una infraestructura de salud pública
adaptable y con fondos suficientes para responder a las
amenazas infecciosas tan cambiantes.
Palabras clave: La Crosse, encefalitis,
California, arbovirus.
ABSTRACT
La Crosse virus is the most common arboviral cause of
pediatric encephalitis in the United States. In 1997, a new
focus of La Crosse virus activity was identified in eastern
Tennessee, a state in the southeastern United States.
Approximately 10 cases per year of La Crosse encephalitis
have been reported from that region since 1997. A low
prevalence of antibodies to La Crosse virus in the general
population suggests that the virus has been newly introduced
to the area, rather than simply newly recognized. A
case-control study identified increased time outdoors,
living near trees with holes, and exposure to Aedes
albopictus as risk factors for developing La Crosse
encephalitis. La Crosse virus, which is generally believed
to be transmitted by Aedes triseriatus (the treehole
mosquito) was isolated for the first time in naturally
infected Ae. albopictus (the Asian tiger mosquito) in
Tennessee. It will be important to study whether this new
mosquito vector may be contributing to the spread of this
virus.
The emergence of a number of arboviruses in the United
States reinforces the need for an adequately funded,
adaptable public health infrastructure to respond to
continually changing infectious public health threats.
Key words: La Crosse, encephalitis, California,
arbovirus.
INTRODUCCION
El virus La Crosse, uno de los bunyavirus del serogrupo
California, es la causa más frecuente de encefalitis por
arbovirus en pacientes pediátricos de EE.UU. Los mosquitos
lo transmiten al ser humano y provoca enfermedad
esencialmente en nińos.
En el pasado, la encefalitis por virus La Crosse era una
infección que predominaba en los estados de la franja norte
del medio oeste norteamericano. Desde 1993 se registra un
nuevo foco endémico en la región sudeste y la mitad de los
casos informados en todo el país se producen en West
Virginia.1 En 1997, se informó un grupo de casos
de encefalitis por virus La Crosse en pacientes pediátricos
en el este de Tennessee.1 Desde entonces, el
virus aparenta ser endémico en la región.
El virus La Crosse se transmite al ser humano por la
picadura de mosquitos infectados, en especial de los
mosquitos de los huecos de los árboles en el este, el Aedes
triseriatus. El mosquito de los huecos de los árboles
se considera el reservorio primario del virus en la
naturaleza.2 Esta especie se reproduce en huecos
naturales de los árboles, neumátricos viejos y otros
envases fabricados por el hombre en los que se acumula agua.
El Ae. triseriatus se alimenta activamente durante el
día y tiene un radio de vuelo limitado.
Aunque anualmente se informan alrededor de 70 casos de
encefalitis por virus La Crosse al Centro de Control y
Prevención de Enfermedades de EE.UU.,1 se estima
que cada ańo se producirían alrededor de 300 000
infecciones en seres humanos y que por cada caso informado
se producen unas 1 000 infecciones asintomáticas o con síntomas
leves.3-5 Las estimaciones de la relación entre
infecciones inaparentes y aparentes en nińos variaron entre
26:15 y 1 500:1.4 En áreas muy endémicas,
la seropositividad aumenta con la edad y la prevalencia de
anticuerpos puede alcanzar el 35% al llegar a la vida
adulta.6 La encefalitis por virus La Crosse es
una enfermedad esencialmente pediátrica, 75% de los casos
informados se producen en menores de 10 ańos y sólo 3% en
mayores de 20 ańos.2 Después de un período de
incubación de 3 a 7 días, los nińos a menudo desarrollan
un pródromo leve, típico de muchas enfermedades virales,
que incluye fiebre, cefaleas, malestar y vómitos. En la
mayoría de los casos, la enfermedad sigue un curso no
complicado, con resolución de los síntomas al cabo de 7 u
8 días. Se desconoce la proporción de infecciones sintomáticas
que evolucionan a encefalitis o meningitis, ya que la mayoría
de los casos con sintomatología leve probablemente no son
detectados y no se comunican a las autoridades de salud pública.
Se informó que entre el 6% y el 15% de los pacientes que se
recuperaron de cuadros de encefalitis por virus La Crosse
sufren convulsiones recurrentes.2 La tasa de
mortalidad de los casos es inferior a 1%.7 Es difícil
distinguir a las infecciones por virus La Crosse de otras
infecciones virales del sistema nervioso central. La mayoría
no se diagnostica clínicamente. En las que se establece el
diagnóstico, las manifestaciones varían desde enfermedades
virales inespecíficas hasta meningitis aséptica o
encefalitis evidente. Los síntomas más frecuentes de la
infección del SNC por el virus La Cross entre 40 casos
informados en Tennessee entre 1997 y 2000 incluyeron fiebre
(98%), cefaleas (98%), vómitos (78%), rigidez de nuca
(40%), cambios de conducta (63%), fotofobia (53%) y alteración
del estado de conciencia (60%). A menudo se producen
convulsiones (40%). El recuento leucocitario promedio en el
líquido cefalorraquídeo (LCR) fue de 210 por mm3.
La media de edad de los pacientes de Tennessee fue de 7.3 ańos;
95% de los casos de meningitis/encefalitis eran menores de
18 ańos y 65% eran varones.
Se requieren estudios de laboratorio específicos para
establecer el diagnóstico de infección por virus La
Crosse. La presencia de anticuerpos IgM específicos contra
este agente en el LCR es diagnóstica. Los niveles séricos
de anticuerpos IgM pueden permanecer elevados durante más
de 9 meses en más de la mitad de los pacientes; 8
por lo tanto, el diagnóstico serológico requiere la
demostración de un cambio en el título de anticuerpos séricos
(IgG o IgM) equivalente a cuatro veces el valor inicial. El
diagnóstico también se confirma con la demostración de
anticuerpos IgM específicos contra el virus La Crosse en
LCR o suero mediante enzimoinmunoensayo (ELISA) de captura.
Los anticuerpos IgM en suero se confirman mediante la
demostración de anticuerpos IgG en otro ensayo serológico
(como neutralización o inhibición de la hemaglutinación).9
EPIDEMIOLOGIA EN TENNESSEE
En 1997 se informaron diez casos de encefalitis por virus La
Crosse en el este de Tennessee.1 En los 33 ańos
anteriores sólo se habían informado 9 casos en todo el
estado. Desde 1997, anualmente se han informado casos en la
misma región (figura 1), con propagación gradual hacia el
este (figura 2).
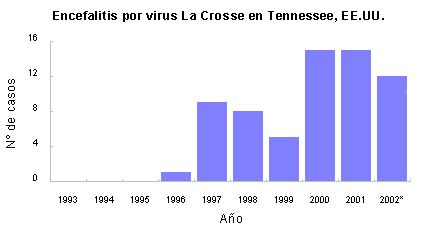
Figura 1. Número de casos de encefalitis por virus
La Crosse informados en Tennessee, EE.UU. * Los datos del
ańo 2002 son preliminares.

Figura 2. Distribución de los casos de encefalitis
por virus La Crosse en EE.UU. Cada ańo se comunican, en
promedio, 73 casos al Centro de Control y Prevención de
Enfermedades. Se informaron casos en 27 estados; aquellos
informados entre 1997 y 2001 en Tennessee se agruparon en
forma predominante en la región oriental del estado.
En 1998 y 1999 se realizó un catastro serológico para
detectar anticuerpos contra el virus La Crosse en muestras
de suero obtenidas por el laboratorio estatal en el este de
Tennessee.10 Sólo se detectaron evidencias de
anticuerpos contra el virus La Crosse en 5 (0.5%) de 1 000
muestras de suero. Tres de estos 5 especímenes pertenecían
a personas menores de 26 ańos. Los hallazgos indicaron que
el virus La Crosse había sido introducido recientemente en
la región, y no que se encontraba allí desde hacía muchos
ańos pero no había sido identificado.
Para comprender mejor el surgimiento de la infección por
virus La Crosse en el este de Tennessee, en el ańo 2000 se
realizó un estudio de cohortes a ciegas. 11 Se
incluyeron 40 nińos con infecciones del sistema nervioso
central, en 16 (40%) de los cuales posteriormente se confirmó
por métodos serológicos la infección por el virus La
Crosse. Los factores asociados significativamente con ella
incluyeron el número promedio de horas por día que el
paciente se encontraba al aire libre (5.9 horas para los
casos por virus La Crosse vs. 4.0 horas para el resto de los
pacientes; p = 0.049), vivienda en un terreno con uno más
huecos en los árboles en un radio de 100 m (riesgo relativo
= 3.96; p = 0.028) y la carga de Aedes albopictus
alrededor de la vivienda (que fue más de 3 veces mayor en
los casos de encefalitis por virus La Crosse).
DISCUSION
El Ae. triseriatus, o mosquito del hueco de los árboles
del este, es el vector primario del virus La Crosse.3
El virus se transmite en esta especie de mosquito en forma
vertical (por vía transovárica) u horizontal (venérea).
Diversos mamíferos pequeńos, tales como la ardilla listada
del este, la ardilla gris y el zorro rojo, pueden actuar
como huéspedes de amplificación.3 Este aspecto
de la biología del virus La Crosse es considerablemente
diferente de la del virus del Oeste del Nilo; por ejemplo,
posee un ciclo natural ave-mosquito. En el ańo 2000, el
virus La Crosse se aisló por primera vez de Ae.
albopictus (mosquito del tigre asiático) infectados
naturalmente en el este de Tennessee.12 Con
anterioridad, en estudios de laboratorio se había
demostrado que esta especie era un vector competente del
virus La Crosse, pero el agente nunca había sido
identificado en mosquitos del tigre asiático infectados
naturalmente. El Ae. albopictus fue introducido en
los EE.UU. en 1985 y se propagó rápidamente a unos 30
estados.
Actualmente es el mosquito más abundante en Tennessee.
El Ae. albopictus es un picador agresivo que comparte
un nicho ecológico con el Ae. triseriatus y puede
reemplazar rápidamente a esa especie en sus áreas de
reproducción, en especial en los ambientes peridomésticos.
Es un vector natural del dengue y puede desempeńar un papel
en la transmisión de otros arbovirus que afectan a los
seres humanos.13 Será importante continuar con
el estudio de la importancia de la transmisión por Ae.
albopictus en la propagación del virus La Crosse a
nuevas áreas.
No existe un tratamiento específico para la enfermedad
provocada por el virus La Crosse. Debido a que sus vectores
típicamente se reproducen en huecos de los árboles o en
envases creados por el hombre, puede ser difícil
controlarlos con los aerosoles insecticidas utilizados a
menudo para eliminar otras plagas de insectos. En áreas endémicas,
el personal sanitario y los médicos deben conocer el diagnóstico
posible de infección por virus La Crosse. Se deben alentar
las medidas de protección personal; entre las principales
se encuentran el uso de repelentes de insectos, vestimentas
protectoras, evitación de las áreas infestadas y eliminación
del hábitat de reproducción, como neumáticos descartados
u otros recipientes que pudieran contener agua, en
particular los que se encuentran próximos a áreas en donde
juegan los nińos.
Aún persisten varios interrogantes importantes acerca de
la biología y la epidemiología del virus La Crosse. Por
ejemplo, es probable que la rápida propagación del virus
del oeste del Nilo en EE.UU. se deba a la dispersión de su
reservorio natural más importante, las aves. Por el
contrario, el virus La Crosse típicamente ha sido una
enfermedad más localizada, con focos endémicos netos. No
se conocen completamente las causas de la propagación del
virus La Crosse a nuevas áreas geográficas. También se
ignora por qué las infecciones primarias se manifiestan
principalmente en nińos, a diferencia de las provocadas por
el virus del oeste del Nilo, que afectan especialmente a los
ancianos.
Hasta hace poco tiempo, los arbovirus transmitidos por
mosquitos no se consideraban una amenaza importante para la
salud en EE.UU. La encefalitis de St. Louis ha provocado
epidemias intermitentes, localizadas, pero el último brote
importante se produjo en la década de 1970. En 1999, se
introdujo el virus del oeste del Nilo en el nordeste de
EE.UU., y a partir de entonces se propagó rápidamente por
todo el país.
En 2002 se informaron alrededor de 3 600 casos en seres
humanos en 39 estados, con más de 210 casos fatales.14
En 1999 se produjo una gran epidemia de encefalitis de St.
Louis en Louisiana (20 casos) y en el ańo 2002, el mismo
estado informó el mayor número de infecciones por virus
del oeste del Nilo. Todos estos arbovirus tienen ciclos de
vida, manifestaciones clínicas y características epidemiológicas
diferentes.
Sin embargo, el aumento general observado de las
enfermedades transmitidas por mosquitos en EE.UU. tiene
importantes consecuencias. En particular, la epidemia
reciente de virus del oeste del Nilo ha generado gran atención
en los medios de comunicación y preocupación en la población.
Aunque la comunidad médica debe realizar todos los
esfuerzos para mantener en perspectiva la amenaza de las
enfermedades por arbovirus en comparación con otros
peligros para la salud pública, el estado de alerta de la
población puede brindar una oportunidad para resaltar la
importancia de la protección personal y la prevención de
las enfermedades. La aparición del virus La Crosse y otros
arbovirus en EE.UU. nos recuerda, una vez más, que no
podemos ser complacientes con respecto a la prevención y el
control de enfermedades, y que el surgimiento continuo de
algunas y la reaparición de otras obliga a mantener una
infraestructura de salud pública adaptable y con recursos
suficientes.
BIBLIOGRAFIA
- Jones TF, Craig AS, Nasci
RS, et al. Newly recognized focus of La Crosse
encephalitis in Tennessee. Clin Infect Dis
1999;28:93-97.
- McJunkin JE, Minnich LL,
Tsai TF: California/La Crosse encephalitis, in Feigin
RD, Cherry JD (eds): Textbook of Pediatric Infectious
Diseases. Philadelphia, W.B. Saunders; 1998:2150-2158.
- Calisher CH. Medically
important arboviruses of the United States and Canada.
Clin Microbiol Rev 1994;7:89-116.
- Grimstad PR, Barrett RL,
Humphrey RL, Sinsko MJ. Serologic evidence for
widespread infection with La Crosse and St. Louis
encephalitis viruses in the Indiana human population. Am
J Epidemiol 1984;119:913-930.
- Kappus KD, Monath TP,
Kaminski RM. Reported encephalitis associated with
California serogroup infections in the United States,
1963-1981. Prog Clin Biol Res 1983;123:31-41.
- Szumlas DE, Apperson CS,
Hartig PC, Francy DB, Karabatsos N. Seroepidemiology of
La Crosse virus infection in humans in western North
Carolina. Am J Trop Med Hyg 1996;54:332-337.
- Parkin WE, Hammon WM,
Sather GE. Review of current epidemiologic literature on
viruses of the California arbovirus group. Am J Trop Med
Hyg 1972;14:964-978.
- Tsai TF. Arboviral
infections in the United States. Infect Dis Clinics
North Am 1991;5:73-103.
- Centers for Disease
Control and Prevention. Case definitions for infectious
conditions under public health surveillance. MMWR
1997;46:12-13.
- Jones TF, Erwin PC, Craig
AS, et al. Serological survey and active surveillance
for La Crosse virus infections among children in
Tennessee. Clin Infect Dis 2000;31:1284-1287.
- Erwin PC, Jones TF,
Gerhardt RR, et al. La Crosse encephalitis in eastern
Tennessee; clinical, environmental and entomological
characteristics from a blinded cohort study. Am J
Epidemiol 2002;155:1060-1065.
- Gerhardt RR, Gottfried KL,
Apperson CS, et al. The first isolation of La Crosse
encephalitis virus
from naturally infected
Aedes albopictus. Emerg Infect Dis 2001;7:807-811.
- Hawley WA. The biology of
Aedes albopictus. J Am Mosq Control Assoc 1988;4:2-39.
- Centers for Disease
Control and Prevention. West Nile virus statistics,
surveillance and control.
http://www.cdc.gov/ncidod/dvbid/westnile/surv&control.htm
. 11-15-2002. Centers for Disease Control and
Prevention, Atlanta, GA
 DIFERENCIAS DEL FLUJO PICO INSPIRATORIO A TRAVES DE TURBUHALER® Y DE ACCUHALER®
UTILIZANDO EL DISPOSITIVO IN-CHECK® Y SU
RELACION CON EL PICO MAXIMO INSPIRATORIO
DIFERENCIAS DEL FLUJO PICO INSPIRATORIO A TRAVES DE TURBUHALER® Y DE ACCUHALER®
UTILIZANDO EL DISPOSITIVO IN-CHECK® Y SU
RELACION CON EL PICO MAXIMO INSPIRATORIO
|
| |

|
Columnista
Experto de SIIC
Profesor Luis
García-Marcos Alvarez
Profesor Titular de Pediatría,
Especializado en Epidemiología del Asma
Infantil. Universidad de Murcia y Unidad de
Investigación Clínico-Epidemiológica,
Dirección de Salud del Area II, Cartagena,
Espańa
en colaboración con
Antonia Martínez Torres (Enfermera)
y el Dr. José Jesús Guillén Pérez,
de la Unidad de Investigación Clínico-Epidemiológica,
Dirección de Salud del Area II, Cartagena
Otro trabajo publicado: García-Marcos L,
Martínez Torres A, Batlles Garrido J,
Morales M, García Hernández G, Escribano
Montaner A: «International Study of
Asthma and Allergies in Childhood
(ISAAC) Fase II: Metodología y resultados
de participación en Espańa», Anales
Espańoles de Pediatría 55:400-405,
2001 |
|
Cartagena, Espańa. (especial
para SIIC)
Las diferencias entre los
dispositivos de inhalación de polvo seco se centran en la
manejabilidad, facilidad para aprender su uso y
principalmente la capacidad por parte del enfermo para
extraer el fármaco y depositarlo en el pulmón en las
mejores condiciones.
RESUMEN
Antecedentes: la medicación inhalatoria a través de
dispositivos de polvo seco se utiliza cada vez más, pero
hay pocos estudios que determinen a qué edades es posible
su uso. Objetivos: establecer la diferencia en el pico de
flujo inspiratorio (PIF) a través de Accuhaler®
y Turbuhaler® en nińos normales por medio del
dispositivo In-check® y determinar las
diferencias entre dos modelos distintos de este aparato.
Averiguar la relación de éstos con el pico de flujo
inspiratorio (PIF) medido mediante un neumotacógrafo. Métodos:
a 64 nińos normales (media 11.2 ańos) se les midió el PIF
con un espirómetro Datospir-100, así como con In-check®
e In-check Dial® utilizando las resistencias de
Accuhaler® y Turbuhaler®. Se eligió
la mejor maniobra de entre tres. Además se midió peso,
talla y FEV1. Resultados: hubo diferencias significativas
cuando se compararon las resistencias de ambos inhaladores:
PIF In-checkAccuhaler-PIF In-checkTurbuhaler
(134.4 ± 15.5 vs. 99.9 ± 11.1; p < 0.000) y PIF
In-check DialAccuhaler-PIF In-check DialTurbuhaler
(109.6 ± 10.5 vs. 86.8 ± 8.9; p < 0.000). Las
correlaciones (controladas para edad y talla) entre el PIF y
los diferentes PIF-In-check fueron mejores para el In- checkAccuhaler.
Conclusiones: El PIF a través de Accuhaler® es
significativamente mayor que a través de Turbuhaler®.
Existe una mayor correlación entre el PIF sin resistencia
medido por espirometría y el In- checkAccuhaler
que entre ese parámetro espirométrico y el In-checkTurbuhaler.
Palabras clave: flujo pico inspiratorio, inhalador
de polvo seco, In-check, Accuhaler, Turbuhaler, asma, nińo
SUMMARY
Background: Inhaled medication through dry powder inhalers
is widely used in children, but pediatric studies that focus
on the ages that those devices can be used, are sparse.
Objective: To establish the difference of peak
inspiratory flow (PIF) through AccuhalerTM and
TurbuhalerTM in normal children using the new
device In-checkTM; and to find out the
differences of two models of this device; and to know the
relationship of those with PIF without resistance measured
usig a pneumotacograph. Methods: PIF was measured in 64 male
normal children (mean age 11,2 years, range 8,8-14,7) by
means of In-checkTM and In- check DialTM
using the AccuhalerTM and TurbuhalerTM
resistances. The best attempt of three was chosen. Also,
weight, height and FEV1 were measured. Results: There were
significant differences in PIF between the two inhalers: PIF
In-checkAccuhaler-PIF In-checkTurbuhaler
(134.4 ± 15.5 l/min vs 99.9 ± 11.1 l/min; p < 0.000)
and PIF In-check DialAccuhaler- PIF In-check DialTurbuhaler
(109.6 ± 10.5 l/min vs. 86.8 ± 8.9 l/min; p <
0.000). Controlled (for age and height) correlations between
PIF without resistance and the In-checkTM devices
were best for In-checkAccuhaler. Conclusions: PIF
through AccuhalerTM is significantly higher than
through TurbuhalerTM. There is a better
correlation between PIF without resistance and In-checkAccuhaler
than berween non-resistant PIF and In- checkTurbuhaler.
Keywords: inspiratory peak flow, dry powder
inhaled, In-check, Accuhaler, Turbuhaler, asthma, children.
INTRODUCCION
La medicación inhalada sigue siendo el eje fundamental del
tratamiento del nińo asmático. En los últimos ańos se ha
tendido, por su mayor comodidad, a sustituir – cuando era
posible- los inhaladores presurizados (que además contienen
aún propelentes dańinos para la capa de ozono) por
dispositivos que suministran la medicación en polvo seco.
En nuestro país, estos dispositivos son fundamentalmente
dos: Turbuhaler® y Accuhaler®. Su
uso correcto implica una capacidad inspiratoria mínima, que
no sólo depende de la edad, sino del grado de obstrucción
bronquial del paciente. En líneas generales, ambos
dispositivos son equivalentes, aunque existen algunas
diferencias que deben tenerse en cuenta a la hora de elegir
entre uno u otro. Estas diferencias se centran en la
manejabilidad, facilidad para aprender su uso y -lo que
puede ser más importante- capacidad por parte del enfermo
para extraer el fármaco y depositarlo en el pulmón en las
mejores condiciones.1-7 En el presente estudio se
analiza el flujo pico inspiratorio (PIF) a través de la
resistencia que ofrecen Turbuhaler® y Accuhaler®
en un grupo de nińos normales, por medio de un medidor
especial denominado In- check®. Además, se
establece la relación entre este PIF y el medido sin
resistencia, por medio de la espirometría.
MATERIAL Y METODOS
Los 64 nińos varones (edad media 11.2 ańos; rango
8.8-14.7) fueron reclutados de las tres categorías
–benjamín, alevín e infantil- de un club de fútbol
local. Se supuso que todos ellos estaban en condiciones
respiratorias adecuadas a la práctica del deporte y sólo
se volvió a citar a los nińos que en el momento de la
primera visita presentaban un fuerte resfriado. A todos
ellos se les realizaron las siguientes mediciones: peso,
talla, FEV1 y flujo pico inspiratorio (PIF) sin resistenca,
e interponiendo las resistencias de Turbuhaler®
y Accuhaler®.
La determinación del FEV1 y PIF sin resistencia se
realizó en un espirómetro (Datospir- 100) en condiciones
BTPS, que fue calibrado cada mańana. Se eligió la mejor de
tres curvas consecutivas espiración-inspiración, siempre y
cuando no existiera una diferencia de más del 5% en el FEV1
entre ellas.
La medición del PIF a través del Accuhaler®
y Turbuhaler® se llevó a cabo mediante un
dispositivo denominado In- check®
(Clement-Clarke). Este dispositivo es parecido a los
medidores de flujo pico espiratorio, con la diferencia de
que el émbolo sube al inspirar.
Se dispuso de dos de estos aparatos: uno de ellos varía
la resistencia al flujo inspiratorio por medio de la inserción
de un pequeńo cilindro con un orificio central, que produce
una resistencia equivalente al del dispositivo de inhalación
que se desee; el otro consigue esto mismo sin necesidad del
cambiar las piezas, ya que las incorpora en un tambor
giratorio. A este modelo se le denomina In-check Dial®.
El In-check Dial® utilizado tiene una escala
de 20 a 120 l/min, y el In- check® convencional
la tiene entre 30 y 370 l/min. Para ambos modelos, el
fabricante anuncia una precisión del 10% o 10 l/min y una
repetibilidad de ± 5 l/min. Con el nińo sentado, y tras
poner a cero el medidor, se le pidió que exhalara todo el
aire, que apretara bien los labios sobre la boquilla y que
inhalara todo lo rápido y fuerte que pudiera. Se realizaron
tres de estas maniobras para cada resistencia, y se eligió
el mejor de los valores. Se fueron rotando las resistencias,
de manera que si el nińo comenzaba una inhalación con la
resistencia del Turbuhaler®, la siguiente
maniobra la hacía con la resistencia del Accuhaler®,
etc. , y así hasta completar el total de las 12 maniobras
requeridas (3 por cada modelo de In- check® y
tipo de resistencia). También se fue rotanto el modelo de
dispositivo con el que se comenzaba la rotación. Se hizo un
descanso de 2 minutos entre cada maniobra de inhalación.
Para mayor claridad nos referiremos a las variables
obtenidas por medio de este aparato como In-checkAccuhaler,
In- checkTurbuhaler, In-check DialAccuhaler,
e In-check DialTurbuhaler. Para un nivel de
significación bilateral del 95% y una potencia del 80% se
determinó el tamańo de la muestra capaz de detectar una
diferencia de 5 l/min entre los dos tipos de resistencias,
contando con la precisión del 10% (n = 63). Para establecer
las diferencias entre dichos tipos de resistencias se utilizó
la t de Student para muestras apareadas. El coeficiente de
correlación de Pearson se usó para determinar la relación
entre los valores de las resistencias obtenidas por los dos
medidores y el espirómetro, y éstas con la talla, la edad
y el peso. El coeficiente de correlación parcial,
controlando para talla y edad, se usó para establecer la
relación entre los distintos PIF In-check y el PIF sin
resistencia.
RESULTADOS
La talla media de los nińos incluidos en el estudio fue de
148.8 ± 11.1 cm (rango, 126.5-183.0); el peso medio fue
42.6 ± 11.9 kg (rango 22.5-67.0); el FEV1 medio de 133.9 ±
34.5 l/min (rango 85.2-252.6); y el PIF medio de 201.2 ±
72.9 l/min (rango 91.8- 439.8).
De los 64 intentos por aparato y resistencia, hubo que
desechar, para las comparaciones apareadas, 5 mediciones
realizadas con el In-check DialAccuhaler, por
llegar los nińos al límite de la escala. Hubo diferencias
significativas entre el flujo pico inspiratorio (PIF) a través
de Accuhaler® y Turbuhaler® tanto
cuando se midió con el In-check® como con el
In-check Dial® (tabla 1), encontrándose que el
PIF es ostensiblemente mayor a través del Accuhaler®
que a través del Turbuhaler®. El In-check Dial®
proporcionó cifras mas bajas que el convencional, siendo
las diferencias significativas (p < 0.000).
Existieron correlaciones estadísticamente
significativas, pero relativamente bajas (de r = 0.30, p
< 0.05 a r = 57, p < 0.01) entre el peso, la talla, la
edad, el FEV1 y los cuatro valores de PIF. Estas
correlaciones fueron ostensiblemente menores que las de los
parámetros somatométricos y el FEV1 (r = 0.73 para el
peso, p < 0.001; r = 0.78 para la edad, p < 0.001; y r
= 0.90 para la talla, p < 0.001).
Las correlaciones entre los tipos de In-check®
con los dos tipos de resistencias utilizadas fueron muy
buenas, siendo la mejor la conseguida entre In- checkAccuhaler
e In-checkTurbuhaler (r = 0.88; p < 0.001); y
la peor, entre In- check DialAccuhaler e In-checkTurbuhaler
(r = 0.71; p < 0.001).
La correlacion simple entre el PIF sin resistencia y los
PIF-In-check fueron significativas en todos los casos: con
In-checkAccuhaler r = 0.63 (p < 0.001), con
In- checkTurbuhaler r = 0.52 (p < 0.001), con
In-check DialAccuhaler r = 0.42 (p = 0.01) y con
In-check DialTurbuhaler r = 0.45 (p < 0.001).
Las correlaciones parciales entre el PIF sin resistencia y
los distintos PIF-In-check tras controlar para la edad y la
talla disminuyeron ostensiblemente, siendo respectivamente
0.47 (p = 0.002), 0.29 (p = 0.055), 0.29 (p = 0.62) y 0.26
(p = 0.09)
DISCUSION
A pesar de que ambos dispositivos de inhalación de polvo
seco pueden parecer equivalentes, el sistema Accuhaler®
y el sistema Turbuhaler® mantienen considerables
diferencias. Por ejemplo, el primero tiene un sistema de
dosificación individual en alvéolos, mientras que el
segundo tiene un depósito general desde el que se extrae la
dosis con cada rotación, lo que hace más fácil que puedan
existir diferencias en cuanto a la cantidad emitida de fármaco
en cada dosis. La literatura parece favorecer al Accuhaler®
en el sentido de que mantiene una emisión de dosis más
uniforme y más de acuerdo con la teórica, aunque varíen
los flujos inspiratorios de 30 l/min a 60 l/min o a 90
l/min.
En el caso del Turbuhaler®, parece que esa
dosis real se acerca más a la teórica a medida que aumenta
el flujo inspiratorio,1-5 y en ambos dispositivos
se alcanza el 95% de la dosis teórica cuando este flujo es
de 90 l/min. El hecho de que en uno de los dispositivos cada
dosis se encuentre sellada en el alvéolo, y en el otro todo
el medicamento se encuentre en el mismo depósito, hace que
la humedad no les afecte de la misma manera: parece que en
el caso del Turbuhaler® la masa de partículas
finas disminuye con el tiempo (8 semanas), lo que indica la
humidificación del polvo contenido en el depósito.8
Es muy probable que este efecto dependa en gran medida de la
humedad relativa ambiental.
Todas estas diferencias en la dinámica de la producción
del aerosol tienen relación con la mayor o menor
resistencia de los dispositivos. Como es bien sabido, el
Turbuhaler® tiene mayor resistencia que el
Accuhaler®4-6 y así ha sido puesto de
manifiesto en los resultados de este estudio. En nińos,
Bisgaard,4 con un sistema parecido al In-check®
y aplicando la resistencia de Accuhaler®, observó
que a los 4 ańos los PIF a través de Accuhaler®
estuvieron en un rango de 57-80 l/min, mientras que a los 8
ańos el rango fue de 97-121 l/min. Estos resultados fueron
muy parecidos a los obtenidos, con los mismos nińos, en el
laboratorio, por métodos mucho más sofisticados, y son
cifras parecidas a las obtenidos por nosotros. Con
Turbuhaler® este autor encontró valores más
bajos (53 l/min de media a los 4 ańos y 76 l/min de media a
los 8 ańos). Aguilar9 publicó los resultados
del PIF a través de Turbuhaler® en un grupo de
nińos chilenos, con asma y sin asma. No hubo diferencias
entre ambos grupos y los resultados en edades entre 4 y 8 ańos
oscilaron entre 72 ± 5 l/min y los 102 ± 9 l/min.
Como puede verse, estos resultados son bastante más
altos que los conseguidos por Bisgaard4 y también
por este estudio, considerando la diferencia de edad.
Es posible que esos altos valores conseguidos en nińos
chilenos guarden relación con el sistema de medición
utilizado, que es distinto del de Bisgaard4 y del
nuestro, y que consistió en interponer un dispositivo
Turbuhaler® vacío entre el espirómetro y la
boca del nińo. Este sistema no está validado y es posible
que sus resultados no sean superponibles con los de otros métodos.
Si tenemos en cuenta que la dinámica de producción del
aerosol en el Turbuhaler® es bastante
dependiente del flujo, y que este flujo ha de ser de unos 90
l/min para que se alcance el 95% de emisión de la dosis teórica,5
nos encontramos con que este dispositivo deberá ser usado
por nińos capaces de inhalar alrededor de esa cantidad a
través de su resistencia. En el grupo de nińos estudiados
(edad media de 11.2 ańos) el PIF está precisamente en esos
valores. En el caso del Accuhaler® existe algo más
de margen, ya que su emisión no depende tanto del flujo, y
con sólo 30 l/min a través de él se consigue ya una emisión
del 83% de la dosis teórica.5 Por otro lado, al
ser menor su resistencia, se alcanzan picos inspiratorios
bastante mayores, como se puede ver en la tabla 1. Esto haría
al Accuhaler® más útil en nińos,
especialmente en los mas pequeńos o en los casos de asma
problemático.
Un dato interesante que conviene tener en cuenta es la
relación del PIF a través de las diversas resistencias con
el PIF sin resistencia ninguna. En la correlación simple
esta relación es muy buena para todas las resistencias en
cualquier modalidad de In-check, aunque parece algo mejor en
el caso de la simulación de Accuhaler®,
probablemente debido a que su resistencia es menor y, por
tanto, el flujo a través de él es más parecido a la
ausencia de resistencia. Es aún más interesante que al
introducir la edad y la talla, factores ambos que tienen
relación con el PIF en las correlaciones simples, la relación
entre los PIF sobre resistencia y el libre se hace mucho más
débil, hasta el punto de dejar de ser significativa en
todos los casos, excepto en el de In- checkAccuhaler.
Esto es muy interesante, ya que implica que con esta
resistencia la inhalación es más independiente de la edad
o la talla, o de ambas, que las otras resistencias. Por
tanto, si el In-checkAccuhaler reproduce
exactamente lo que ocurre con el inhalador Accuhaler®,
parece evidente que éste sería el dispositivo de inhalación
más efectivo en nińos pequeńos y en enfermos con poca
capacidad de inhalación (crisis graves de asma o ancianos).
En cualquier caso, vista la importancia de conocer la
capacidad inspiratoria de un nińo al que se quiere
recomendar una medicación inhalada en polvo seco, el In-
check® puede ser una buena ayuda para aclarar qué
dispositivo de inhalación es más adecuado.

BIBLIOGRAFIA
- Fuller R. The Diskus: A
new multi dose powder device, Efficacy and comparison
with Turbuhaler. J Aerosol Med 1995; 8: S11I-S17.
- Malton A, Sumby BS, Smith
IJ. A comparison of in vitro drug delivery from two
multidose powder inhalation devices. Eur J Clin Res
1995; 7: 177-93.
- Malton A, Sumby BS,
Dandiker Y. A comparison of in-vitro drug delivery from
salbutamol Diskus and terbutaline Turbohaler inhalers. J
Pharm Med 1996; 6: 35-48.
- Bisgaard H, Klug B, Sumby
BS, Bumell PKP. Fine particle mass from the Diskus
inhaler and Turbuhaler inhaler in children with asthma.
Eur Respir J l998; 11: 1111-15.
- Prime D, Grant AC, Slater
AL, Woodhouse RN. A critical comparison of the dose
delivery characteristics of four alternative inhalation
devices delivering salbutamol: pressurized metered dose
inhaler, diskus inhaler, diskhaler inhaler, and
turbuhaler inhaler. J Aerosol Med 1999; 12: 75-84.
- Schlaeppi M, Edwards K,
Fuller RW, Shanna R. Patient perception of the diskus
inhaler: a comparison with the turbuhaler inhaler. Br J
Clin Pract 1996; 50: 14-19.
- Shanna RK, Edwards K,
Hallett C, Fuller RW. Perception among paediatric
patients of the diskus inhaler, a novel multidose powder
inhaler for use in the treatment of asthma. Comparison
with the turbuhaler inhaler. Clin Drug Invest 1996; 11:
145-53.
- Meakin BJ, Cainey JM,
Woodcock PM. Drug delivery characteristics of Bricanyl
Turbuhaler dry powder inhaler. Int J Pharmaceuticals
1995; 119: 91-102
- Aguilar P, Mallol J.
Flujos inspiratorios máximos en nińos sanos y asmáticos
de 4 a 8 ańos. Implicaciones para la inhalación de
medicamentos en polvo. Arch Bronconeumol 2000; 2: 73-76
 RECOMIENDAN EL RASTREO UNIVERSAL DE LAS
DEFICIENCIAS
AUDITIVAS EN LOS RECIEN NACIDOS
RECOMIENDAN EL RASTREO UNIVERSAL DE LAS
DEFICIENCIAS
AUDITIVAS EN LOS RECIEN NACIDOS
Dr. Albert L.
Mehl
Director del Colorado Infant Hearing Advisory
Committee. Profesor de la University of Colorado
Health Sciences Center.
Ultimo trabajo publicado: The Colorado Newborn
Hearing Screening Project, 1992-1999: On the
threshold of effective population-based universal
newborn hearing screening, Pediatrics 109(1):e7,
2002.
Boulder, EE.UU. (especial
para SIIC)
El doctor Albert Mehl
presentó, en un diálogo exclusivo con SIIC,
los resultados obtenidos con un programa universal
de rastreo de las alteraciones auditivas entre los
neonatos, implementado en el estado de Colorado. El
experto destacó que ”en una década solamente,
el estado de Colorado ha cumplido el objetivo de
rastrear a una población de 60 000 recién nacidos
por ańo, a fin de identificar a aquellos con
alteraciones auditivas... Este éxito ha resultado
en la intervención temprana, y ha mejorado la
evolución de cientos de nińos afectados”.
Según explicó el doctor Mehl, la detección
temprana de las deficiencias auditivas permite
identificar rápidamente a los nińos afectados, y
mejorar de manera significativa su desarrollo.
El experto destacó que “en los últimos diez ańos,
el concepto de rastrear la pérdida auditiva en cada
recién nacido ha evolucionado, pasando de ser una
meta idealista a una realidad alcanzable.
Las tecnologías más avanzadas han hecho posible
el diagnóstico certero de esta deficiencia en los
recién nacidos, y numerosos programas han
demostrado que es posible realizar el rastreo en
toda la población, y no solamente entre los
infantes con riesgo elevado”.
El doctor Mehl dirige el programa de
rastreo de las deficiencias auditivas en los recién
nacidos en el estado de Colorado, y es autor de
numerosos trabajos sobre este tema publicados en
revistas como Pediatrics.
SIIC: Doctor Mehl, żcuáles son las
recomendaciones actuales para el rastreo de las
alteraciones auditivas en los recién nacidos?
Dr. Albert Mehl: En 1993, los National Institutes
of Health de los Estados Unidos recomendaron que
todos los recién nacidos fuesen sometidos a un
rastreo de la pérdida auditiva en etapas tempranas
de la vida1. Poco tiempo después, se publicaron
recomendaciones similares del Joint Committee on
Infant Hearing2 y la American Academy of
Pediatrics3.
El concepto del rastreo de todos los recién
nacidos ha sido aceptado en forma cada vez mayor, en
lugar del estándar anterior, de rastrear la
alteración solamente entre los bebés considerados
en riesgo, a partir de la presencia de patologías
neonatales (infecciones congénitas, meningitis, uso
de ventilador, asfixia, etcétera), o la presencia
de antecedentes familiares.
Algunos profesionales de la especialidad han
cuestionado estas recomendaciones, especialmente la
justificación y el costo de rastrear a todos los
recién nacidos, y han destacado las dudas
existentes sobre las tasas de falsos positivos y de
diagnósticos falsos.
Recientemente, la United States Task Force on
Preventive Health Care logró solamente llegar a un
acuerdo sobre una recomendación “neutra” acerca
del rastreo universal de la pérdida auditiva entre
los neonatos, encontrando que existían suficientes
evidencias de que el diagnóstico temprano podía
mejorarse y que su aplicación universal era
posible, pero cuestionando la validez de las
evidencias disponibles sobre una mejor evolución y
sobre la ansiedad familiar relacionada con un
resultados falso positivo4. Sin embargo, los
investigadores han demostrado en repetidas ocasiones
que los protocolos de rastreo entre los nińos de
alto riesgo pueden identificar a menos de la mitad
de todos los recién nacidos afectados.
SIIC: żCuáles son las ventajas de la
detección temprana de la pérdida auditiva?
A.M.: Se ha demostrado que la pérdida auditiva
en los recién nacidos es más frecuente que muchos
de los defectos de nacimiento conocidos, y que
afecta a uno de cada 650 neonatos5. De esta forma,
es mucho más frecuente que la fenilcetonuria (que
afecta a uno de cada 40 000) o el hipotiroidismo
(uno de cada 10 000).
Al igual que con estas patologías metabólicas,
si el rastreo no se realiza el nińo no será
diagnosticado, y la falta de una intervención
temprana tendrá consecuencias a largo plazo. En el
caso de la deficiencia auditiva congénita, el diagnóstico
típicamente se retrasa en uno o dos ańos antes de
que los padres o los profesionales de la atención médica
sospechen que existe un problema. Los modelos
animales han mostrado que la ausencia de estímulos
auditivos durante estos meses críticos de
desarrollo cerebral rápido puede generar retrasos
en el lenguaje durante toda la vida, aún cuando el
tratamiento posterior sea agresivo y continuo. Como
la mayoría de los nińos con deficiencias auditivas
congénitas no son sordos por completo, el diagnóstico
temprano permite implementar una amplificación con
un audífono, y se ha demostrado que esta intervención
a tiempo resulta en un desarrollo del lenguaje prácticamente
normal.
Es importante destacar que, aparentemente, un
breve retraso en la iniciación del tratamiento, de
seis meses, se asocia con un retraso significativo
en el desarrollo del lenguaje6. Para los nińos con
una sordera congénita profunda, es posible que la
intervención temprana incluya la instrucción en el
lenguaje de seńas para toda la familia, y estos nińos
aún podrán tener un desarrollo normal en las
distintas etapas, en el lenguaje de seńas en lugar
del oral.
SIIC: żPodría describir el programa de
rastreo implementado en Colorado?
A.M.: Hace diez ańos, cuatro de los sesenta
hospitales con maternidad de Colorado comenzaron, en
forma voluntaria, un rastreo de las deficiencias
auditivas en todos los recién nacidos. El
departamento de salud estatal estableció luego un
programa para fomentar, entre los hospitales
restantes, el inicio de un procedimiento similar, y
en 1996 estaban participando un total de 26
hospitales. Los resultados obtenidos en esta etapa
fueron informados en un trabajo publicado en la
revista Pediatrics7.
A partir de estos nuevos datos, tan prometedores,
el Gobierno del Estado de Colorado creó una
legislación que requería una mayor participación
de todos los hospitales del estado. En los ańos
siguientes, los 60 hospitales establecieron
programas de rastreo universal de las alteraciones
auditivas, y más del 90% de los recién nacidos en
este estado son ahora controlados antes del alta
hospitalaria.
El Colorado Infant Hearing Screening Committee
fue establecido por la misma ley; ha sido el
instrumento de asistencia a los hospitales, y ha
publicado guías de procedimiento para la tecnología
del rastreo, la certeza del diagnóstico y las
intervenciones. El comité está formado por médicos
de atención primaria, otorrinolaringólogos,
fonoaudiólogos, especialistas en lenguaje y en
educación, personal del departamento de salud, y
representantes de los padres.
SIIC: żQué métodos se utilizan
actualmente para el rastreo de las deficiencias
auditivas en los recién nacidos?
A.M.: El rastreo de las alteraciones de la audición
debe llevarse a cabo con métodos que cuantifiquen
una respuesta fisiológica, más que una del
comportamiento. Esto es así porque las
observaciones del comportamiento solamente son
apropiadas para las pruebas de audición en los nińos
de más edad, y han mostrado ser poco exactas en los
primeros meses de vida.
En el pasado, se han utilizado las medidas de las
respuestas del tallo encefálico a los estímulos
auditivos (técnicas de ABR o BAER), para evaluar la
audición en los recién nacidos. Esta tecnología
evalúa las ondas cerebrales que resultan de la
estimulación auditiva, administrada en el oído
mediante pequeńos audífonos. Esta técnica, sin
embargo, requiere la interpretación de los
resultados por parte de un fonoaudiólogo entrenado,
y por lo tanto es muy laboriosa como para ser usada
en grandes programas de rastreo.
Recientemente, se ha presentado una versión
computarizada, conocida como respuesta auditiva del
tallo automatizada (AABR). Este instrumento puede
ser operado por personas con un entrenamiento mínimo,
y la computadora interpreta las ondas cerebrales
resultantes, como resultado positivo o negativo. Se
ha demostrado que esta técnica tiene una elevada
exactitud, y la tasa de falsos positivos se calcula
en un razonable uno a tres por ciento de los recién
nacidos rastreados. La mayoría de los hospitales de
Colorado utiliza esta tecnología en su programa de
rastreo.
También se utiliza para el rastreo de esta
alteración en los recién nacidos una tecnología
que mide las emisiones otoacústicas.
Llamativamente, cuando las células vellosas de la cóclea
están presentes y funcionan, un sonido débil
dentro del canal auditivo resulta en un tenue eco,
que producen estas células al resonar en respuesta.
Este eco puede detectarse con un micrófono en
miniatura colocado en el canal auditivo, y esa
detección es una evidencia de que la cóclea está
intacta y de que puede esperarse que la audición
sea normal .
Esta prueba es un poco más rápida que la AABR,
y el costo del equipamiento y de los materiales
descartables es un poco menor. La tasa de falsos
positivos es típicamente mayor que la obtenida con
la AABR, aunque está mejorando en los programas
establecidos. Pueden existir casos raros con
resultados falsos negativos también, en los cuales
la cóclea está intacta, pero la transmisión
subsecuente de la seńal hasta el centro de la
audición en el tallo cerebral está interrumpida o
es imperfecta. La frecuencia de este tipo de pérdida
auditiva, conocida como retro-coclear o neuropatía
auditiva, es baja; registrándose solamente en el 3%
de todos los casos de neonatos con alteraciones5.
Sin embargo, la frecuencia puede ser mayor en
neonatos que han sido internados en unidades de
cuidados intensivos, y la tecnología AABR sería
preferible, por lo tanto, en esta población.
SIIC: żCuáles son los factores asociados
con la negativa de algunas familias a que sus nińos
sean sometidos a este rastreo?
A.M.: En Colorado, un número muy pequeńo de
familias, menos del 1%, se ha negado a que sus nińos
fuesen sometidos al rastreo de las alteraciones
auditivas cuando éste les fue ofrecido5.
Según nuestra experiencia, a medida que los
miembros del personal del hospital se familiarizaron
con la facilidad de la prueba y con la importancia
de la identificación temprana, fueron cada vez más
capaces de asegurar a las familias los méritos del
rastreo. Se puede informar a los padres que los nińos
permanecen dormidos durante todo el procedimiento, y
que no sufren ningún malestar.
Algunos padres se han negado a participar basándose
en los costos anticipados de un procedimiento
adicional. A pesar de que la mayoría de las
aseguradoras de salud de Colorado han cubierto los
costos del rastreo, el precio típico en el hospital
del procedimiento se encontraría en el rango de los
50 a 60 dólares estadounidenses. Sin embargo,
algunos hospitales han cobrado 100 dólares o más
para realizar el rastreo.
En la comunidad de sordos, algunas personas han
expresado su preocupación de que este rastreo de
los recién nacidos haga aparecer a la deficiencia
auditiva como una “enfermedad”, en lugar de una
características particular que resulta en una
cultura única y en un método de comunicación único.
Las familias con miembros sordos pueden en ocasiones
negarse al rastreo de la pérdida auditiva en sus
recién nacidos. Otro seńalan, sin embargo, que la
identificación temprana de los nińos sordos o con
problemas de audición brinda a la familia más
información, y por lo tanto más opciones sobre los
métodos de intervención, que pueden incluir o no
el uso de audífonos.
SIIC: żConsidera que algún aspecto de
este programa en Colorado debe ser modificado o
mejorado?
A.M.: En una década solamente, el estado de
Colorado ha cumplido el objetivo de rastrear a una
población de 60 000 recién nacidos por ańo a fin
de identificar a aquellos con alteraciones
auditivas. A pesar de que este éxito ha resultado
en la intervención temprana y ha mejorado la
evolución de cientos de nińos afectados, existen
oportunidades claras para mejorar el programa.
Las tasas de rastreo cercanas al 100% son
deseables, pero los hospitales más pequeńos pueden
tener dificultados para asegurar el personal y el
equipamiento adecuados para controlar a cada bebé
antes del alta.
El retorno para una nueva evaluación después de
un resultado anormal ha mostrado un aumento, y se
estima en hasta un 76%5, cuando previamente era de
un 48%7. Sin embargo, debe notarse que un nińo con
resultados anormales en el rastreo inicial puede
tener un riesgo de tener una pérdida auditiva
confirmada tan alta como de uno en diez; por lo
tanto, es importante establecer sistemas que
aseguren que cada nińo con resultados iniciales
anormales sea reevaluado en una forma adecuada.
En Colorado, hemos combinado los sistemas de
datos para la evaluación del rastreo auditivo de
los neonatos con la información de los certificados
de nacimiento. Visto en forma retrospectiva, aunque
este procedimiento permite un resumen adecuado de
los datos, no ha brindado un método eficaz para
contactar a las familias de los nińos que no han
regresado para el seguimiento. El certificado de
nacimiento, por ejemplo, incluye el nombre del médico
de la madre, pero no el del profesional que atiende
al bebé. Se ha propuesto un programa similar que
combina este esfuerzo con el del programa de rastreo
de enfermedades metabólicas en los recién nacidos
de la misma área. Este grupo ya ha establecido
sistemas que facilitan el contacto con el médico
del nińo o aún con sus padres, y tiene experiencia
en manejar programas dedicados a optimizar el
seguimiento.
SIIC: żConoce programas similares en otros
países?
A.M.: Unos pocos países europeos han tenido un
gran éxito en brindar el rastreo a todos los recién
nacidos. La presencia de un sistema de salud apoyado
por el estado ha permitido en algunas ocasiones la
introducción rápida de estos programas. Muchos
otros países están experimentando las difíciles
decisiones políticas relacionadas con la
justificación de los costos de un programa para el
rastreo de todos los recién nacidos.
Es interesante destacar que hemos demostrado, en
nuestra investigación en Colorado, que todos los
costos iniciales pueden ser recuperados en los
siguientes diez ańos, basándonos en el ahorro
generado al impedir las intervenciones tardías
cuando se retrasa el diagnóstico, y previniendo los
costos significativamente mayores en educación de
los estudiantes con alteraciones auditivas que no
reciben un tratamiento temprano.
Otros países, Australia por ejemplo, enfrentan
desafíos únicos relacionados con la densidad
poblacional y con las distancias de traslado para
las evaluaciones posteriores. Los países menos
desarrollados, es de esperarse, pueden no ser
capaces de justificar los costos asociados con el
rastreo de todos los neonatos, cuando aún deben ser
abordadas necesidades más importantes de la salud pública
y la sanidad.
Las observaciones presentadas por el doctor
Mehl y los logros alcanzados por el programa de
rastreo implementado en Colorado, demuestran que es
posible la detección de las alteraciones auditivas
en forma rutinaria en los recién nacidos, con
resultados alentadores.
Referencias:
1. National
Institutes of Health: Early identification of
hearing impairment in infants and young children.
NIH consensus statement. 1993 (March 1-3);11:1-24.
2. Joint Committee on
Infant Hearing 1994 Position Statement: American
Academy of Pediatrics Joint Committee on Infant
Hearing. Pediatrics. 1995;95:152-156.
3. American Academy
of Pediatrics, Task Force on Newborn and Infant
Hearing. Newborn and infant hearing loss: detection
and intervention. Pediatrics. 1999;103: 527-530.
4. Thompson DC,
McPhillips HM, Davis RL, et al. Universal newborn
hearing screening: Summary of evidence. JAMA 2001;
286: 2000-2010.
5. Mehl AL, Thomson
V. The Colorado Newborn Hearing Screening Project,
1992-1999: On the threshold of effective
population-based universal newborn hearing
screening. Pediatrics 2002; 109: e7.
6. Yoshinaga-Itano C,
Sedey AL, Coulter BA, Mehl AL. Language of early-
and later-identified children with hearing loss.
Pediatrics 1998; 102: 1168-1171.
7. Mehl AL, Thomson
V. Newborn hearing screening; the great omission.
Pediatrics 1998; 101:e4.
 LA VACUNACION INFANTIL NO SE ASOCIA CON EL RIESGO DE
PADECER DIABETES
LA VACUNACION INFANTIL NO SE ASOCIA CON EL RIESGO DE
PADECER DIABETES
Dr. Frank
DeStefano
Epidemiólogo Médico, National Immunization
Program. National Center on Birth Defects and
Developmental Disabilities, Centers for Disease
Control and Prevention.
Ultimo trabajo publicado: Childhood Vaccinations,
Vaccination Timing, and Risk of Type 1 Diabetes
Mellitus, Pediatrics 108(6):e112, 2001
Atlanta, EE.UU. (especial
para SIIC)
Las vacunas
habitualmente incluidas en los esquemas de
inmunización infantil no se relacionan con un
aumento del riesgo de padecer diabetes de tipo 1,
según explicó en una entrevista exclusiva con SIIC
el doctor Frank DeStefano. El experto
manifestó que es importante ”mantener la
confianza del público en la seguridad de las
vacunas, para continuar con los niveles altos de
cobertura, y para evitar las epidemias causadas por
enfermedades que pueden prevenirse”.
El doctor DeStefano condujo una
investigación en la cual se evaluó la hipótesis,
formulada en trabajos previos, de que las vacunas
administradas durante la nińez aumentarían el
riesgo de padecer diabetes.
El trabajo, explicó el investigador, se realizó
en el marco del proyecto Vaccine Safety Datalink
de Centers for Disease Control and Prevention (CDC).
En una base de datos de nińos nacidos entre 1988 y
1997, se identificaron 252 casos de diabetes de tipo
1, y más de 700 controles del mismo sexo y edad. En
cada caso, se valuó el esquema de vacunación
recibido.
Los resultados mostraron que ninguna de las
vacunas se asocia con un riesgo incrementado de
padecer la patología. Tampoco se demostró una
relación entre éste y el momento de la
administración de las primeras dosis.
El doctor DeStefano es autor de numerosos
trabajos sobre este tema, publicados en revistas
como Pediatrics, Infectious Disease Clinics of North
America y Pediatrics Infectious Disease Journal,
entre otras.
SIIC: Doctor DeStefano, żporqué se
propuso la hipótesis de que la vacunación podía
aumentar el riesgo de padecer diabetes de tipo 1?
Dr. Frank DeStefano: La diabetes de tipo 1 es una
enfermedad autoinmune de etiología desconocida, a
pesar de que aparentemente hay una fuerte
predisposición genética. Se ha sospechado durante
mucho tiempo que las infecciones podrían estar
relacionadas con el desarrollo de esta enfermedad,
pero no se ha identificado a ningún agente
infeccioso en particular.
Los estudios anteriores sobre las vacunas como
posibles factores de riesgo para la diabetes de tipo
1 se basaron en la hipótesis de que la
inmunización podría estimular una respuesta
autoinmune, de manera similar a una infección
natural. Estos trabajos, la mayoría desarrollados
en la década de 1980 y a principios de la de 1990,
no demostraron un aumento del riesgo de padecer
diabetes de tipo 1 asociado con ninguna de las
vacunas estudiadas.
La hipótesis de que las vacunas podrían
aumentar el riesgo de diabetes de tipo 1 fue
presentada nuevamente hace unos ańos a partir de
estudios conducidos por los doctores Barthelow y
David Classen. Ellos han brindado las únicas
evidencias de un posible aumento del riesgo, pero la
naturaleza de estas evidencias es estrictamente
ecológica, incluyendo comparaciones de tasas de
incidencia de la diabetes en países con diferentes
esquemas de vacunación, o en diferentes períodos
de tiempo en el mismo país, cuando se utilizaron
esquemas distintos.
Estas comparaciones, sin embrago, pueden estar
influidas por muchos factores no relacionados con
las vacunas, tales como la predisposición genética
y la exposición a factores del ambiente.
Además, estudios ecológicos similares
conducidos por otros investigadores no han mostrado
correlaciones significativas entre la diabetes y
varios tipos de vacunas, incluyendo la BCG, la de
pertussis, y la de las paperas.
Nosotros iniciamos este estudio porque
consideramos que ha habido pocos trabajos
epidemiológicos con rigor científico, acerca del
riesgo de diabetes de tipo 1 en asociación con las
vacunas, en particular con las desarrolladas más
recientemente.
SIIC: żPodría brindarnos algunos detalles
sobre el proyecto Vaccine Safety Datalink?
F.D.: El proyecto Vaccine Safety Datalink
es un trabajo de colaboración entre Centers for
Disease Control and Prevention (CDC) y varias
organizaciones para el mantenimiento de la salud de
los Estados Unidos (conocidas allí por la sigla
HMO). El proyecto se inició en 1990 con el
propósito principal de evaluar de manera rigurosa
las preocupaciones relacionadas con el uso de las
vacunas.
Prospectivamente, se recogen datos computarizados
sobre la vacunación, la evolución médica (por
ejemplo, las altas hospitalarias, las consultas
externas, los ingresos a las salas de urgencias, y
las muertes), y otros aspectos (como los
contemplados en los certificados de nacimiento y los
censos).
Estos datos son cruzados de acuerdo con un
protocolo en varios HMO, para su análisis.
Aproximadamente ocho millones de personas son hoy
miembros de las HMO participantes en este proyecto.
El proyecto ha demostrado ser un recurso muy
valioso, que ha brindado información importante
acerca de diversos temas relacionados con la
seguridad de las vacunas. Las bases de datos y la
infraestructura creadas para esta iniciativa nos han
dado además la oportunidad de abordar otras
cuestiones relacionadas con la inmunización,
incluyendo la cobertura y la relación entre su
costo y su eficacia.
SIIC: żPor qué, en este estudio, se hizo
un particular hincapié en las vacunas contra la
hepatitis B y el Haemophilus influenzae de tipo b?
F.D.: Nos interesaba particularmente evaluar la
vacuna contra la hepatitis B porque es una de las
más nuevas, y no ha sido incluida en los estudios
previos acerca de la diabetes de tipo 1. En el
análisis ecológico del doctor Classen existían
indicaciones de una posible asociación. Además,
como mencionaremos después, la vacuna contra la
hepatitis B nos brindaba la oportunidad de evaluar
la hipótesis de que la vacunación en el momento
del nacimiento podría reducir el riesgo de
diabetes.
Queríamos evaluar la vacuna contra el Haemophilus
influenzae de tipo b (conocido por la sigla Hib)
también porque es muy nueva, y no ha sido estudiada
de manera extensa. El doctor Classen ha propuesto la
hipótesis de que existe una asociación entre esta
vacuna y la diabetes.
Sin embargo, un estudio de seguimiento de 10
ańos de más de 100 000 nińos finlandeses
incluidos en un ensayo clínico de la vacuna no
demostró un aumento en el riesgo de diabetes
asociado con la inmunización, o con el número de
dosis recibidas.
El ensayo clínico comparaba a nińos que habían
recibido cuatro dosis de la vacuna, a los 3, 4, 6 y
14 a 18 meses de edad, con nińos que habían
recibido solamente una dosis a los 24 meses. Para
tener un grupo de comparación no vacunado, el
estudio de seguimiento incluía datos de una cohorte
de nińos nacidos antes del período de vacunación.
Así, el grupo de no vacunados pertenecía a un
período anterior al de los dos grupos que habían
recibido la vacuna.
En nuestro estudio, solamente unos pocos casos y
controles no habían recibido la vacuna contra el
Hib. Por lo tanto, no pudimos obtener una
estimación estable del riesgo relativo, y el
estudio de seguimiento de los participantes del
ensayo clínico finlandés continúa brindándonos
los mejores datos sobre este aspecto.
SIIC: żPor qué era importante determinar
la relación entre el momento de la vacunación y el
riesgo de diabetes?
F.D.: Los doctores Classen y Classen han
propuesto que ciertas vacunas (por ejemplo, la de la
hepatitis B o la BCG), administradas en el momento
del nacimiento, pueden reducir el riesgo de diabetes
mellitus de tipo 1, mientras que si la primera dosis
se administra a los 2 meses o después, el riesgo de
diabetes aumenta. La teoría se basa en resultados
de experimentos con animales de laboratorio, así
como en comparaciones de las tasas de diabetes entre
países con distintos esquemas de vacunación.
La posibilidad de que la vacunación al poco
tiempo del nacimiento pueda proteger contra el
desarrollo de diabetes es apoyada por experimentos
en modelos animales conducidos por varios
investigadores. Sin embargo, faltan datos obtenidos
en seres humanos. Los pocos estudios informados
hasta ahora han evaluado la exposición a las
vacunas, independientemente del momento. No se han
publicado estudios epidemiológicos con controles
sobre el momento de la vacunación y el riesgo de
diabetes.
Nosotros pudimos estudiar el efecto del momento
de la vacunación contra la hepatitis B porque ésta
está recomendada para los infantes en los Estados
Unidos, y es la única vacuna que se aconseja
aplicar en el momento del nacimiento, aunque existen
diferencias en el momento en el cual se administra
la primera dosis. Por lo tanto, pudimos estudiar
diferentes grupos de nińos, algunos de los cuales
habían sido vacunados al nacer, algunos en forma
posterior, y algunos que no habían recibido la
vacuna contra la hepatitis B.
SIIC: żLos resultados obtenidos fueron
inesperados?
F.D.: Nosotros no encontramos ningún aumento en
el riesgo de padecer diabetes de tipo 1 asociado con
la vacunación. Este resultado no fue inesperado.
Ninguno de los estudios epidemiológicos previos que
incluyeran grupos control o de comparación
demostraron que existiese un riesgo aumentado.
Uno de los trabajos más grandes y completos fue
un estudio de casos y controles conducido en Suecia
por el doctor Blom a mediados de la década de 1980.
En general, los 339 casos y los 528 controles
tenían antecedentes similares de vacunación para
la BCG, la varicela, el pertussis, el tétanos, la
rubéola y las paperas. La única diferencia
significativa fue una reducción del riesgo de
diabetes de tipo 1 asociado con la vacunación
contra el sarampión.
En un estudio retrospectivo de cohorte
desarrollado en Canadá, no se encontró una
asociación entre la vacuna BCG y el riesgo de
diabetes, a pesar de que hubo indicios de que la
inmunización podría haber retrasado la
manifestación de la enfermedad. Como mencioné
previamente, el seguimiento durante 10 ańos de los
más de 100 000 nińos finlandeses que participaron
en el ensayo clínico de la vacuna contra el Hib
tampoco demostró un aumento del riesgo de diabetes
asociado con la vacunación, o con el número de
dosis recibidas.
Los hallazgos de los estudios realizados en
animales del posible efecto protector de la
vacunación en el nacimiento nos brindan alguna
esperanza de que de esta forma pueda reducirse el
riesgo de diabetes, pero nuestros resultados con la
vacuna para la hepatitis B no apoyan esta
posibilidad.
Los datos del Diabetes Autoinmunity Study
también brindan evidencias en contra de la idea de
que la vacunación o el momento de su
administración se asocia con el desarrollo de
diabetes de tipo 1.
Este fue un trabajo prospectivo realizado con 317
nińos que tenían un familiar en primer grado con
diabetes de tipo 1. Los nińos fueron seguidos para
determinar el desarrollo de autoinmunidad contra las
células beta pancreáticas, un precursor temprano
de la diabetes de tipo 1. No se encontró ninguna
asociación entre el desarrollo de la inmunidad
contra las células beta del páncreas y el hecho de
haber recibido ninguna de las vacunas, incluyendo
las de la hepatitis B, el Hib, la poliomielitis o la
DPT. Tampoco se encontró una asociación con la
edad a la cual se había administrado la primera
dosis, para ninguna de estas vacunas.
SIIC: żCómo afectan estos hallazgos a los
conocimientos actuales sobre la etiología de la
diabetes de tipo 1?
F.D.: Nuestros resultados brindan datos
adicionales acerca de la falta de relación de la
vacunación con la etiología de la diabetes de tipo
1. Se considera que ésta es una enfermedad
autoinmune, y nuestros resultados no alterarían las
ideas actuales sobre su etiología, excepto por la
indicación de que las vacunas no influyen en el
proceso inmunológico que lleva a la diabetes.
Los resultados obtenidos en modelos animales que
sugieren que la vacunación con ciertos antígenos
puede proteger contra el desarrollo de la diabetes
tampoco son apoyados por nuestros datos, pero
nosotros solamente evaluamos esta posibilidad en una
vacuna (la de la hepatitis B).
Por lo tanto, la posibilidad de que la
vacunación con distintos antígenos u otro tipo de
estimulación inmunológica en el nacimiento pueda
reducir el riesgo de padecer diabetes de tipo 1 no
es refutada por completo por este trabajo, y ésta
puede ser un área que merezca nuevas
investigaciones.
SIIC: żCree que estos resultados tienen un
impacto sobre las prácticas de vacunación
actuales?
F.D.: Nuestros resultados apoyan a las prácticas
actuales de vacunación. Nosotros no encontramos un
aumento del riesgo de diabetes de tipo 1 asociado
con ninguna de las vacunas, y no existen razones
para modificar las políticas o las prácticas
actuales de inmunización.
La controversia acerca de las vacunas y su
relación con la diabetes de tipo 1 fue presentada
en informes televisivos y en artículos de diarios y
revistas en los Estados Unidos, pero no hubo un
impacto notable en los niveles de cobertura de
inmunización. Otras controversias con respecto a la
seguridad de las vacunas, sin embargo, han afectado
de manera adversa la confianza del público en
éstas. En las décadas de 1970 y 1980, la
preocupación acerca de los efectos adversos
neurológicos asociados con la vacuna de células
completas contra el pertussis llevó a una
reducción en la cobertura de la vacunación en
Inglaterra, Japón y Suecia. Los tres países
experimentaron, como resultado, epidemias de la
enfermedad.
Más recientemente, la hipótesis no comprobada
de que la vacuna combinada contra el sarampión, la
rubéola y las paperas (conocida por su sigla en
inglés MMR) podía asociarse con el autismo, ha
llevado a una menor aceptación de la misma en el
Reino Unido, dando por resultado niveles de
cobertura que podrían ser demasiado bajos para
evitar un brote de sarampión. Por lo tanto, es
importante mantener la confianza del público en la
seguridad de las vacunas, para continuar con los
niveles altos de cobertura, y para evitar las
epidemias causadas por enfermedades que pueden
prevenirse.
Los estudios que evalúan de manera rigurosa las
preocupaciones acerca de los efectos adversos de las
vacunas son vitales para asegurar la seguridad de
éstas, y para mantener la confianza del público en
los programas de inmunización. Los resultados de
nuestro estudio nos brindan evidencias que confirman
la seguridad de las vacunas.
Los resultados de la investigación del doctor
DeStefano confirman que las vacunas actualmente
incluidas en los esquemas de inmunización infantil
no modifican el riesgo de padecer diabetes de tipo
1, como fue propuesto en trabajos anteriores
|
|
|
|

|
Trabajos Distinguidos, Serie Pediatría, integra
el Programa SIIC de Educación Médica Continuada
|



