La vigilancia de la mortalidad evitable
puede constituir un control de calidad sobre el rendimiento
del proceso asistencial y los índices de mortalidad evitable
hospitalaria serían útiles no sólo para evaluar la calidad de
la atención sanitaria proporcionada dentro sino también fuera
del hospital.
RESUMEN
Utilizando el listado de causas de mortalidad evitable (ME)
conocidas como indicadores de asistencia médica (IAME) según
la clasificación de Holland, se ha llevado a cabo un estudio
de la ME ocurrida en los hospitales de la Comunidad Valenciana
durante 1994 y 1995. De 106 540 altas con criterios de IAME,
fallecieron 617 pacientes (letalidad: 0.58%). Las causas más
frecuentes de ME fueron la enfermedad hipertensiva y cerebrovascular,
con el 46% de los exitus evitables; la materno-perinatal,
con el 36%; y la tuberculosis, 7%. Según el análisis de regresión
logística, los hombres presentaron mayor riesgo de ME que
las mujeres, los grupos de edad con mayor riesgo fueron los
de más de 50 ańos y los menores de 18 ańos, y la presencia
de mayor número de diagnósticos se asoció a riesgo más elevado.
Palabras clave: mortalidad evitable, estadísticas hospitalarias,
Comunidad Valenciana.
Siglas:
ME, mortalidad evitable
IAME, indicadores de asistencia médica
CMBD, conjunto mínimo básico de datos
INTRODUCCION
En ausencia de servicios de salud, la mortalidad estaría determinada
por factores sociales, medioambientales y genéticos. Los servicios
de salud, a través de las actividades preventivas y terapéuticas,
y los gobiernos, a través de políticas legislativas, modifican
la influencia de algunos de estos factores con el objetivo
de reducir la mortalidad. Para algunas enfermedades, el conocimiento
médico está suficientemente adelantado como para evitar casi
todas las muertes en determinados grupos de edad. Sin embargo,
para que tales muertes sean evitadas es necesaria una acción
oportuna; la observación de un número apreciable de desenlaces
fatales sugiere que tal acción no ha sido tomada. Pueden identificarse
enfermedades en las cuales la educación sanitaria, la inmunización,
la continuidad de la atención, el tratamiento médico o quirúrgico
así como otros aspectos particulares de los sistemas de atención
sanitaria son importantes con el fin de evitar muertes innecesarias.
A finales de la década de los ochenta, Holland y un grupo
de investigadores, en representación de los países miembros
de la Unión Europea, elaboraron una serie de atlas1,2
que examinan la mortalidad evitable (ME) debida a una selección
de 17 grupos de enfermedades. Tres de estas causas de mortalidad
(cáncer pulmonar, cirrosis y los accidentes de vehículos de
motor) pueden ser predominantemente susceptibles de prevención
primaria a nivel nacional, por lo que se denominaron indicadores
de política nacional de salud (IPNS). Para las otras enfermedades,
los servicios de salud pueden proporcionar tratamiento eficaz
y prevención primaria o secundaria; como consecuencia, recibieron
el nombre de indicadores de asistencia médica (IAME).
Los niveles bajos de mortalidad por causas evitables que
en la actualidad predominan en los países industrializados
probablemente reflejan, por lo menos en parte, el aumento
de la efectividad de los servicios de salud.3-6
En las últimas décadas, las tasas de ME han descendido de
manera más pronunciada que las tasas de mortalidad por causas
no evitables en Cataluńa7 y en el conjunto de Espańa,8
apreciándose un mayor descenso de la mortalidad asociada a
IAME que la debida a IPNS.9 Asimismo, en la Comunidad
Valenciana, la mortalidad no evitable ha experimentado una
reducción menos marcada que la ME (lista de Holland), debido
a la disminución de la mortalidad por IAME,3 especialmente,
de las enfermedades hipertensivas y cerebrovasculares y de
la tuberculosis.10 Estos hechos constituyen evidencias
a favor de que las causas de ME son indicadores sensibles
a la cantidad y calidad de la atención sanitaria.
El análisis de la mortalidad hospitalaria aparece, al menos
potencialmente, como un valioso instrumento para la planificación
y la gestión de los propios hospitales.
Mediante la aplicación del análisis de la ME en el hospital,
se pueden poner de manifiesto distintos aspectos de la efectividad
de los servicios sanitarios.7,11,12 Por ello, el
presente estudio se ha llevado a cabo con el objetivo de (a)
describir la ME ocurrida en los hospitales públicos de la
Comunidad Valenciana durante el período 1994-95, utilizando
el listado de IAME de Holland, así como (b) identificar los
factores que condicionan dicha mortalidad.
MATERIAL Y METODOS
Se ha realizado un estudio epidemiológico respecto a la ME
ocurrida durante 1994 y 1995 en los hospitales públicos de
la Comunidad Valenciana para todos los IAME, según la clasificación
de Holland (tabla 1).

Los individuos incluidos en el estudio fueron todos los
pacientes dados de alta en 1994 ó 1995 en algún hospital de
la red del Servicio Valenciano de Salud, registrados en el
conjunto mínimo básico de datos (CMBD) de la Comunidad Valenciana
y cuyo diagnóstico principal estuviese incluido en la lista
de IAME.
Las variables obtenidas de la información recogida en el
CMBD fueron las siguientes: hospital, codificados del 1 al
20 para mantener la confidencialidad de la información; edad,
agrupada en 4 categorías (menores de 18 ańos, de 18 a 34 ańos,
de 35 a 49 ańos, y de 50 a 64 ańos); sexo; financiación (Seguridad
Social o a cargo de otros); circunstancias del ingreso (urgente
o programado); categoría de IAME, enfermedad del listado de
IAME (tabla 1) que figuraba como diagnóstico principal; índice
de comorbilidad de Charlson,13 adaptado por Deyo
y colaboradores14 para su empleo en bases de datos
clínico- administrativas que utilicen la CIE-9-MC; número
de diagnósticos; número de procedimientos quirúrgicos/obstétricos;
días de estancia; y circunstancias del alta (exitus o no),
que es la variable respuesta o de desenlace.
Respecto del análisis estadístico, se han calculado las
tasas de letalidad por categorías de IAME y en conjunto para
cada hospital de la Comunidad Valenciana, así como los intervalos
de confianza de 95% (IC 95%). La significación estadística
de las comparaciones se ha valorado mediante la prueba chi-cuadrado
(c2) de Pearson para las
variables cualitativas, y la prueba t de Student o la prueba
no paramétrica U de Mann-Whitney para las variables cuantitativas.
Se consideraron significativos los valores de p menores de
0.05.
En el análisis multivariante, se ha utilizado la regresión
logística no condicional con la finalidad de valorar la influencia
de diversos factores sobre la ME, controlando el efecto de
posibles variables de confusión o términos de interacción.
Los estimadores de los coeficientes de regresión se obtuvieron
por máxima verosimilitud. La selección de variables se basó
en la comparación de modelos mediante el estadístico de razón
de verosimilitudes. Se valoró la significación estadística
de los términos de interacción de segundo orden, aplicando
el criterio jerárquico, es decir, manteniendo en el modelo
sus componentes de orden inferior. Como medidas de asociación,
se calcularon los odds ratios (OR) ajustados tomando
el antilogaritmo de los coeficientes del modelo de regresión
logística y sus IC 95%.
RESULTADOS
En la tabla 2 se muestra el número de altas que cumplían los
criterios de IAME, los casos de ME y la letalidad para cada
IAME en los hospitales públicos de la Comunidad Valenciana.
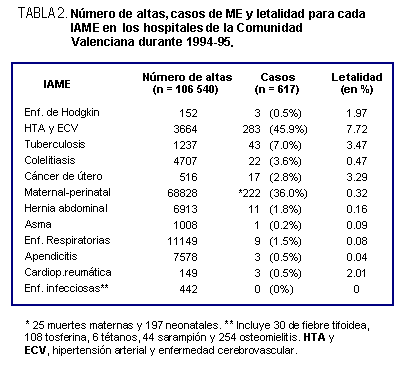
De 106.540 altas con criterios de IAME, fallecieron 617 pacientes,
por lo que la letalidad global por causas IAME fue de 0.58%
(IC 95%: 0.53–0.62). Las causas más frecuentes de ME intrahospitalaria
fueron enfermedad hipertensiva y cerebrovascular, con el 46%
de los exitus evitables; materno-perinatal, con el 36%; tuberculosis,
7%; colelitiasis, 3.6% y cáncer de útero, 2.8%. Las tasas
de letalidad más altas correspondieron a enfermedad hipertensiva
y cerebrovascular (7.72%), tuberculosis (3.47%) y cáncer de
útero (3.3%).
Con el fin de analizar adecuadamente la relación entre la
causa de IAME y la circunstancia del alta mediante la prueba
c2, se agruparon aquellas
causas cuyo número de casos de ME era menor de 5 (apendicitis,
enfermedad de Hodgkin, cardiopatía reumática, asma y enfermedades
infecciosas) como «otras causas», habiendo diferencias estadísticamente
significativas entre las proporciones de casos, es decir,
que la causa de IAME se asoció con la circunstancia del alta
de forma estadísticamente significativa (c2
= 3680.6; valor p < 0.001).
Si analizamos la estancia media en función de los distintos
IAME y la circunstancia del alta (tabla 3), se observa que
los casos presentaron unas estancias medias mayores que los
no casos, excepto para los casos de enfemedad hipertensiva
y cerebrovascular, cuyas estancias medias fueron inferiores
a las de sus respectivos no casos. Los IAME que presentaron
diferencias estadísticamente significativas en las estancias
medias fueron el cáncer de útero, la hernia abdominal, la
enfermedad hipertensiva y cerebrovascular, y las causas materno-perinatales.

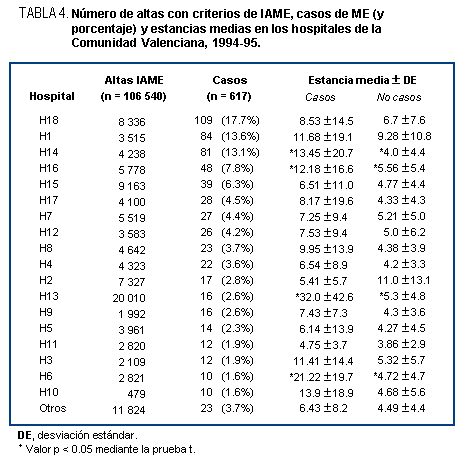
En la tabla 4 se muestra la distribución de casos de ME y
altas con criterios de IAME, así como sus estancias medias,
según los distintos hospitales de la Comunidad Valenciana.
Los tres hospitales con mayor número de casos de ME (H18,
H1 y H14) sumaron el 44.4% del total de 617 muertes evitables.
El hospital H18 presentó 109 casos (17.7% del total de casos
de la Comunidad Valenciana) con una estancia media de 8.5
días; el H1 tuvo 84 casos (13.6%) con 11.6 días de estancia
media ; y el H14, 81 casos (13.1%) y 13.4 días de estancia
media de los casos, siendo diferente (en cuanto a la estancia
media) de los no casos de forma estadísticamente significativa.
Los hospitales que presentaron menor ME fueron H11 y H3, con
12 casos (1.9%) cada uno, y H6 y H10, con 10 casos cada uno.
En el gráfico de barras de la figura se representan las tasas
de letalidad global por causas evitables IAME de los hospitales
de la Comunidad Valenciana durante el periodo del estudio.
Dichas tasas oscilaron entre 0.08% para el hospital con menor
letalidad y 2.45% para el de mayor letalidad. Todos los hospitales,
excepto cuatro, presentaron niveles de letalidad por debajo
del 1%.

La tabla 5 muestra el análisis bivariante de cada una de
las variables predictoras derivadas del CMBD frente a las
circunstancias del alta (exitus / no exitus). Las altas del
ańo 1995 presentaron riesgo ligeramente menor de ME que las
de 1994, aunque no fue estadísticamente significativo. El
sexo se asoció de forma significativa a la ME hospitalaria,
de modo que la probabilidad de fallecer para las mujeres fue
cerca de 5 veces inferior que para los hombres. El grupo de
edad con menor riesgo de ME fue el de 18-34 ańos, seguido
del grupo de 35-49 ańos, mientras que el de 50-65 ańos presentó
un riesgo muy superior. Al considerar la provincia de residencia,
se observó que no había diferencias significativas en la ME
hospitalaria entre los residentes de Castellón, Alicante y
Valencia; no obstante, Alicante mostró un riesgo ligeramente
mayor.
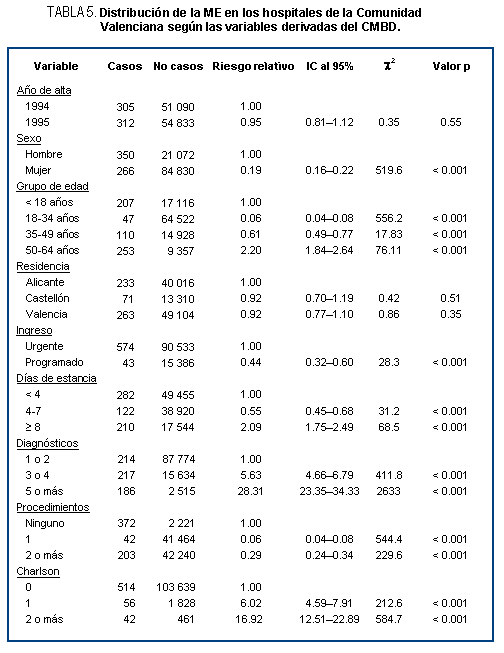
La circunstancia del ingreso se asoció a la ME de manera
estadísticamente significativa; así, los ingresos por causas
IAME programados tuvieron menor probabilidad de fallecer que
los urgentes. La duración de la estancia también se relacionó
significativamente con el riesgo de ME intrahospitalaria,
siendo los ingresos entre 4 y 5 días de estancia los que mostraron
menor riesgo; en cambio, los de 8 días o más presentaron la
mortalidad más elevada. Se advirtió que el riesgo de ME hospitalaria
era más alto cuanto mayor número de diagnósticos, así como
cuanto más alta la puntuación del índice de Charlson mayor
era probabilidad de exitus; ambas asociaciones tuvieron significación
estadística. Por el contrario, el riesgo de ME fue superior
en los que no habían sido sometidos a ningún procedimiento.
Por último, se ajustó un modelo de regresión logística multivariante
para valorar los factores asociados con la ME hospitalaria
según el análisis bivariante, así como las interacciones de
edad por número de diagnósticos, edad por días de estancia
y circunstancias del ingreso por días de estancia (tabla 6).
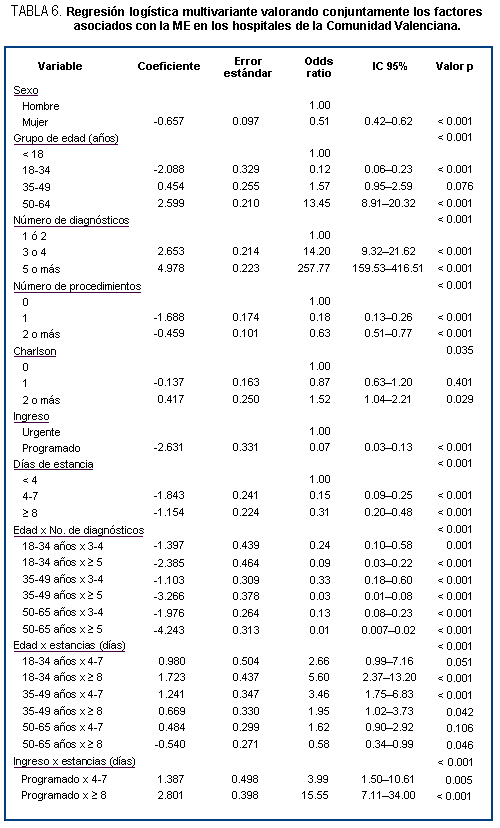
Las variables que se asociaron de forma significativa con
el exitus fueron: sexo, edad, número de diagnósticos, número
de procedimientos, índice de Charlson, circunstancias del
ingreso, los días de estancia y grupo de IAME. En cuanto a
la influencia del género, los hombres presentaron mayor riesgo
que las mujeres, de modo que la probabilidad de fallecer en
el hospital por una causa IAME en los hombres fue casi el
doble que en las mujeres. El riesgo de ME fue superior en
aquellos pacientes con un índice de Charlson de 2 o más puntos.
En el modelo de regresión se incluyeron las interacciones
de edad por número de diagnósticos, edad por días de estancia
y circunstancias del ingreso por estancias, dado que fueron
estadísticamente significativas. Por tanto, las asociaciones
de la edad, días de estancia, número de diagnósticos y circunstancias
del ingreso con la ME han de interpretarse teniendo en cuenta
el efecto de la interacción significativa correspondiente.
Por ejemplo, usando como referencia a los menores de 18 ańos
con 1 o 2 diagnósticos al alta (OR = 1.0), los pacientes de
18 a 34 ańos con 3 o 4 diagnósticos tuvieron un OR de 0.40,
resultante de multiplicar el OR de tener 18-34 ańos (0.12)
por el de presentar 3 o 4 diagnósticos (14.2) y por el de
la interacción entre ambos (0.24).
DISCUSION
Los resultados de nuestro estudio son similares a los obtenidos
en los hospitales andaluces a partir de los datos de la Encuesta
de Morbilidad Hospitalaria,15 según los cuales
la letalidad media por causas evitables fue del 0.5%, atribuyéndose
la mayor parte de las muertes hospitalarias evitables (clasificación
de Holland) a la hipertensión y enfermedad vascular cerebral,
y a la tuberculosis.
En los hospitales australianos, se estima que ocurren cada
ańo hasta 14.000 defunciones prevenibles16, observándose,
mediante la revisión de registros hospitalarios, que el 0.5%
de las admisiones corresponden a muertes evitables. No obstante,
los datos no son comparables con los del presente estudio
debido a que los autores han utilizado una metodología distinta.
Los resultados descriptos a nivel poblacional en la Comunidad
Valenciana10 son análogos a los obtenidos en el
presente trabajo de investigación a nivel hospitalario, sobre
todo en relación con la hipertensión arterial y enfermedad
cerebrovascular y la tuberculosis como principales causas
de ME.
Según el análisis multivariante, los hombres presentaron
mayor riesgo de ME que las mujeres, al igual que en la Comunidad
Valenciana.10 El grupo de 18 a 34 ańos de edad
fue el que menos ME hospitalaria mostró, mientras que los
grupos de edad con riesgo más alto fueron los mayores de 50
y los menores de 18 ańos. Esto puede obedecer a que ambos
grupos son los de edades extremas entre las estudiadas y,
por consiguiente, las más débiles biológicamente. Además,
como tuvieron un comportamiento no uniforme, se utilizó regresión
múltiple en dichos tramos de edad.
El número de diagnósticos por paciente se mostró como buen
indicador general para predecir la ME, de modo que la presencia
de mayor número de diagnósticos se asoció con riesgo más elevado.
Este resultado es similar a los de otros autores17
respecto del valor predictivo del número de diagnósticos para
la mortalidad. Respecto de la duración de la estancia, hay
que destacar que entre los pacientes que ingresaron de forma
urgente mostraron mayor riesgo los que tuvieron una estancia
corta, durante menos de 4 días. Este dato sugiere mayor gravedad
al ingreso de los casos urgentes. El índice de Charlson perdió
gran parte de la significación estadística en el análisis
multivariante, apoyando los resultados de diversos estudios,18,19
en el sentido de que la comorbilidad determinada a partir
de datos administrativos tiene un valor predictivo limitado
para la mortalidad.
Probablemente, las principales limitaciones del estudio
provienen del hecho de que la fuente de los datos es el CMBD.
Los problemas potenciales de calidad en la cumplimentación
del CMBD pueden sesgar nuestros resultados, fundamentalmente
los relacionados con la selección del diagnóstico principal
y con la exhaustividad en el registro de los diagnósticos,
así como con la variabilidad de las pautas de codificación
entre hospitales, que pueden haber dado lugar a sesgos de
mala clasificación, especialmente problemáticos en la construcción
del índice de Charlson.
En este sentido, es necesario destacar que todos los diagnósticos
en los que se ha basado nuestro estudio fueron codificados
con la clasificación internacional de enfermedades, 9Ş revisión,
modificación clínica (CIE-9-MC), por lo que no existen fuentes
de variación artificiales o sesgos derivados de un cambio
de clasificación, tan frecuentes en los estudios de mortalidad.
Según un estudio en el que se analizaba de forma automatizada
la calidad de la información administrativa y clínica del
CMBD correspondiente al ańo 1994 de 20 hospitales del Servei
Valenciŕ de Salut,20 se observó que contiene escasos
errores en las variables administrativas, con excepción de
la residencia, pero presenta importantes problemas de volumen
y especificidad de la información clínica, así como alta variabilidad
en su cumplimentación y calidad en diferentes hospitales.
Por tanto, el CMBD parece tener problemas de calidad en las
variables críticas para los sistemas de ajuste de riesgos
que permitan comparar la eficiencia y la calidad de los hospitales
y servicios hospitalarios.
Las tasas de letalidad global por causas evitables IAME
en los distintos hospitales de la Comunidad Valenciana durante
el período del estudio mostraron notables diferencias. Además,
se supone que estos índices de letalidad aumentarían si el
denominador utilizado, altas, fuera sustituido por el de pacientes,
una vez eliminadas las readmisiones por el mismo proceso.
Esto último no fue posible llevarlo a cabo debido a que nuestros
datos derivados del CMBD de los hospitales de la Comunidad
Valenciana carecían del número de historia clínica, con el
fin de preservar la confidencialidad de la información en
cuanto a la identificación de los pacientes. Otro factor que
puede afectar la letalidad proviene de la tendencia, en muchas
poblaciones, de ir a fallecer al domicilio; es conveniente
realizar estudios poblacionales con información referida a
ingresos hospitalarios, para evitar este posible sesgo.
En cuanto a la comparación de las tasas de mortalidad hospitalarias,
es preciso tener en cuenta que la variabilidad de la mortalidad
observada entre los distintos hospitales puede ser muy grande,21
que el control de los sesgos derivados de las distintas características
del hospital y de los pacientes en él atendidos es muy complejo22
y que diversos estudios18,23- 26 demuestran la
necesidad de ajustar por la gravedad al ingreso de los pacientes.
También hay que considerar que las tasas de morbilidad poblacionales
pueden ser más altas en ciertas áreas y entonces será mayor
la probabilidad de ingreso por estas causas.
Por consiguiente, las tasas de mortalidad hospitalaria no
ajustadas pueden reflejar principalmente diferencias en la
casuística de los pacientes ingresados y no tanto diferencias
en la calidad asistencial. Según un estudio de Dubois y colaboradores,24
los hospitales con mayores niveles de mortalidad atendían
a pacientes más gravemente enfermos, aunque estos hospitales
también podrían prestar una peor asistencia. La proximidad
del hospital y, sobre todo, la forma de acceso a los servicios,
sea a través de urgencias o de la asistencia primaria, tienen
trascendencia sobre las probabilidades de fallecer, así como
las características del hospital: su volumen asistencial,27
su política de altas respecto a los pacientes terminales,
el grado de complejidad de los servicios que proporciona o
el tipo y número de personal asistencial.
En el mismo sentido que ha seńalado algún autor,23
dado que no es factible monitorizar de cerca a todos los hospitales
en todo momento, se puede proponer un método de cribaje para
hospitales basado en una tasa de ME hospitalaria ajustada
por diversos factores como la edad, procedencia del paciente
e índice de case-mix, para identificar los hospitales
que deben ser monitorizados de forma exhaustiva, seleccionando
aquellos con mayores tasas que las predichas.
La vigilancia de la ME puede constituir un control de calidad
sobre el rendimiento del proceso asistencial7 y
los índices de ME hospitalaria pueden servir no sólo para
evaluar la calidad de la atención sanitaria proporcionada
dentro sino también fuera del hospital.21 Una línea
de investigación interesante consistiría en monitorizar los
indicadores de ME en los hospitales para seguir estudiando
las tendencias y las variaciones interhospitalarias y geográficas,
ajustando por gravedad al ingreso. Esto permitiría identificar
zonas y hospitales con problemas en la distribución o calidad
de la atención sanitaria, así como comprobar si efectivamente
las diferencias en ME se corresponden con diferencias en la
efectividad y calidad de la atención sanitaria prestada en
los distintos hospitales o si estas diferencias se deben más
bien a variaciones en la incidencia y/o prevalencia de las
causas de ME, o a deficiencias a nivel de salud pública y
atención primaria.
Asimismo, resulta necesario determinar la cantidad de lesiones
yatrogénicas en el hospital, ya que es raramente conocida
para la administración o para los profesionales sanitarios
en la mayoría de hospitales. Sin un sistema de recolección
de datos organizado y correctamente funcionando, la necesidad
de medidas preventivas no será aparente.
BIBLIOGRAFÍA



