IMPACTO DE LA TERAPIA ANTIRRETROVIRAL DE GRAN ACTIVIDAD (TARGA) EN LA HISTORIA NATURAL DE NIÑOS INFECTADOS VERTICALMENTE POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA TIPO 1 (VIH-1)
(especial para SIIC © Derechos reservados)
Coautores
Salvador Resino García* José María Bellón Cano**
Doctor en Ciencias Biológicas Laboratorio de Inmuno-Biología Molecular (Hospital General Universitario Gregorio Marañón).*
Diplomado en Estadística. Unidad de Investigación (Hospital General Universitario Gregorio Marañón).**
Recepción del artículo: 27 de febrero, 2004
Aprobación: 0 de , 0000
 Conclusión breve
La utilización generalizada de TARGA ha permitido una mejora inmunológica y virológica que se ha visto reflejada en una mejora del estado clínico de los niños.
Conclusión breve
La utilización generalizada de TARGA ha permitido una mejora inmunológica y virológica que se ha visto reflejada en una mejora del estado clínico de los niños.
 Resumen
Realizamos un estudio de marcadores clínicos y viroinmunológicos en niños infectados verticalmente por VIH-1 en tratamiento antirretroviral (TAR). Para determinar la incidencia de eventos clínicos, inmunológicos y virológicos utilizamos análisis de supervivencia. La respuesta inmunológica y virológica a la terapia antirretroviral de gran actividad (TARGA) fue más fuerte en niños sin TAR y con bajo número de cambios de drogas antirretrovirales anterior a la TARGA. Los valores de linfocitos T CD4+ y carga viral (CV) parecen jugar un papel importante para conseguir CV indetectable (CVi); sin embargo, la reducción de la CV sostenida en el tiempo es muy baja en los niños infectados por VIH. La CV basal es el mejor marcador pronóstico de fracaso virológico en niños VIH positivos. Por otro lado, los niños VIH en TAR durante el período calendario 1999-2001 tuvieron CV más bajas, valores de linfocitos T CD4+ más elevados y una supervivencia mayor que los niños con los TAR disponibles durante los períodos 1994-96 y 1997-98. A partir de 1997, el número de muertes desciende, pero el descenso drástico tiene lugar a partir del período calendario 1999-2001. Nuestros resultados son potencialmente de gran valor práctico en el seguimiento virológico del régimen antirretroviral utilizado y podrían servir como guía para el manejo clínico de niños infectados por VIH. La utilización generalizada de TARGA ha permitido una mejora inmunológica y virológica que se ha visto reflejada en una mejora del estado clínico de los niños.
Resumen
Realizamos un estudio de marcadores clínicos y viroinmunológicos en niños infectados verticalmente por VIH-1 en tratamiento antirretroviral (TAR). Para determinar la incidencia de eventos clínicos, inmunológicos y virológicos utilizamos análisis de supervivencia. La respuesta inmunológica y virológica a la terapia antirretroviral de gran actividad (TARGA) fue más fuerte en niños sin TAR y con bajo número de cambios de drogas antirretrovirales anterior a la TARGA. Los valores de linfocitos T CD4+ y carga viral (CV) parecen jugar un papel importante para conseguir CV indetectable (CVi); sin embargo, la reducción de la CV sostenida en el tiempo es muy baja en los niños infectados por VIH. La CV basal es el mejor marcador pronóstico de fracaso virológico en niños VIH positivos. Por otro lado, los niños VIH en TAR durante el período calendario 1999-2001 tuvieron CV más bajas, valores de linfocitos T CD4+ más elevados y una supervivencia mayor que los niños con los TAR disponibles durante los períodos 1994-96 y 1997-98. A partir de 1997, el número de muertes desciende, pero el descenso drástico tiene lugar a partir del período calendario 1999-2001. Nuestros resultados son potencialmente de gran valor práctico en el seguimiento virológico del régimen antirretroviral utilizado y podrían servir como guía para el manejo clínico de niños infectados por VIH. La utilización generalizada de TARGA ha permitido una mejora inmunológica y virológica que se ha visto reflejada en una mejora del estado clínico de los niños.
 Palabras clave
HIV-1, niños, terapia antirretroviral, TARGA, linfocitos T CD4+, carga viral, efectividad
Clasificación en siicsalud
Palabras clave
HIV-1, niños, terapia antirretroviral, TARGA, linfocitos T CD4+, carga viral, efectividad
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/67006
Especialidades
 Principal: Infectología, Inmunología, Pediatría,
Principal: Infectología, Inmunología, Pediatría,
 Relacionadas: Diagnóstico por Laboratorio, Farmacología, Infectología, Inmunología, Pediatría,
Relacionadas: Diagnóstico por Laboratorio, Farmacología, Infectología, Inmunología, Pediatría,
 Enviar correspondencia a:
Enviar correspondencia a:
María Angeles Muñoz-Fernández Laboratorio de Inmuno-Biología Molecular Hospital General Universitario Gregorio Marañón, C/ Doctor Esquerdo 46, 28007 – Madrid (España)
IMPACT OF HIGHLY ACTIVE ANTIRETROVIRAL THERAPY PROTOCOLS ON NATUIRAL HYSTORY OF VERTICALLY HIV-1 INFECTED CHILDREN
 Abstract
Abstract
A study of clinical, virological and immunological markers in vertically HIV-1-infected children on antiretroviral therapy (ART) was performed. Survival analyses were used to determine the incidence of clinical, immunological and virlogical outcome. Immunological and virological responses to highly active antiretroviral therapy (HAART) were stronger in children who had not ART pre-HAART and ART-drug switches pre-HAART. CD4+ T-cells, and VL seem to play an important role for reach undetectable VL. Sustained viral reduction is very low in HIV-infected children. Moreover, basal VL is a useful prognostic marker for the virological failure in HIV-infected children. On the other hand, the children during the 1999-2001 period had longer survival than children during 1994-96 and 1997-98 periods. Children in the 1999-2001 period had the lowest VL, having and statistical differences with children in 1994-96 and 1997-98 period. A significantly large proportion of the children in 1999-2001 period had uVL. In 1994-96 and 1997-98 periods, there was a small percentage of uVL. During the 1999-2001 period, the children had the highest values of CD4+ T cells, and we found differences between the 1994-96 and 1997-98 periods and the 1999-2001 periods. The generalized use of HAART has permitted a better immunological, virological, and clinical status in HIV-infected children at the population level. Our results are potentially of great practical value in the virological follow-up of the therapeutical antiretroviral regimen used and could serve as a guide for the clinical management of HIV-infected children.
IMPACTO DE LA TERAPIA ANTIRRETROVIRAL DE GRAN ACTIVIDAD (TARGA) EN LA HISTORIA NATURAL DE NIÑOS INFECTADOS VERTICALMENTE POR EL VIRUS DE LA INMUNODEFICIENCIA HUMANA TIPO 1 (VIH-1)
(especial para SIIC © Derechos reservados)
Artículo completo
Introducción
La terapia antirretroviral de gran actividad (TARGA) ha sido capaz de suprimir de forma rápida y prolongada la replicación viral tanto en adultos como en niños infectados por el virus de la inmunodeficiencia humana (VIH)1-3 además de producir un aumento en el número y el porcentaje de linfocitos T CD4+.4-6 Es importante tener en cuenta que en la mayoría de las ocasiones es muy difícil asegurar una adhesión total a largo plazo a una terapia antirretroviral que rompe el estilo de vida del paciente y que además puede causar efectos secundarios tóxicos. El incumplimiento del tratamiento puede favorecer la aparición de mutaciones que confieran resistencia a los fármacos antirretrovirales existentes, lo que podría pesar más que los beneficios clínicos potenciales.7,8 La monitorización del tratamiento antirretroviral debe realizarse teniendo en cuenta la progresión clínica del niño, el número y porcentaje de linfocitos T CD4+ y la carga viral plasmática (CV).8,9 En general, la CV es el marcador virológico más importante a considerar para evaluar la respuesta al tratamiento antirretroviral,8 aunque nuestro grupo encontró que las células T CD8+CD38+ son un buen marcador de seguimiento en niños que han conseguido CV indetectable.10 Las posibles complicaciones clínicas y los cambios secuenciales en el recuento de linfocitos T CD4+ complementan la CV en la evaluación de la respuesta al tratamiento antirretroviral en niños. El éxito del tratamiento antirretroviral depende de la supresión de la replicación viral y de la restauración parcial de la función inmune. Si la replicación no se suprime completamente, la rápida tasa de replicación viral junto con la alta tasa de mutaciones incrementarán la probabilidad de aparición de cepas mutantes resistentes a los fármacos antirretrovirales con los que está en contacto el virus.11 La competencia inmune previene la aparición de infecciones oportunistas relacionadas con la infección por VIH y puede ser sinérgica con los agentes antirretrovirales para controlar la replicación viral.12
El objetivo de la terapia antirretroviral es aumentar la duración y calidad de vida del paciente infectado por VIH.13,14 Desde la introducción de las terapias antirretrovirales combinadas, la tasa de mortalidad en adultos y en niños con infección por VIH ha disminuido drásticamente.15,16 Sin embargo, ha sido la TARGA la que disminuyó significativamente la morbilidad y la mortalidad de la infección por el VIH,17-19 y demostró ser la más efectiva en mantener la CV baja o indetectable y en proporcionar beneficios clínicos a los individuos infectados.12,20 Desafortunadamente, no en todos los casos se consigue este control de la replicación viral. Las nuevas terapias combinadas con inhibidores de proteasas mostraron una efectividad elevada al suprimir la CV y aumentar el número y porcentaje de linfocitos T CD4+ en niños infectados por el VIH.2,21
La mayoría de los datos publicados proceden de ensayos clínicos prospectivos, en los que se controlan muchos factores, como la formación de los grupos de estudio, el cumplimiento del tratamiento, la motivación de los pacientes, etcétera, con un tiempo de estudio ilimitado. En el caso de los estudios observacionales no se controlan estos factores, pero el tiempo de seguimiento es muy largo y además representan lo que sucede en la clínica o la vida real. Los estudios observacionales y de cohorte, como el que presentamos, complementan los resultados obtenidos en los ensayos clínicos, cuyo objetivo fundamental es determinar la eficacia de las nuevas terapias. El análisis observacional de esta población pediátrica permite definir cuál es el impacto en el ámbito poblacional fuera del riguroso contexto del ensayo clínico. Una de las características más atrayentes de los ensayos clínicos es la posibilidad de comparar pacientes con distintas pautas de tratamiento, y esto es posible porque en estos ensayos los pacientes se distribuyen en distintos grupos, de forma "aleatorizada" según sus factores pronósticos.22,23 Sin embargo, el problema de los estudios de cohorte es que los grupos de pacientes con distintos tratamientos antirretrovirales no son comparables, ya que determinados niños reciben una pauta concreta de terapia antirretroviral en vez de otra, lo que depende de su porcentaje de linfocitos T CD4+, de su CV o de sus características clínicas.8 En los estudios de cohorte no se puede concluir que la terapia antirretroviral es más eficaz; sin embargo sí es posible, y probablemente más importante, determinar la efectividad de las distintas terapias antirretrovirales en el ámbito poblacional, al comparar la evolución de los marcadores inmunológicos (linfocitos T CD4+) y virológicos (CV) durante el seguimiento de la cohorte. Determinar el efecto de la terapia antirretroviral en niños infectados por VIH durante la práctica clínica habitual es bastante complicado porque su valoración depende del porcentaje de linfocitos T CD4+, de la CV y de la edad del niño.8 En este trabajo se determina la efectividad de la TARGA sobre los dos parámetros de laboratorio utilizados en la valoración de la respuesta a la terapia antirretroviral (CV y linfocitos T CD4+), a través de un estudio observacional retrospectivo de cohorte.
La meta de la terapia antirretroviral es lograr la máxima supresión de la replicación del VIH durante el mayor tiempo posible.24 Una vez conseguida la supresión viral es crítico prevenir la emergencia de cepas virales del VIH resistente a los fármacos antirretrovirales y el fracaso virológico subsecuente.25 La TARGA modifica la dinámica de la replicación viral e induce una disminución significativa de la CV,26 aunque muchos de los regímenes terapéuticos pueden fracasar en lograr una supresión completa del VIH en niños.27,28 El mantenimiento de la supresión virológica depende de muchos factores como la potencia del régimen, la adhesión, los nadires de CV y linfocitos T CD4+, los protocolos de tratamiento antirretroviral anteriores, etc.29-32
La infección por VIH en niños presenta características distintas de las de los adultos. Por lo general, el tratamiento antirretroviral de los niños infectados por VIH siguió las directrices marcadas para los adultos, pero la farmacocinética y la farmacodinámica varían con la edad y las dosis establecidas para algunos de ellos resultaron ser subóptimas en la práctica clínica.8 Por eso algunos tratamientos fracasaron al no alcanzarse las concentraciones mínimas de fármaco para inhibir la replicación del VIH.20,33 Otro problema añadido es la baja adhesión al tratamiento antirretroviral, la mayoría de las veces por los efectos secundarios, y la falta de formulaciones farmacéuticas adecuadas para niños.8 Tal fue el caso de los primeros inhibidores de proteasas (IP), que no fueron bien aceptados, lo que limitó su administración y adhesión, impidiendo en muchos casos conseguir el control de la replicación viral.34,35 El hecho de permitir la replicación del VIH-1 tendrá consecuencias graves en la generación de cuasiespecies resistentes a los fármacos empleados, que en el mediano plazo podría ocasionar fracaso de la terapia antirretroviral.36 El bajo cumplimiento o adhesión a la terapia antirretroviral da lugar a concentraciones subóptimas de los fármacos antirretrovirales en los tejidos y por consiguiente se produce fracaso virológico.36 Sin embargo, con el paso de los años han aparecido nuevos IP y nuevas formulaciones farmacéuticas adaptadas a niños –como nelfinavir y efavirenz–,37,38 dos IP muy potentes con bajos efectos secundarios y de fácil administración, que han posibilitado extender el uso de la TARGA a un elevado porcentaje de niños infectados por el VIH.
Objetivos
Objetivos principales
Comparar la efectividad de la TARGA frente a la terapia combinada en la clínica habitual o la vida real a través de los dos marcadores más importantes de progresión a sida y de respuesta a la terapia antirretroviral en niños infectados verticalmente por VIH (CV y linfocitos T CD4+) a nivel poblacional, según los diferentes períodos calendario desde 1994 a 2001.
Analizar los factores que determinan un buen control de la replicación viral durante la TARGA en niños infectados verticalmente por el VIH-1.
Objetivos secundarios
Determinar la mortalidad de acuerdo con la edad y con el tiempo de infección en los niños infectados verticalmente por el VIH.
Comparar la efectividad de los tratamientos antirretrovirales en función de la edad y del tiempo de infección.
Comparar la efectividad de los tratamientos antirretrovirales en los niños infectados por el VIH estratificados según hayan o no desarrollado sida.
Analizar los factores pronósticos para conseguir CV indetectable (CVi) e incremento de linfocitos T CD4+.
Analizar los factores pronósticos de fracaso terapéutico para conseguir CVi.
Sujetos de estudio y métodos
Métodos
Los niños fueron seguidos cada 3 meses con repetidas entrevistas, exámenes clínicos y la obtención de muestras de sangre según las pautas establecidas para su seguimiento.8 La clasificación clínica y los tratamientos antirretrovirales se realizaron de acuerdo con las guías de los Centers for Disease Control and Prevention (CDCP).8,39 El estudio fue dirigido de acuerdo con la declaración de Helsinki y aprobado por el Comite de Etica para la manipulación clínica por todos los hospitales involucrados. En todos los casos hubo consentimiento informado de los padres o representantes legales para la realización del estudio.
Diagnóstico de la infección por VIH-1
Todos los niños adquirieron la infección por transmisión vertical y fueron diagnosticados mediante métodos de detección directa del VIH-1 previamente descritos (ADN-PCR y cultivo viral).40,41
Cuantificación de subpoblaciones de linfocitos T
Las subpoblaciones de linfocitos T en sangre periférica fueron cuantificadas por inmunofluorescencia directa, usando anticuerpos monoclonales de la serie T. La adquisición se llevó a cabo en un citómetro FACScan (Becton-Dickinson, San José, CA, EE.UU.)23 mediante el programa de adquisición Lysis II (Becton-Dickinson, San José, CA, EE.UU.) dentro de las dos horas siguientes a la tinción de los linfocitos.
Cuantificación de ARN viral en plasma por RT-PCR
Los valores de CV en el plasma (ARN-VIH) de los pacientes pediátricos se cuantificaron por medio de un ensayo comercial (Amplicor-HIV MonitorTMTest, Roche Diagnostic System), aprobado en mayo de 1996 por la Federal Drug Administration (FDA) para monitorización de la CV. El límite de detección fue de 400 copias/ml (2.6 log10).41 El limite de detección de la técnica fue de 400 copias/ml, que es el que se usa en laboratorio para el seguimiento rutinario por ser el que tiene mejor relación costo-eficacia.42
Población y diseño de estudio
Estudio del impacto de la TARGA a nivel poblacional en la comunidad de Madrid
Estudio retrospectivo de 259 niños infectados verticalmente por VIH-1; se revisaron las historias clínicas de todos los niños que fueron seguidos desde 1994 a 2001. Los centros de recolección de datos fueron cuatro hospitales de referencia para la infección VIH pediátrica de la Comunidad de Madrid: Departamentos de Pediatría de los hospitales General Universitario "Gregorio Marañón", "12 de Octubre", "La Paz" y "Carlos III".
Los datos obtenidos fueron analizados según el año calendario y según períodos de calendario que correspondieron a períodos en los que se administraron diferentes terapias antirretrovirales para determinar su efectividad a nivel poblacional.15,43 Para definir estos períodos se realizó un análisis descriptivo de los fármacos y tratamientos antirretrovirales utilizados en la población de niños infectados por VIH (figura 1).
Los niños fueron divididos en tres grupos en función de los protocolos antirretrovirales utilizados en cada intervalo de tiempo o período calendario:
94-96 (1-1-94 a 31-12-96): terapia combinada con dos análogos de nucleósidos inhibidores de la transcriptasa inversa (NRTI). En este período, más del 40% de los niños infectados por VIH estaban sin terapia antirretroviral; más del 35%, en monoterapia, y aproximadamente 25%, en terapia combinada.
97-98 (1-1-97 a 31-12-98): TARGA con al menos tres fármacos: NRTI, IP y/o no análogo de nucleósidos inhibidores de la transcriptasa inversa (NNRTI). En este período, menos del 50% de los niños estaban en TARGA.
99-01 (1-1-99 a 31-1-01): TARGA pero con un uso predominante de nelfinavir (un IP) y efavirenz (un NNRTI) que permitió a más del 60% de los niños tener acceso a la TARGA.
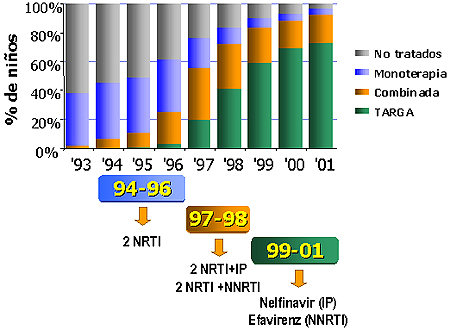
Prevalencia de los protocolos de tratamiento antirretroviral durante 1994 a 2001 y su distribución en períodos calendario.
Se estudió la supervivencia según los períodos calendario descritos. También se calculó la media de linfocitos T CD4+ y el log10 CV por año (siempre que hubiera al menos 7 niños en cada año) como la medida más representativa de cada niño VIH positivo por año y período calendario. Con estos valores, se formaron tres grupos según el porcentaje de linfocitos T CD4+ (< 15%, 15%-25%, > 25%) y cuatro grupos en función de la CV (< 500, 500-5 000, 5 000-30 000, > 30 000 copias/ml) por año y período calendario para así medir los cambios de 1994 a 2001, siempre estratificando por edad.
Análisis estadístico
Las mediciones fueron calculadas comparando los períodos calendario según la distribución de los tratamientos antirretrovirales de 1994 a 2001 (94-96, 97-98 y 99-01). La fecha de nacimiento fue asumida como el día de la infección y su edad como el tiempo de infección.44 Los niños fueron divididos en distintos períodos calendario según su día de nacimiento. Por ejemplo; un niño que ingresó en el estudio en 1994 con 4 años de edad es incorporado en el período 94-96, a los 7 años es incorporado en el período 97-98, y a los 9 años es incluido en el período 99-01. Además, los niños infectados por VIH pudieron entrar en el estudio por incorporarse a la cohorte o por nacimiento y fueron incluidos en el período que les correspondía según su fecha de nacimiento.16
Se determinó la supervivencia (la probabilidad acumulada de supervivencia) por el método de Greenwood que usa las curvas de Kaplan-Meier. Las diferencias entre los grupos formados se determinaron por el análisis de log-rank (Mantel-Haenzel) con un nivel de significación inferior a 0.05. El riesgo de progresión a muerte asociado con cada período calendario fue estimado por el modelo de riesgos proporcionales de Cox.45,46 El período calendario se introdujo en el modelo como variable dependiente del tiempo. Las diferencias entre grupos fueron calculadas mediante la prueba χ2 de Pearson y la prueba exacta de Fisher (variables dicotómicas) y por la U de Mann-Whitney para muestras independientes (variables continuas). Los niños infectados por VIH fueron distribuidos por edad de modo que al comparar los períodos no se comparara al mismo niño en más de un grupo.
En el análisis dentro de cada grupo de niños infectados por VIH (sida o no sida) se compararon los últimos años de cada período porque fueron los que contuvieron mayor número de niños con el protocolo de terapia antirretroviral que definió cada período. Es decir, 1996 para el período 94-96, 1998 para el período 97-98 y 2001 para el período 99-01. Si un niño tuvo sida en un año, se lo incorporó en el grupo con sida a partir de ese año.
Estudio de factores pronósticos de respuesta a la TARGA
Población y diseño del estudio
Estudio retrospectivo observacional multicéntrico en el que se seleccionaron 95 de 126 niños infectados por VIH-1 que acudieron entre diciembre de 1996 y junio de 2001, procedentes de la Sección de Inmuno-Pediatría del Hospital General Universitario "Gregorio Marañón"; del Servicio de Pediatría del Hospital Universitario "12 de Octubre", del Hospital "Carlos III" (todos de la Comunidad de Madrid) y del Hospital Universitario "Virgen del Rocío" de Sevilla. El tiempo de seguimiento máximo fue 48 meses. Los criterios de inclusión fueron: a) recibir por primera vez TARGA; b) valores de CV detectable (CV > 400 copias/ml) y valores de porcentaje de linfocitos T CD4+ y T CD8+; c) más de 6 meses de edad para evitar el efecto de la primoinfección en los marcadores inmunológicos y virológicos. La terapia fue evaluada en un intervalo aproximado de 3 meses por medio de la determinación de linfocitos T CD4+ y de la CV, que formaban parte de la práctica clínica habitual de seguimiento en los hospitales participantes en el estudio.8
También se seleccionaron 74 niños de los 126 para un subestudio que evaluó la respuesta virológica en segunda línea de TARGA. Se volvieron a utilizar los marcadores inmunológicos (linfocitos T CD4+) y virológicos (CV) de seguimiento de la infección en los niños VIH positivos en primera línea de TARGA. Los niños fueron estratificados según los valores basales de linfocitos T CD4+, CV, terapia antirretroviral anterior a la TARGA y los cambios de líneas de terapia antirretroviral anteriores a la TARGA (cualquier cambio a un nuevo fármaco). Para cada uno de los 95 niños en primera línea de TARGA se determinó el conseguir una caida de 1 o 2 log10 de CV y CVi (CV < 400 copias/ml). También se determinó el conseguir un aumento de 10%, 15% y 20% de linfocitos T CD4+.
Analisis estadístico
Se aplicó el método de Kaplan-Meier para determinar el tiempo en alcanzar una respuesta virológica (caída de la CV de 1 o 2 log10 copias/ml y CVi) o inmunológica (incremento del porcentaje de linfocitos T CD4+ de 10%, 15% y 20%). Para el porcentaje de linfocitos T CD4+, un aumento de 15% sería un aumento de 12% a 27%. Sólo los pacientes con una CV basal superior a 3.6 o 4.6 log10 copias/ml fueron incluidos en el análisis cuando se estudió la caída de 1 o 2 log10 de CV, respectivamente. Las diferencias estadísticamente significativas (p < 0.05) fueron evaluadas por la prueba de log-rank (Mantel-Haenzel).3 Se utilizó el modelo de riesgos proporcionales de Cox para calcular el riesgo relativo (RR) de caída de la CV hasta valores indetectables (CV < 400 copias/ml) y el incremento del 10% de linfocitos T CD4+ según la terapia antirretroviral recibida durante el seguimiento. El RR se ajustó por los valores basales del porcentaje de linfocitos T CD4+ y T CD8+, edad, clasificación clínica y terapia antirretroviral previa al estudio. Este análisis se realizó de forma conjunta para todas las variables e individualmente variable por variable.
Resultados
Estudio de impacto de la TARGA a nivel poblacional en la comunidad de Madrid
Características clínicas de los niños infectados por el VIHEn este estudio, se siguió a 259 niños VIH-1 positivos entre 1994 y 2001. De ellos, 174 se incluyeron en 1994 (58 niños con sida y 116 sin sida) y 85 niños se incorporaron después de 1994 hasta el 2001, fallecieron en total 50 niños (figura 2).
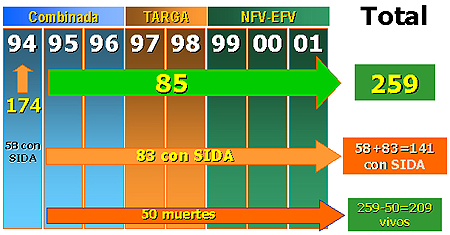
Descripción del seguimiento de los 259 niños infectados por VIH-1, según el tratamiento antirretroviral.
Carga viral según el período calendario y la edad de los niños infectados por VIH
La figura 3 muestra los valores medios de log10 CV por período calendario y según la edad de los niños. Los niños del período 99-01 tuvieron valores más bajos de CV que los niños de los otros períodos en los distintos grupos etarios. Los valores de CV disminuyeron con la edad, posiblemente debido a la propia selección natural.
La proporción de niños con CV por debajo de 500 copias/ml fue muy superior en los niños del período 99-01 que en el resto (figura 3). En los períodos 94-96 y 97-98 hubo un porcentaje muy bajo de niños con CVi. El porcentaje de niños con CV > 30 000 copias/ml según la edad, fue mayor en los niños del período 94-96 que en los períodos 97-98 y 99-01.
Figura 3Porcentaje de linfocitos T CD4+ según período calendario y edad de los niños
Durante el período 99-01, los niños VIH positivos tuvieron valores de linfocitos T CD4+ más altos que el resto de los niños analizados en los dos períodos anteriores (94-96 y 97-98) (figura 4 A, B).
Figura 4Una proporción muy pequeña de niños comprendidos en el período 99-01 tuvieron linfocitos T CD4+ < 15% (figura 4). Más del 50% de los niños del período 99-01 tuvieron linfocitos T CD4+ > 25%, las diferencias fueron muy claras con los niños del período 94-96 y menores con los niños del período 97-98.
Supervivencia y riesgo de muerte por período calendario
La curva de Kaplan-Meier describe la probabilidad acumulada de supervivencia en los niños VIH positivos por período calendario y edad (figura 5). Se encontraron diferencias significativas entre los tres períodos estudiados (p < 0.001). Los niños VIH positivos durante el período 99-01 tuvieron una supervivencia mayor que los niños de los dos períodos anteriores.

Curva de supervivencia de niños infectados verticalmente por VIH de acuerdo con los tres períodos calendario.
El RR de muerte ajustado por período calendario se muestra en la tabla 2. Los períodos 97-98 y 99-01 tuvieron diferencias significativas con el período 94-96 (p < 0.001).
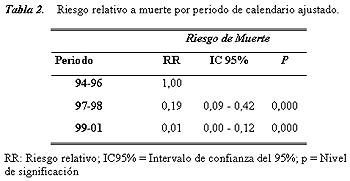
Porcentaje de linfocitos T CD4+ y carga viral en niños sin sida y con sida
Se observó aumento progresivo de linfocitos T CD4+ y disminución de la CV a medida que las nuevas estrategias terapéuticas fueron incorporadas a la clínica habitual (figura 6A). Estos cambios tuvieron lugar tanto en los niños sin sida como en aquellos con sida, lo que indica un claro beneficio de la TARGA en todos ellos. La CV de los niños con sida disminuyó hasta valores similares a los de los niños sin sida después de 1999. Los niños con sida no alcanzaron valores de linfocitos T CD4+ tan altos como aquellos sin sida, a pesar del beneficio que obtuvieron de la TARGA. De todas formas, en 2001 los valores medios de linfocitos T CD4+ fueron superiores al 25% en ambos grupos, independientemente de la presencia o no de sida.
La proporción de niños VIH positivos con linfocitos T CD4+ < 15% (inmunodeficiencia grave) fue disminuyendo según iban pasando los años calendario hasta llegar a 2001. Además, el número de niños con CV < 500 copias/ml fue en aumento al incorporar la TARGA. Sin embargo, hubo menos niños con valores de linfocitos T CD4+ < 15% en el grupo de niños sin sida. La CV de los niños disminuyó hasta valores muy bajos en ambos grupos en todos los períodos calendario (figura 6B).
Figura 6Estudio de factores pronósticos de respuesta a la TARGA
Características de los niños VIH positivos
Se estudiaron 95 niños infectados por VIH que recibieron TARGA por primera vez durante un máximo de 48 meses. El seguimiento de cada niño se inició con el comienzo de la TARGA y finalizó cuando se consiguió CVi, se produjo un cambio de tratamiento o se llegó al último estudio de linfocitos T CD4+ y CV. Las características clínicas, inmunológicas y virológicas se muestran en la tabla 1.

Al ingreso en el estudio, la mayoría de los niños tuvieron dañada su función inmune (linfocitos T CD4+ < 25% o inmunosupresión). Al final de período de seguimiento, los valores de linfocitos T CD4+ aumentaron: 62.1% de los niños VIH finalizaron el estudio con linfocitos T CD4+ > 25% (ausencia de inmunosupresión) y solamente 10.2% con linfocitos T CD4+ < 15% (inmunodeficiencia severa). La CV disminuyó al final del estudio, de tal forma que el 61% de los niños VIH alcanzaron CVi (< 400 copias/ml).
Tan sólo 23.2% de los niños VIH positivos no habían recibido nunca tratamiento antirretroviral antes de iniciar la TARGA. El 8.8% restante de los niños habían recibido tratamiento antirretroviral en monoterapia o en terapia combinada anteriormente a iniciar la TARGA durante al menos 12 meses, de tal forma que se administró un total de 14 combinaciones de tratamiento antirretroviral antes de iniciar la TARGA. El 49.3% de los niños no experimentaron ninguna interrupción del tratamiento previo a la TARGA (tabla 3).
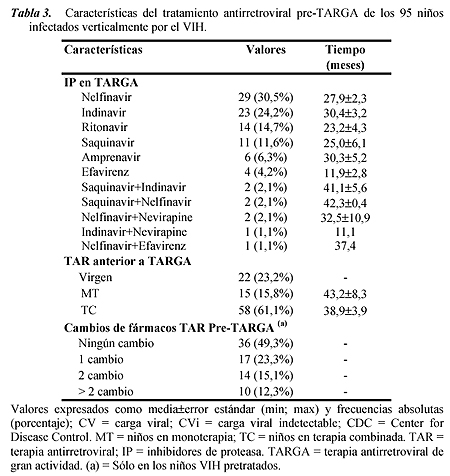
El período de seguimiento medio en primera línea de TARGA fue de 27.5 ± 1.5 (de 6.02 a 58.8) meses. Durante este período, sólo 3 niños que inicialmente estaban en categoría clínica B progresaron a sida. Los IP utilizados en esta primera línea de TARGA se muestran en la tabla 3.
Análisis de Kaplan-Meier de la evolución de los linfocitos T CD4+ y la carga viralEn la figura 7A se muestra la curva de Kaplan-Meier que describe la proporción de niños VIH positivos que tuvieron incrementos de 10%, 15% y 20% de linfocitos T CD4+ durante el seguimiento. La mediana de tiempo para incrementos de 10% y 15% de linfocitos T CD4+ fue de 11.01 meses (IC 95%: 7.6; 14.3), y 31.1 meses (IC 95%: 17; 45.2) en primera línea de TARGA, respectivamente. A final del estudio, 64.2% de niños habían conseguido 10% de incremento de linfocitos T CD4+: el 44.1%, un aumento del 15%, y el 27.3%. del 20%. La figura 7B describe la proporción de niños con VIH que consiguieron una CVi (< 400 copias/ml) y un descenso de 1 o 2 log10 de CV después de empezar la TARGA. La mediana de tiempo para conseguir una CVi fue 6.4 meses (IC 95%: 1.6; 11.1). El tiempo para conseguir un descenso de un 1 y 2 log10 de CV fue de 1.3 (IC95%: 0.8; 1.9) y 3.4 (IC 95%: 2.2; 4.5) meses, respectivamente. Al finalizar el seguimiento, el 64.2% de los niños habían tenido una caída de CV por debajo del límite de detección de la técnica (400 copias/ml). De los niños que al inicio tuvieron CV > 3.6 log10, 74.7% tuvieron una caída de CV de al menos 1 log10. El 37.9% de los niños VIH positivos con CV > 4.6 log10 tuvieron una caída de CV de al menos 2 log10.
La figura 7C muestra la proporción de niños VIH positivos con CVi (< 400 copias/ml) según el tratamiento antirretroviral anterior a la TARGA. La mediana de tiempo para alcanzar CVi en los niños que no habían recibido tratamiento antirretroviral fue de 4.21 meses (IC 95%: 1.2; 7.2) y de 8.3 meses (IC 95%: 0; 20) en los niños que previamente recibieron tratamiento antirretroviral (p = 0.06). No se encontraron diferencias significativas entre los niños tratados con monoterapia o con terapia combinada para lograr CVi (figura 7D). Tampoco se encontraron diferencias entre los niños tratados previamente a iniciar la TARGA. Sin embargo, los niños con más de dos interrupciones de tratamiento antirretroviral fueron los que más tardaron en conseguir CVi (figura 7E). Los niños con CV < 4.5 log10 al inicio de la TARGA controlaron más rápidamente la replicación viral y consiguieron CVi a los 3.8 meses (IC 95%: 0; 8.4) frente a los niños que comenzaron con una CV > 4.5 log10 que tardaron 15.1 meses (IC 95%: 0; 38.6) (figura 7F).
Figura 7Factores pronósticos para alcanzar carga viral indetectable
La tabla 4 muestra los factores asociados a la consecución de CVi en primera línea de TARGA, según las características basales. Los niños con valores más altos de CV (CV > 4.5 log10), terapia antirretroviral y más de dos cambios de terapia antirretroviral anterior a la TARGA fueron los que tuvieron más dificultad para la consecución de CVi (p < 0.05). Además, los valores de linfocitos T CD4+ basales > 25% estuvieron directamente asociados con tener CVi.
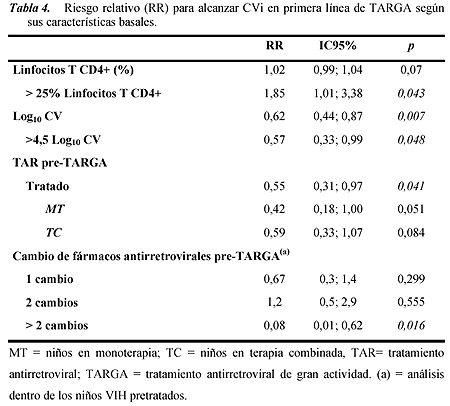
Un análisis multivariado de regresión de Cox mostró que los factores más importantes para predecir falta de respuesta virológica a la TARGA fueron la CV basal y los tratamientos antirretrovirales previos a la TARGA. Los niños con más de dos cambios de tratamiento antirretroviral anteriores a la TARGA tuvieron un RR de 0.05 (CI 95%: 0.007 a 0.45) (p = 0.006) de lograr CVi. Sin embargo, no haber recibido tratamiento antirretroviral antes de la TARGA se asoció de forma positiva a lograr CVi (p < 0.1). Además, los niños con CV > 4.5 log10 tuvieron un RR de 0.50 (IC 95%: 0.28 a 0.9) (p = 0.02) de lograr CVi.
Fracaso terapéutico
Seleccionamos 58 de los 95 niños VIH positivos que alcanzaron CVi y que tenían al menos 3 meses de seguimiento después de conseguir la CVi. Estos niños tuvieron valores basales de CV más bajos que la media global. También un alto porcentaje de los niños con CVi no habían sido tratados previamente a la TARGA y, entre los tratados, tuvieron menor número de cambios de protocolo de tratamiento antirretroviral (tabla 5). Durante el período de seguimiento de los 58 niños, 28 (48.2%) tuvieron un repunte de CV (definido como un aumento de 1 log10 CV o CV > 4 000 copias/ml) con una mediana de tiempo de 35 meses (IC 95%: 11.1 a 58.8) después de haber logrado CVi (figura 8A). Además, entre los niños que lograron CVi, 63.7% tuvieron un repunte de CV > 1 000 copias/ml y 68.9% un repunte de CV > 500 copias/ml (figura 8A). También, 40 niños no tuvieron una supresión sostenida de la CV (figura 8B), siendo la mediana de tiempo con CVi de 8.3 meses (IC 95%: 4.78; 11.72).
Figura 8Se realizó el análisis de regresión de Cox en los 58 niños que lograron CVi para buscar los factores asociados con un repunte de CV. El porcentaje de linfocitos T CD8+ (RR: 0.97; IC 95%: 0.94 a 0.99) y la CV > 4 log10 (RR: 3.07; IC 95%: 1.04 a 8.99) estuvieron asociados con el repunte de CV.
La figura 8C muestra el porcentaje de pacientes que dejaron su TARGA inicial y tuvieron algún cambio de IP en el tratamiento. El indinavir fue el fármaco antirretroviral que más veces se cambió y el nelfinavir el que menos veces se cambió.
Evolución de la carga viral en segunda línea de TARGA
La proporción de niños infectados por VIH que alcanzaron CVi, y descensos de 1 o 2 log10 CV después de empezar la segunda línea de TARGA se muestra en la figura 8D. El tiempo medio para alcanzar una CVi fue de 17.26 meses (IC 95%: 10.5; 24.0) y para una disminución de 1 log10 CV fue de 3.7 (IC 95%: 0; 8.1) meses. Durante la segunda línea de TARGA, 53.3% de los pacientes alcanzaron CVi. De aquellos con CV > 3.6 log10 copias/ml al empezar la segunda línea de TARGA, el 72% tuvieron una caída de 1 log10 de CV. El factor más importante para lograr CVi en segunda línea de TARGA fue la CV basal (RR: 0.51; IC 95%: 0.34 a 0.76). Una CV < 10 000 copias/ml tuvo un RR de 2.82 (IC 95%: 1.28 a 6.21).
Discusión
Estudio del impacto de la TARGA a nivel poblacional en la comunidad de Madrid
Aunque los ensayos clínicos proporcionaron la mayoría de los datos de la eficacia biológica de los tratamientos antirretrovirales hasta la fecha, estos estudios se han realizado en condiciones muy restrictivas,15,47 y esto puede ocasionar una limitación importante en la generalización de los resultados a la población de niños VIH positivos.48 Algunos estudios documentaron la efectividad de los tratamientos antirretrovirales en la supervivencia en adultos15,47,49 y niños16,50 infectados por el VIH. Sin embargo, para los dos marcadores más importantes de progresión a sida y de respuesta a la terapia antirretroviral (CV y linfocitos T CD4+) en niños infectados verticalmente por VIH no hay ningún estudio realizado a nivel poblacional. Con la colaboración de varios hospitales hemos llevado a cabo un estudio de la efectividad de los tratamientos antirretrovirales en niños infectados verticalmente por VIH, del mismo tipo de los que ya se han realizado en adultos,43 pero centrándonos mucho más en el período actual de la TARGA. En este estudio dividimos el período de TARGA (1997 a 2001) en dos períodos según el porcentaje de uso de TARGA: 97-98 (menos de 50% de los niños recibieron TARGA) y 99-01 (más del 60% de los niños recibieron TARGA). Es importante recordar que las formulaciones farmacéuticas y los IP estuvieron limitados para su utilización en pediatría durante los primeros años de la TARGA, con lo que su uso generalizado y la adhesión a la TARGA estuvieron limitados, pero con la aparición de las nuevas formulaciones de nelfinavir y efavirenz, en 1999,37,38 que mostraron mayor eficacia y adhesión, el uso de la TARGA se pudo extender a un gran número de niños VIH positivos.51 A lo largo de los estudios realizados encontramos claras diferencias estadísticas en relación con supervivencia, linfocitos T CD4+ y CV entre los períodos 97-98 y 99-01 y, como era de esperar, también respecto del período anterior 94-96 (período de terapia combinada).
Un aumento de la supervivencia y disminución de la CV, en paralelo con el aumento del porcentaje de linfocitos CD4+, se observó cuando se generalizó la utilización de la TARGA. El beneficio del control de la replicación viral por la TARGA permitirá la disminución de la progresión a sida,6 apoyando el valor pronóstico de la CV durante la historia natural de la infección por VIH.52 Además, el efecto protector creciente de la TARGA en niños infectados por VIH fue evidente, tanto en los niños con sida como en aquellos sin sida, en los que se observó disminución de la CV y aumento de linfocitos T CD4+. Estos datos apoyan la mayor efectividad de la TARGA por sobre otros regímenes, no sólo de acuerdo con los ensayos clínicos,53 sino más importante aun, en los estudios observacionales.3,6
Este control de la replicación del VIH permite un aumento del número y porcentaje de linfocitos T CD4+6 y la recuperación de sus funciones hasta el umbral crítico de competencia inmune54 que lleva a la disminución o eliminación de las infecciones oportunistas y tumores.47,55,56 Todos estos cambios son responsables del aumento de la supervivencia en esta cohorte de niños, tal como han descrito otros autores,15,16 las diferencias estadísticas son importantes entre los tres períodos calendario, lo que sugiere una relación causal entre la disminución del riesgo de muerte y la utilización generalizada de la TARGA. Cuando se pudo disponer de nuevas y más eficaces drogas antirretrovirales se pudieron administrar a los niños que estaban en peor estado clínico, inmunológico y virológico, lo cual permitió la recuperación y el aumento de la supervivencia. La infección pediátrica por el VIH tiene rasgos patogénicos y virales únicos que hacen que no sea posible la extrapolación rutinaria de los estudios en adultos, por lo que se requieren análisis específicos. La CV y los linfocitos T CD4+ son dos marcadores de laboratorio importantes que tienen valor pronóstico en la progresión de la enfermedad por VIH en niños. La relación lineal, independiente de la edad, entre CV y riesgo de progresión de la enfermedad apoya fuertemente los esfuerzos terapéuticos por lograr que la CV llegue a ser tan baja como sea posible.9 La relación entre la viremia y el resultado clínico en niños infectados por VIH-1 tiene implicaciones importantes para la investigación de nuevas terapias y el cuidado clínico. El riesgo de sida y muerte en los niños de estudio, incluidos aquellos con valores normales de linfocitos T CD4+, se relacionó directamente con la CV, y fue mejor predictor de progresión a sida y muerte que los linfocitos T CD4+.57
Empezamos el estudio en 1994, cuando sólo estaba disponible la terapia combinada, pero ya había niños que habían nacido cuando aún no había terapia antirretroviral disponible o tan sólo había monoterapia y un porcentaje alto de estos niños estaban en fase avanzada de la enfermedad por el VIH, falleciendo muchos de ellos durante el período 94-96 y en menor medida durante el 97-98. Además, durante los años 94-97 todavía había una tasa elevada de transmisión vertical (madre-hijo).58 Muchos de estos niños infectados por VIH fallecen durante los primeros años de vida, contribuyendo con más información a la curva de supervivencia.59-61 Después de esos primeros años de vida, los que sobreviven tienen una esperanza de vida más alta.62 Es por esto que al ajustar la regresión de Cox para la progresión a muerte con los valores basales, las diferencias estadísticamente significativas en el riesgo de muerte desaparecen entre los distintos períodos de estudio. Con el paso de los años, los niños que están mejor adaptados a la infección por VIH, o tienen un virus menos patogénico, o que cumplen mejor el tratamiento antirretroviral, sobreviven y terminan acumulándose junto con los niños VIH que responden bien a la TARGA, lo que aumenta la supervivencia y la edad media del grupo.
En los niños sanos sin VIH, el número absoluto y en menor medida el porcentaje de linfocitos T CD4+ es más alto que en los adultos, pero estos valores disminuyen y se normalizan con la edad.63,64 En la historia natural de la infección por VIH en niños los linfocitos T CD4+ disminuyen como consecuencia de la infección por el VIH, pero también por la edad.6,23,52 Además, la CV está baja al nacer (10 000 copias/ml), aumenta a los 2 meses de edad para disminuir después de 5 a 6 meses.41,65 Posteriormente, un aumento de la CV en paralelo con la disminución del porcentaje de linfocitos T CD4+ puede observarse,52,66 conduciendo a la aparición de sida y muerte.52,67 También observamos una disminución de linfocitos T CD4+ y CV con el aumento de la edad y tiempo de infección en los tres períodos calendario, los valores más bajos se registraron en el período 99-01. Hay que destacar, por otro lado, que el porcentaje de niños con linfocitos T CD4+ < 15% (inmunodeficiencia grave) fue más bajo durante el período 99-01.
La CV es normalmente elevada en los niños con infección por VIH,52,64 y es difícil conseguir la supresión sostenida de la replicación del VIH con la TARGA,3 y la regeneración de los linfocitos T CD4+ por un proceso dependiente del timo.54 Sin embargo, los nuevos protocolos de tratamiento antirretroviral usados en la TARGA durante el período 99-01 consiguen la reducción de la CV, a menudo por debajo de 500 copias/ml, lo que disminuye la proporción de niños con CV < 30 000 copias/ml, y recupera el porcentaje de linfocitos T CD4+ (> 25% linfocitos T CD4+),20,54,68 lo cual demuestra que la TARGA aumenta también la supervivencia.15,16 Por otro lado, los niños con sida tuvieron disminución de la CV hasta valores tan bajos como los de los niños sin sida. Así, el porcentaje de niños con CV < 500 copias/ml fue similar en ambos grupos de niños VIH positivos en el período 99-01. Por consiguiente, es posible que los niños con sida tengan un daño cualitativo y cuantitativo más profundo del sistema inmunológico que los niños sin sida y debido a esto no pueden recuperar los linfocitos T CD4+ hasta valores similares a los niños sin sida. Por otra parte, una explicación alternativa podría ser que el período de seguimiento no fue suficientemente largo, pero en las gráficas se observa cómo los valores de linfocitos T CD4+ se estabilizan durante los años 2000 y 2001.
La adhesión al tratamiento antirretroviral puede estar reducida en los niños con TARGA por un número grande de circunstancias, como la falta de formulaciones pediátricas, pobre palatabilidad de los fármacos, y una variedad elevada de condicionamientos sociales y otros de cada niño (adopción, huérfano, vivir con los abuelos, parientes, o en centros comunitarios, etc.).34,69 Esta adhesión no se supervisó en este estudio, mientras que en los ensayos clínicos el número de medidas tomadas para determinar y controlar la adhesión es mayor. Sin embargo, los datos presentados en este estudio tienen la ventaja de que se derivan de la práctica clínica habitual, del día a día de los pediatras.
La infección por el VIH-1 en los niños es principalmente adquirida por transmisión vertical (madre-hijo), una forma especial de infección con características biológicas específicas y dificultades en el tratamiento de estos niños. Nuestro estudio muestra la efectividad de la TARGA a nivel poblacional cuando su utilización se extiende a un porcentaje elevado de niños infectados verticalmente, tanto en niños con sida como sin sida. Hay una disminución de la CV y aumento de los valores de linfocitos T CD4+ y aumento de la supervivencia. Es necesario diseñar nuevas estrategias terapéuticas más eficaces y fiables para suprimir la CV y aumentar el porcentaje de linfocitos T CD4+ rápidamente, para así conseguir una efectividad del 100% de la TARGA en los niños infectados por el VIH.
Estudio de factores pronósticos de la respuesta a la TARGA
Este estudio longitudinal prospectivo proporciona la evidencia de la efectividad de la TARGA en la práctica clínica habitual diaria en niños infectados verticalmente por el VIH en primera línea de TARGA. En este caso, el diseño del estudio no es sobre toda la población en su conjunto y sí niño por niño. Analizamos los factores pronósticos para conseguir CVi en una proporción significativa de niños. Según las estimaciones de las curvas de Kaplan-Meier, el 64.2% de los niños lograron CVi después de iniciar la primera línea de TARGA,4 resultados que están en concordancia con los ensayos clínicos.38,70 Por otro lado, si comparamos los resultados obtenidos en este estudio con los encontrados en adultos,18 las medianas de tiempo para conseguir disminución de la CV en niños VIH positivos con TARGA son bastante similares.18,29 Sin embargo, un porcentaje más bajo de niños VIH positivos que adultos tuvieron una caída de 2 log10 de CV, quizá por un sistema inmunológico inmaduro en el niño.
En el manejo de los niños que empiezan la TARGA es crucial detectar los signos que están asociados con la consecución de la supresión completa o incompleta de la CV para llevar a cabo la selección de las terapias más eficaces. Encontramos que los linfocitos T CD4+ basales > 25% fueron un marcador potente predictor para lograr CVi en primera línea de TARGA.71 Esto parece ser un argumento para la aplicación más temprana de la TARGA, antes de que los linfocitos T CD4+ caigan por debajo del 25% o comience la destrucción del sistema inmune, a pesar de que aquellos que empiezan la terapia con linfocitos T CD4+ muy bajos también pueden recuperar CD4+ hasta valores normales,3 aunque la calidad de estos linfocitos puede ser distinta. Además, encontramos que un porcentaje basal bajo de linfocitos T CD8+ estuvo asociado con un repunte de CV. Estos resultados sugieren que el efecto de inhibición de la replicación viral de la TARGA es dependiente de linfocitos T CD8+.72 De hecho, valores más altos de linfocitos T CD8+ protegen contra el repunte de la CV después de conseguir CVi. Es posible que en muchos casos con un control ineficaz de la CV pueda tener lugar un desarrollo más temprano de resistencias a fármacos antirretrovirales, dando lugar a fracaso virológico.73 Encontramos en otro trabajo ya publicado72 que los niños con valores de linfocitos T CD8+ < 25% tuvieron un retraso en el control de la replicación viral, disminuyendo la capacidad de mantener una supresión de la replicación (CV < 400 copias/ml), lo cual plantea cuestiones importantes sobre la competencia de su función inmune reconstituida. Estos resultados dan énfasis a la relevancia de tener en cuenta el valor de los linfocitos T CD4+ y CD8+ para el inicio de la TARGA y el protocolo más adecuado a elegir.
El objetivo de la TARGA es lograr CVi para minimizar la emergencia de variantes VIH resistentes al tratamiento antirretroviral74,75 y detener el proceso patogénico. En común con otros investigadores, hallamos que los valores basales de CV estuvieron relacionados con la probabilidad de conseguir CVi después de la TARGA y también con el repunte de CV después de alcanzar Cvi.18,29,70,76-78
Un número significativo de niños VIH positivos recibieron fármacos antirretrovirales antes de comenzar la TARGA. A pesar de esto, observamos una disminución drástica de la CV después de la TARGA, con un aumento concomitante del porcentaje de linfocitos T CD4+, llegando al rango normal para la competencia inmune.53 Sin embargo, el tratamiento antirretroviral anterior a la TARGA se asoció inversamente con el fracaso virológico, tal como se describió en adultos29,79 y también para niños.80 Esto es un hecho importante para destacar en el manejo clínico de la primera línea de TARGA en los niños con infección por VIH. Hemos encontrado que los niños con más de dos interrupciones de tratamiento antirretroviral previo a la TARGA tuvieron un riesgo más alto de no lograr CVi. Los factores que se asociaron con el fracaso terapéutico (no lograr CVi) pueden tener una significación diferente en este subgrupo de pacientes. Por ejemplo, los valores basales de CV, porcentaje de linfocitos T CD4+ y CD8+ pueden reflejar la diferente efectividad de los tratamientos antirretrovirales en pacientes pretratados, y tener un impacto diferente para alcanzar CVi.
La supresión sostenida de la replicación viral puede lograrse en los niños VIH con TARGA.81 Sin embargo, es difícil lograr un descenso sostenido de la CV por debajo del límite de detección de las técnicas ultrasensibles.20,53 Además, también hay un aumento en los linfocitos T CD4+ y una mejora clínica,4,68 incluso en los niños que no consiguen un completo control de la replicación viral;3,82 aunque se debe tener en cuenta que una completa recuperación del sistema inmunológico en los pacientes con TARGA no siempre tiene lugar.83 El 62.1% de los niños VIH tuvieron linfocitos T CD4+ > 25% al final del estudio, frente a un 29.5% en el ingreso en el estudio. Esta recuperación de los linfocitos T CD4+ siguió a la caída de la CV. Un problema importante derivado de esto es si el retraso en la instauración de la TARGA puede comprometer la recuperación de la función inmune, debido a que la infección por el VIH produce una deleción de clones de linfocitos T.84 Sin embargo, en los niños VIH positivos siempre queda otra oportunidad debido a que el timo todavía puede ser funcional y generar nuevos linfocitos vírgenes,54,85-87 ampliando el repertorio de los linfocitos T.88
La influencia de la CV basal y el tratamiento antirretroviral anterior a la TARGA en la elección del régimen de TARGA ha sido previamente informada,18,29,76 mientras que los factores relacionados con la re-emergencia de la CV después de conseguir CVi son menos claros. Con respecto a esto, los linfocitos T CD8+ son un importante marcador pronóstico. En nuestro estudio, la efectividad de la TARGA fue claramente dependiente de los linfocitos T CD8+ basales.72 La evidencia del papel de los linfocitos T citotóxicos (CTL) para suprimir la replicación del VIH89,90 apoya este nuevo dato encontrado. Por otro lado, se ha informado que los linfocitos T CD8+ son un importante marcador pronóstico de progresión de la enfermedad en niños VIH52,91,92 y bajos CD8+ pueden implicar bajo número de CTL específicos, los cuales puede explicar también el mejor o peor control de la replicación viral. Todo esto fortalece la importancia de este marcador para definir la repuesta a la TARGA. En este estudio hallamos que los linfocitos T CD8+ basales elevados protegen contra un repunte de la CV (definido como un aumento de 1 log10 CV o CV > 4 000 copias/ml) después de haber logrado CVi. Por otro lado, la CV basal elevada también se asoció con el repunte de CV,77 y con un valor de RR más elevado que para los linfocitos T CD8+.
La respuesta a la terapia antirretroviral mostró ser muy dependiente de la adhesión al tratamiento antirretroviral,34,35 aunque en el estudio realizado no tenemos ningún dato disponible de adhesión al tratamiento. La adhesión baja a la TARGA produce niveles de fármacos subóptimos en sangre y podría ser la causa principal del fracaso virológico. Una proporción alta de niños VIH positivos dejó la primera línea de TARGA, el indinavir fue el IP de mayor retirada.
Hemos descrito la respuesta virológica a la segunda línea TARGA en un subgrupo de niños VIH positivos, fue más baja y lenta que en la primera línea de TARGA. Sólo el 53.3% de los niños lograron CVi, y tardaron tres veces más en conseguirlo que en la primera línea de TARGA. La CV más baja en el momento de empezar la segunda línea de TARGA se asoció negativamente con la consecución de la CVi durante el seguimiento. Además, una conclusión importante derivada de nuestros resultados es que la TARGA funciona mejor en primera línea de tratamiento, con las consecuencias pertinentes que esto puede implicar, por lo que se refiere a los efectos adversos y selección de resistencia. Después de 48 meses de seguimiento en nuestra cohorte, la primera línea TARGA indujo efectos beneficiosos, por lo que se refiere a las respuesta viroinmunológicas. Este estudio es muy importante para tomar decisiones sobre cómo iniciar el tratamiento con TARGA en los niños sin tratamiento antirretroviral, desde que refleja el efecto de regímenes de TARGA en la progresión de la enfermedad y el papel de los marcadores viroinmunológicos en predecir la respuesta a la terapia.
Conclusiones
Con los datos obtenidos en este trabajo de investigación, las conclusiones a las que se ha llegado son las siguientes:
La generalización de la utilización de la TARGA en la infección pediátrica por el VIH ha supuesto un cambio drástico en la historia natural de la infección. La TARGA demostró su efectividad a nivel poblacional en niños infectados verticalmente por el VIH, hayan progresado clínicamente a sida o permanezcan asíntomáticos, al producir incremento de linfocitos T CD4+, disminución de la CV y, más importante, aumento de la supervivencia de los niños.
La CV es la variable más importante a tener en cuenta a la hora de valorar la futura respuesta a la TARGA. Valores altos de CV se asocian con peor respuesta a la TARGA, tanto para conseguir CVi como en la reemergencia de la CV en niños con TARGA.
La respuesta a la TARGA es dependiente de los tratamientos antirretrovirales previos. Cuanto más fármacos y protocolos de tratamiento antirretroviral se hayan usado previamente a la TARGA, peor es la respuesta de los niños VIH positivos.
Además de la CV y los linfocitos T CD4+, los linfocitos T CD8+ juegan un papel importante como marcador pronóstico de respuesta a la TARGA en niños VIH positivos. A mayor porcentaje de linfocitos T CD8+, mejor control de la replicación viral y más tiempo permanece la CVi.
La TARGA es más efectiva como primera línea de tratamiento antirretroviral a nivel virológico (los niños alcanzan con mayor facilidad CVi).
Los autores no manifiestan conflictos.
 Bibliografía del artículo
Bibliografía del artículo
- Rizzardi GP, De Boer RJ, Hoover S, et al. Predicting the duration of antiviral treatment needed to suppress plasma HIV-1 RNA. J Clin Invest 2000;105(6):777-82.
- Wintergerst U, Hoffmann F, Solder B, et al. Comparison of two antiretroviral triple combinations including the protease inhibitor indinavir in children infected with human immunodeficiency virus. Pediatr Infect Dis J 1998;17(6):517-8.
- Resino S, Bellón JM, Gurbindo D, Ramos JT, Leon JA, Muñoz-Fernández MA. Dynamics of progression markers in a non-study population of HIV-1 vertically infected infants with different antiretroviral treatments. Acta Paediatrica 2002;91:776-782.
- van Rossum AM, Niesters HG, Geelen SP, et al. Clinical and virologic response to combination treatment with indinavir, zidovudine, and lamivudine in children with human immunodeficiency virus-1 infection: a multicenter study in the Netherlands. On behalf of the Dutch Study Group for Children with HIV-1 infections. J Pediatr 2000;136(6):780-8.
- Spector SA, Hsia K, Yong FH, et al. Patterns of plasma human immunodeficiency virus type 1 RNA response to highly active antiretroviral therapy in infected children. J Infect Dis 2000;182(6):1769-73.
- Resino S, Bellon JM, Sanchez-Ramon S, et al. Impact of antiretroviral protocols on dynamics of AIDS progression markers. Arch Dis Child 2002;86(2):119-24.
- Gutierrez F, Molto J, Escolano C, et al. Genotypic resistance to antiretroviral drugs in patients with therapeutic failure to highly active antiretroviral therapy. Med Clin (Barc) 2000;115(11):401-4.
- CDCP. Guidelines for use of antiretroviral agents in pediatric HIV infection. MMWR Morb Mortal Wkly Rep 1998;47:1-43.
- Palumbo PE, Raskino C, Fiscus S, et al. Predictive value of quantitative plasma HIV RNA and CD4+ lymphocyte count in HIV-infected infants and children. JAMA 1998;279(10):756-61.
- Resino S, Bellón J, Gurbindo D, Muñoz-Fernández MA. CD38 in CD8+ T cells predict virological failure in HIV-infected children reciving antiretroviral therapy. Clin Infect Dis 2004;38(3):412-17.
- Coffin JM. HIV population dynamics in vivo: implications for genetic variation, pathogenesis, and therapy. Science 1995;267(5197):538-9.
- Autran B, Carcelain G, Li TS, et al. Positive effects of combined antiretroviral therapy on CD4+ T cell homeostasis and function in advanced HIV disease. J Med Chem 1997;40(14):2164-76.
- Merce Alsina M, Bulla F, Conill C, Mallolas J, Bernardo Perez-Cuevas J, Lecha M. Influence of highly active antiretroviral therapy on the evolution of AIDS-associated Kaposi\'s sarcoma. Med Clin (Barc) 2000;115(19):736-7.
- Alonso Socas MdM, Gomez Sirvent JL, Santolaria Fernandez F, et al. The efficacy of antiretroviral treatment in patients with human immunodeficiency virus infection. A study of 807 patients. Med Clin (Barc) 2000;115(13):481-6.
- Detels R, Munoz A, McFarlane G, et al. Effectiveness of potent antiretroviral therapy on time to AIDS and death in men with known HIV infection duration. Multicenter AIDS Cohort Study Investigators. JAMA 1998;280(17):1497-503.
- de Martino M, Tovo PA, Balducci M, et al. Reduction in mortality with availability of antiretroviral therapy for children with perinatal HIV-1 infection. Italian Register for HIV Infection in Children and the Italian National AIDS Registry. JAMA 2000;284(2):190-7.
- Palella FJ, Jr., Delaney KM, Moorman AC, et al. Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection. HIV Outpatient Study Investigators. N Engl J Med 1998;338(13):853-60.
- Mocroft A, Devereux H, Kinloch-de-Loes S, et al. Immunological, virological and clinical response to highly active antiretroviral therapy treatment regimens in a complete clinic population. Royal Free Centre for HIV Medicine. AIDS 2000;14(11):1545-52.
- Grabar S, Le Moing V, Goujard C, et al. Clinical outcome of patients with HIV-1 infection according to immunologic and virologic response after 6 months of highly active antiretroviral therapy. Ann Intern Med 2000;133(6):401-10.
- Rutstein RM, Feingold A, Meislich D, Word B, Rudy B. Protease inhibitor therapy in children with perinatally acquired HIV infection. AIDS 1997;11(12):1487-94.
- PENTA. Comparison of dual nucleoside-analogue reverse-transcriptase inhibitor regimens with and without nelfinavir in children with HIV-1 who have not previously been treated: the PENTA 5 randomised trial. Lancet 2002;359(9308):733-40.
- Kline MW, Van Dyke RB, Lindsey JC, et al. A randomized comparative trial of stavudine (d4T) versus zidovudine (ZDV, AZT) in children with human immunodeficiency virus infection. AIDS Clinical Trials Group 240 Team. Pediatr Pulmonol 1997;24(6):406-14.
- Pediatric European Network for treatment of AIDS (PENTA). HIV-1 viral load and CD4 cell count in untreated children with vertically acquired asymptomatic or mild disease. AIDS 1998;12:F1-F8.
- Carpenter CC, Cooper DA, Fischl MA, et al. Antiretroviral therapy in adults: updated recommendations of the International AIDS Society-USA Panel. JAMA 2000;283(3):381-90.
- Gallego O, Ruiz L, Vallejo A, Clotet B, Leal M, Soriano V. Rate of virological treatment failure and frequencies of drug resistance genotypes among human immunodeficiency virus-positive subjects on antiretroviral therapy in Spain. J Clin Microbiol 2002;40(10):3865-6.
- Markowitz M, Saag M, Powderly WG, et al. A preliminary study of ritonavir, an inhibitor of HIV-1 protease, to treat HIV-1 infection. N Engl J Med 1995;333(23):1534-9.
- Finzi D, Hermankova M, Pierson T, et al. Identification of a reservoir for HIV-1 in patients on highly active antiretroviral therapy. J Gen Virol 1997;78(Pt 11):2871-82.
- Wong JK, Hezareh M, Gunthard HF, et al. Recovery of replication-competent HIV despite prolonged suppression of plasma viremia. Science 1997;278(5341):1295-300.
- Mocroft A, Gill MJ, Davidson W, Phillips AN. Predictors of a viral response and subsequent virological treatment failure in patients with HIV starting a protease inhibitor. AIDS 1998;12(16):2161-7.
- Havlir DV, Bassett R, Levitan D, et al. Prevalence and predictive value of intermittent viremia with combination hiv therapy. Jama 2001;286(2):171-9.
- Raboud JM, Rae S, Hogg RS, et al. Suppression of plasma virus load below the detection limit of a human immunodeficiency virus kit is associated with longer virologic response than suppression below the limit of quantitation. J Infect Dis 1999;180(4):1347-50.
- Raboud JM, Harris M, Rae S, Montaner JS. Impact of adherence on duration of virological suppression among patients receiving combination antiretroviral therapy. HIV Med 2002;3(2):118-24.
- Mueller BU, Sleasman J, Nelson RP, Jr., et al. A phase I/II study of the protease inhibitor indinavir in children with HIV infection. Pediatrics 1998;102(1):e8.
- Watson DC, Farley JJ. Efficacy of and adherence to highly active antiretroviral therapy in children infected with human immunodeficiency virus type 1. Pediatr Infect Dis J 1999;18(8):682-9.
- Gifford AL, Bormann JE, Shively MJ, Wright BC, Richman DD, Bozzette SA. Predictors of self-reported adherence and plasma HIV concentrations in patients on multidrug antiretroviral regimens. J Acquir Immune Defic Syndr 2000;23(5):386-95.
- Descamps D, Flandre P, Calvez V, et al. Mechanisms of virologic failure in previously untreated HIV-infected patients from a trial of induction-maintenance therapy. Trilege (Agence Nationale de Recherches sur le SIDA 072) Study Team). Jama 2000;283(2):205-11.
- Krogstad P, Wiznia A, Luzuriaga K, et al. Treatment of human immunodeficiency virus 1-infected infants and children with the protease inhibitor nelfinavir mesylate. Clin Infect Dis 1999;28(5):1109-18.
- Starr SE, Fletcher CV, Spector SA, et al. Combination therapy with efavirenz, nelfinavir, and nucleoside reverse- transcriptase inhibitors in children infected with human immunodeficiency virus type 1. Pediatric AIDS Clinical Trials Group 382 Team. N Engl J Med 1999;341(25):1874-81.
- CDCP. Revised classification system for HIV-1 infection in children less than 13 years of age. MMWR CDC Surveill Summ 1994;43(RR-12):1-10.
- Cruz Garcia M, de Jose I, Hawkins F, et al. The early diagnosis of the vertical transmission of the human immunodeficiency virus type 1. The evaluation of diagnostic tests. Med Clin (Barc) 1995;105(12):476-7.
- Munoz-Fernandez MA, Obregon E, Navarro J, et al. Relationship of virologic, immunologic, and clinical parameters in infants with vertically acquired human immunodeficiency virus type 1 infection. Pediatr Res 1996;40(4):597-602.
- Raboud JM, Seminari E, Rae SL, et al. Comparison of costs of strategies for measuring levels of human immunodeficiency virus type 1 RNA in plasma by using Amplicor and Ultra Direct assays. J Clin Microbiol 1998;36(11):3369-71.
- Munoz A, Gange SJ, Jacobson LP. Distinguishing efficacy, individual effectiveness and population effectiveness of therapies. AIDS 2000;14(6):754-6.
- Kuhn L, Steketee RW, Weedon J, et al. Distinct risk factors for intrauterine and intrapartum human immunodeficiency virus transmission and consequences for disease progression in infected children. Perinatal AIDS Collaborative Transmission Study. J Infect Dis 1999;179(1):52-8.
- Matthews JN, Altman DG, Campbell MJ, Royston P. Analysis of serial measurements in medical research. B.Med J 1990(300):230-235.
- Cox DR. Regression models and life tables. J R Stat Soc 1972;34:187-220.
- Detels R, Tarwater P, Phair JP, Margolick J, Riddler SA, Munoz A. Effectiveness of potent antiretroviral therapies on the incidence of opportunistic infections before and after AIDS diagnosis. AIDS 2001;15(3):347-55.
- Sacristan JA, Soto J, Galende I. Critical evaluation of clinical trials. Med Clin (Barc) 1993;100(20):780-7.
- Jacobson LP, Li R, Phair J, et al. Evaluation of the effectiveness of highly active antiretroviral therapy in persons with human immunodeficiency virus using biomarker-based equivalence of disease progression. Am J Epidemiol 2002;155(8):760-70.
- Gortmaker SL, Hughes M, Cervia J, et al. Effect of combination therapy including protease inhibitors on mortality among children and adolescents infected with HIV-1. N Engl J Med 2001;345(21):1522-8.
- van Rossum AM, Bergshoeff AS, Fraaij PL, et al. Therapeutic drug monitoring of indinavir and nelfinavir to assess adherence to therapy in human immunodeficiency virus-infected children. Pediatr Infect Dis J 2002;21(8):743-7.
- Resino S, Gurbindo M, Bellón J, Sanchez-Ramón S, Muñoz-Fernández M. Predictive markers of clinical outcome in vertically HIV-1 infected infants. A prospective longitudinal study. Pediatr Res 2000;47(4):509-515.
- Purswani M, Johann-Liang R, Cervia J, Noel GJ. Effect of changing antiretroviral therapy on human immunodeficiency virus viral load: experience with fifty-four perinatally infected children. Pediatr Infect Dis J 1999;18(6):512-6.
- Resino S, Correa R, Bellon J, Sanchez-Ramon S, Muñoz-Fernandez M. Characterizing Immune Reconstitution after Long-Term HAART in Pediatric AIDS. AIDS Res Hum Retrovir 2002;18(18):1395-1406.
- Gea-Banacloche JC, Clifford Lane H. Immune reconstitution in HIV infection. AIDS 1999;13(Suppl A):S25-38.
- Resino S, Sánchez-Ramón S, Correa R, Navarro M, Bellón JM, Muñoz-Fernández MA. Reconstitución clínica e inmunológica completa tras el tratamiento antirretroviral de gran actividad en un niño infectado verticalmente por el virus de la inmunodeficiencia humana tipo 1 con enfermedad avanzada. Med Clin (Barc) 2003;120(11):417-420.
- Mellors JW, Rinaldo CR, Jr., Gupta P, White RM, Todd JA, Kingsley LA. Prognosis in HIV-1 infection predicted by the quantity of virus in plasma [see comments] [published erratum appears in Science 1997 Jan 3;275(5296):14]. Science 1996;272(5265):1167-70.
- HIV-infected pregnant women and vertical transmission in Europe since 1986. European collaborative study. Aids 2001;15(6):761-70.
- Gray L, Newell ML, Thorne C, Peckham C, Levy J. Fluctuations in symptoms in human immunodeficiency virus-infected children: the first 10 years of life. Pediatrics 2001;108(1):116-22.
- European Collaborative Study. Children born to women with HIV-1 infection: natural history and risk of transmission. Lancet 1991;337(8736):253-60.
- Blanche S, Newell ML, Mayaux MJ, et al. Morbidity and mortality in European children vertically infected by HIV- 1. The French Pediatric HIV Infection Study Group and European Collaborative Study. J Acquir Immune Defic Syndr Hum Retrovirol 1997;14(5):442-50.
- Tovo PA, de Martino M, Gabiano C, et al. Prognostic factors and survival in children with perinatal HIV-1 infection. The Italian Register for HIV Infections in Children. Lancet 1992;339(8804):1249-53.
- Denny T, Yogev R, Gelman R, et al. Lymphocyte subsets in healthy children during the first 5 years of life. JAMA 1992;267(11):1484-8.
- Shearer WT, Quinn TC, LaRussa P, et al. Viral load and disease progression in infants infected with human immunodeficiency virus type 1. Women and Infants Transmission Study Group. N Engl J Med 1997;336(19):1337-42.
- Valentine ME, Jackson CR, Vavro C, et al. Evaluation of surrogate markers and clinical outcomes in two-year follow-up of eighty-six human immunodeficiency virus-infected pediatric patients. Pediatr Infect Dis J 1998;17(1):18-23.
- Mofenson LM, Korelitz J, Meyer WA, 3rd, et al. The relationship between serum human immunodeficiency virus type 1 (HIV- 1) RNA level, CD4 lymphocyte percent, and long-term mortality risk in HIV-1-infected children. National Institute of Child Health and Human Development Intravenous Immunoglobulin Clinical Trial Study Group. J Infect Dis 1997;175(5):1029-38.
- Egger M, May M, Chene G, et al. Prognosis of HIV-1-infected patients starting highly active antiretroviral therapy: a collaborative analysis of prospective studies. Lancet 2002;360(9327):119-29.
- Melvin AJ, Mohan KM, Arcuino LA, Edelstein RE, Frenkel LM. Clinical, virologic and immunologic responses of children with advanced human immunodeficiency virus type 1 disease treated with protease inhibitors. Clin Exp Immunol 1997;110(1):15-21.
- Reddington C, Cohen J, Baldillo A, et al. Adherence to medication regimens among children with human immunodeficiency virus infection. Pediatr Infect Dis J 2000;19(12):1148-53.
- Bratt G, Karlsson A, Leandersson AC, Albert J, Wahren B, Sandstrom E. Treatment history and baseline viral load, but not viral tropism or CCR-5 genotype, influence prolonged antiviral efficacy of highly active antiretroviral treatment. AIDS 1998;12(16):2193-202.
- Brooks J, Hanson D, McNaghten A, Swerdlow D. Low CD4 count predicts less durable virologic response to highly active antiretroviral therapy (HAART) in naive patients. In: XIV International AIDS Conference, Abstract TuOrB1141; 2002 July 7-12; Barcelona, Spain.; 2002.
- Resino S, Bellón JM, Sanchez-Ramon S, Gurbindo D, Léon J, Muñoz-Fernandez MA. CD8+ T-cells predict viral response to highly active antiretroviral therapy in HIV-1-infected children. Pediatr Res 2003;53(2):309-312.
- Molla A, Korneyeva M, Gao Q, et al. Ordered accumulation of mutations in HIV protease confers resistance to ritonavir. J Virol 1996;70(7):4220-7.
- Havlir DV, Richman DD. Viral dynamics of HIV: implications for drug development and therapeutic strategies. Ann Intern Med 1996;124(11):984-94.
- Ho DD, Neumann AU, Perelson AS, Chen W, Leonard JM, Markowitz M. Rapid turnover of plasma virions and CD4 lymphocytes in HIV-1 infection. Nature 1995;373(6510):123-6.
- Staszewski S, Miller V, Sabin C, et al. Virological response to protease inhibitor therapy in an HIV clinic cohort. AIDS 1999;13(3):367-73.
- Le Moing V, Chene G, Carrieri MP, et al. Predictors of virological rebound in HIV-1-infected patients initiating a protease inhibitor-containing regimen. AIDS 2002;16(1):21-9.
- Mellors JW, Munoz A, Giorgi JV, et al. Plasma viral load and CD4+ lymphocytes as prognostic markers of HIV-1 infection. Ann Intern Med 1997;126(12):946-54.
- Fatkenheuer G, Theisen A, Rockstroh J, et al. Virological treatment failure of protease inhibitor therapy in an unselected cohort of HIV-infected patients. AIDS 1997;11(14):F113-6.
- Nadal D, Steiner F, Cheseaux JJ, et al. Long-term responses to treatment including ritonavir or nelfinavir in HIV-1-infected children. Pediatric AIDS Group of Switzerland. Infection 2000;28(5):287-96.
- Melvin AJ, Rodrigo AG, Mohan KM, et al. HIV-1 dynamics in children. J Acquir Immune Defic Syndr Hum Retrovirol 1999;20(5):508-13.
- Deeks SG, Barbour JD, Grant RM, Martin JN. Duration and predictors of CD4 T-cell gains in patients who continue combination therapy despite detectable plasma viremia. AIDS 2002;16(2):201-7.
- Lange C, Valdez H, Medvik K. Earlier initiation of HAART better preserves functional immune competence even in persons who achieve "normal" CD4+ T-cell counts. In: XIV International AIDS Conference, Abstract LbOr09. Barcelona, Spain.; 2002.
- Gorochov G, Neumann AU, Kereveur A, et al. Perturbation of CD4+ and CD8+ T-cell repertoires during progression to AIDS and regulation of the CD4+ repertoire during antiviral therapy. Nat Med 1998;4(2):215-21.
- Resino S, Galán I, Bellón JM, Navarro M, León JA, Muñoz-Fernández MA. Characterising the immune system after long-term undetectable viral load in HIV-1-infected children. J Clin Immunol 2003;23(4):279-289.
- Correa R, Munoz-Fernandez MA. Production of new T cells by thymus in children: effect of HIV infection and antiretroviral therapy. Pediatr Res 2002;52(2):207-12.
- Correa R, Resino S, Muñoz-Fernández MA. Increased Interleukin-7 Plasma Levels are Associated with Recovery of CD4+ T Cells in HIV-infected Children. J Clin Immunol 2003;23(5):401-406.
- Giovannetti A, Pierdominici M, Mazzetta F, et al. T cell responses to highly active antiretroviral therapy defined by chemokine receptors expression, cytokine production, T cell receptor repertoire and anti-HIV T-lymphocyte activity. Clin Exp Immunol 2001;124(1):21-31.
- Pontesilli O, Kerkhof-Garde S, Notermans DW, et al. Functional T cell reconstitution and human immunodeficiency virus-1-specific cell-mediated immunity during highly active antiretroviral therapy. J Infect Dis 1999;180(1):76-86.
- Ogg GS, Jin X, Bonhoeffer S, et al. Quantitation of HIV-1-specific cytotoxic T lymphocytes and plasma load of viral RNA. Science 1998;279(5359):2103-6.
- Sanchez-Ramon S, Bellón JM, Resino S, et al. Low blood CD8+ T-lymphocytes and high circulating monocytes are predictors of HIV-1-associated progressive encephalopathy in children. Pediatrics 2003;111(2):e168-e175.
- Sanchez-Ramon S, Resino S, Bellón JM, Ramos JT, Gurbindo M, Muñoz-Fernández MA. Neuroprotective Effects of early antiretroviral therapy in vertically HIV-1-infected children. Pediatric Neurology 2003;29:218-221.
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC





 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a:





